
На сроке 22-24 акушерских недели назначат УЗИ второго скрининга, с помощью которого можно узнать состояние организма ребенка. В 6 месяцев после родов делают УЗИ тазобедренных суставов у детей, а также могут назначить нейросонографию. Причем, грамотность проведенного исследования еще в течение беременности влияет на то, сколько раз впоследствии придется посетить врача малышу. Ведь многие обнаруженные аномалии проще ликвидировать изначально, чем лечить уже после рождения.
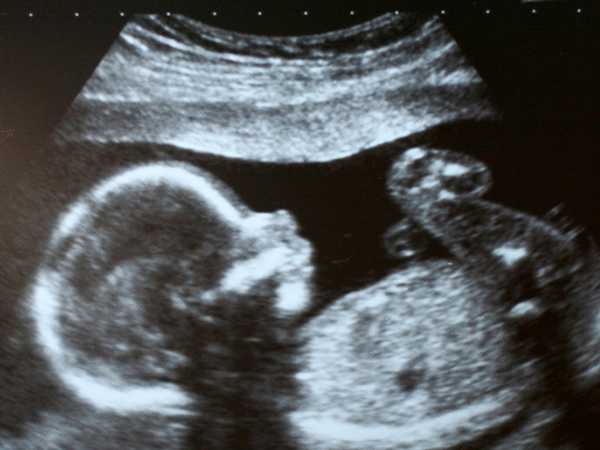
Шесть месяцев – это довольно большой срок. Малыш уже практически полностью сформирован и во время УЗИ не помешается целиком на экран. Теперь это не эмбрион – врачи называют его плодом.
На сроке в 22-24 акушерской недели беременности происходит практически полное формирование органов.
Он начинает слышать звуки, появляется хватательный рефлекс. В это время активно развивается такой орган, как мозг, на котором начинают более четко вырисовываться извилины и углубления. В конце 6 месяца беременности женщины мозг плода будет весить 100 грамм.Легкие ребенка в течение беременности на 24 неделе развиты слабо, однако, сурфактант, необходимый для предотвращения склеивания парного органа при дыхании, уже начинает выделяться.
Такой орган, как печень, постепенно накапливает гликоген, а селезенка занимается кроветворением. У малыша начинает вырабатываться пассивный иммунитет.
Малыш на 24 неделе беременности реагирует на свет, хотя его органы зрения до сих пор затянуты пленкой. В этот период беременности женщины, у него активно развивается мимика. У ребенка уже есть ресницы, брови и ногти. Таким образом, плод на 24-27 акушерской неделе начинает все больше походить внешне и внутренне на новорожденного, а не на эмбрион в самом начале срока. Что касается размеров, то к концу 27 акушерской недели, которая знаменует и окончание второго триместра беременности женщины, ребенок весит 600 грамм при росте в 35 см. Это довольно средние размеры, которые могут быть и меньше, и больше. Именно в данный период времени плод начинает ежедневно прибавлять по 12 грамм.К этому времени у ребенка уже появляется определенный режим бодрствования и сна. По ощущениям будущей матери этот режим можно выявить. При бодрствовании ребенок начинает усиленно пинать живот женщины.
Толчки становятся особенно резкими при волнениях будущей мамы или же ребенок испытывает раздражения извне в виде яркого света или громких звуков.Ощущения женщины на 22-27 неделе становятся очень интересными: живот заметно округляется, а присутствие плода она чувствует постоянно. Однако у будущей мамы могут возникать и не очень приятные ощущения в виде позднего токсикоза, отеков, отдышки.
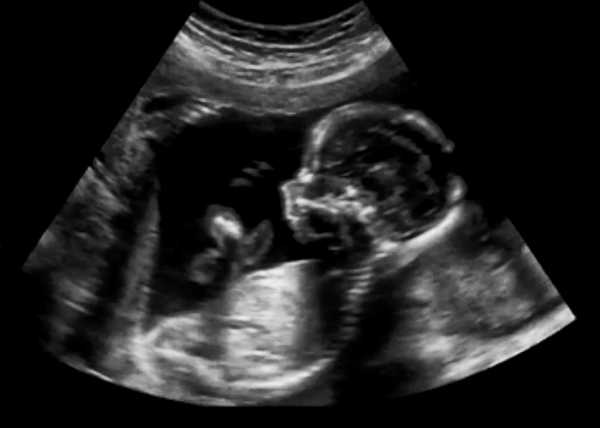
Сначала специалист определяет фетометрию, или размеры, плода. Он смотрит на БПР (бипариентальный размер), который должен быть в пределах 49-55 мм, на окружность головы и живота, которые должны быть 166-200 и 139-180 мм соответственно, на лобно-затылочный размер, норма которого варьируется в пределах 60-72мм, и на размер бедра – 32-42 мм.
Если же у ребенка есть задержка в развитии и отставание по размерам, врачу предстоит выяснить причину этого.Во время УЗИ на 24 ак. неделе беременности оценивается сердцебиение плода в животе, которое должно быть около 120-160 ударов в минуту. Помимо этого важно знать и состояние кровотока, поэтому врач может назначить допплерографию, которая является дополнительным исследованием.
Однако в данном случае врач будет оценивать кровоток матки женщины, пуповины и плаценты, от которых во многом зависит успешное развитие плода во время беременности. Если кровоток на 22-27 акушерской неделе в норме, значит, количество кислорода ребенок в животе получает удовлетворительное, что исключается возможность гипоксии и, как следствие, энцефалопатии.
И, конечно, в данный период беременности врач на УЗИ внимательно изучает плаценту – ее структуру, расположение и расстояние от внутреннего зева матки.
Важно убедиться, что не происходит ее преждевременного старения или отслойки. Первый фактор может негативно повлиять на развитие плода в шесть месяцев, второй – привести к преждевременным родам, что на сроке в 24-27 акушерских недель недопустимо.Околоплодные воды на сроке в шесть месяцев также влияют на ощущения ребенка в животе у будущей мамы. В идеале они должны обновляться каждые 4 часа, предохраняя плод от травм при резких движениях будущей матери. Многоводие или маловодие является на данном сроке одинаково плохим признаком, указывающим либо на фетоплацентарную недостаточность, либо на развитие внутриутробной инфекции у женщины. Подтвердить диагноз на данном сроке может исследование консистенции околоплодной жидкости.
Очень важным в процессе УЗИ на 22-24 ак.неделе является исследование плода на различные дефекты и врожденные заболевания. И хотя именно первый скрининг при беременности должен диагностировать пороки развития, на практике анализы позволяют выяснить на первоначальном сроке это не всегда.В качестве дефектов плода могут быть чисто косметические, например, заячья губа, так и хромосомные аномалии типа синдрома Ланге, Дауна, Эдвардса.
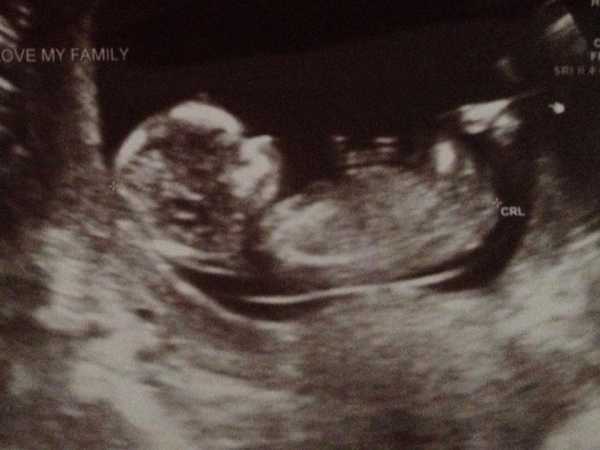 Вес и рост у каждого малыша индивидуальны и зависят от многих факторов, и все же есть определенная норма размеров, на которую обычно равняются при медицинском осмотре. Рост полугодовалого ребенка должен варьироваться от 64 до 67 см, вес – от 6.5 до 7.2 кг. В это время малыш продолжает активно расти и развиваться. Продолжает свое развитие и психоэмоциональная сфера. Ребенок уже умеет концентрироваться, передвигаться, держать игрушки. Он откликается на различные звуки и узнает знакомые лица.
Вес и рост у каждого малыша индивидуальны и зависят от многих факторов, и все же есть определенная норма размеров, на которую обычно равняются при медицинском осмотре. Рост полугодовалого ребенка должен варьироваться от 64 до 67 см, вес – от 6.5 до 7.2 кг. В это время малыш продолжает активно расти и развиваться. Продолжает свое развитие и психоэмоциональная сфера. Ребенок уже умеет концентрироваться, передвигаться, держать игрушки. Он откликается на различные звуки и узнает знакомые лица. Очень важно продолжать следить за здоровьем малыша и в период полугода.
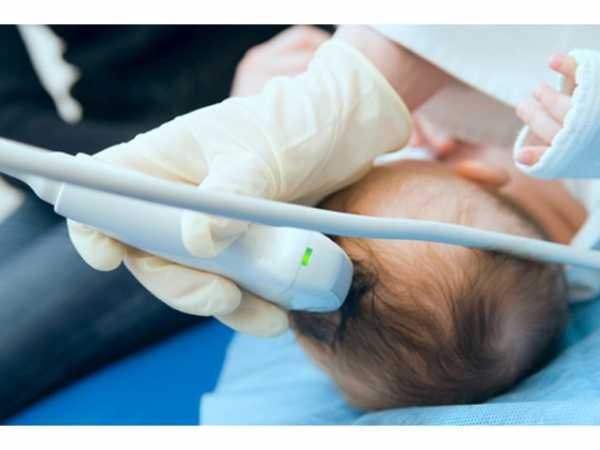
Первые полгода жизни ребенка – один из самых важных, так как он постепенно привыкает к миру вокруг него, режиму питания. Именно в первые полгода можно судить о том, как происходит развитие ребенка после рождения.
Нейросонография – это УЗИ головного мозга ребенка, которое могут проводить несколько раз в течение первого года жизни. Обычно его делают сразу после рождения, на 1, 3 и 6 месяце жизни.
Нейросоногарфию имеет смысл делать, пока родничок еще не закрылся, а ткани черепа мягкие. Именно в это период УЗИ результативнее всего сможет выявить патологии мозга ребенка или просто показать его состояние. Одним из очевидных плюсов является безопасность данного метода.Когда появляется необходимость в УЗИ мозга у детей на сроке в шесть месяцев:
УЗИ стоит делать как для профилактики, так и в особых случаях:
Визуально понять, что ТБС развит неправильно после года, можно, когда у ребенка появляется утиная походка или же он начинает прихрамывать. Но в этом случае лечить сустав намного сложнее. Поэтому при малейших подозрениях лучше показать ребенка ортопеду и сделать УЗИ.
Если тазобедренный сустав развивается неправильно, ставят диагноз – дисплазия.
Также в группу риска попадают дети, которые:
По показателям, которые далее подвергаются классификации в таблице Графа, делают вывод о том, как происходит развитие.
Если существуют отклонения от общепринятой нормы, ставят диагноз подвывиха или вывиха.
Первый врач, к которому появляется необходимость обратиться, когда ребенок достигает шести месяцев, это невролог. Данный специалист смотрит на то, как развивается малыш, каков тонус его мышц, двигательная активность.
Второй врач, к которому женщины обращаются не так часто, если ничего не тревожит кроху, это кардиолог.
В полгода у малыша заканчивается формирование дисков зрительного нерва, поэтому появляется необходимость в посещении офтальмолога. Врач исследует глазное дно.
Отоларинголога в шесть месяцев также следует посетить, чтобы проверить слух.Важно обратиться к ортопеду, который проверит правильность развития костей, тазобедренных суставов, осанки.
uziwiki.ru
На сроке 22-24 акушерских недели назначат УЗИ второго скрининга, с помощью которого можно узнать состояние организма ребенка. В 6 месяцев после родов делают УЗИ тазобедренных суставов у детей, а также могут назначить нейросонографию. Причем, грамотность проведенного исследования еще в течение беременности влияет на то, сколько раз впоследствии придется посетить врача малышу. Ведь многие обнаруженные аномалии проще ликвидировать изначально, чем лечить уже после рождения.

Шесть месяцев – это довольно большой срок. Малыш уже практически полностью сформирован и во время УЗИ не помешается целиком на экран. Теперь это не эмбрион – врачи называют его плодом.
На сроке в 22-24 акушерской недели беременности происходит практически полное формирование органов.
Он начинает слышать звуки, появляется хватательный рефлекс. В это время активно развивается такой орган, как мозг, на котором начинают более четко вырисовываться извилины и углубления.
В конце 6 месяца беременности женщины мозг плода будет весить 100 грамм.
Легкие ребенка в течение беременности на 24 неделе развиты слабо, однако, сурфактант, необходимый для предотвращения склеивания парного органа при дыхании, уже начинает выделяться.
Такой орган, как печень, постепенно накапливает гликоген, а селезенка занимается кроветворением. У малыша начинает вырабатываться пассивный иммунитет.
Малыш на 24 неделе беременности реагирует на свет, хотя его органы зрения до сих пор затянуты пленкой.
В этот период беременности женщины, у него активно развивается мимика. У ребенка уже есть ресницы, брови и ногти. Таким образом, плод на 24-27 акушерской неделе начинает все больше походить внешне и внутренне на новорожденного, а не на эмбрион в самом начале срока.
Что касается размеров, то к концу 27 акушерской недели, которая знаменует и окончание второго триместра беременности женщины, ребенок весит 600 грамм при росте в 35 см.
Это довольно средние размеры, которые могут быть и меньше, и больше. Именно в данный период времени плод начинает ежедневно прибавлять по 12 грамм.
К этому времени у ребенка уже появляется определенный режим бодрствования и сна. По ощущениям будущей матери этот режим можно выявить. При бодрствовании ребенок начинает усиленно пинать живот женщины.
Толчки становятся особенно резкими при волнениях будущей мамы или же ребенок испытывает раздражения извне в виде яркого света или громких звуков.
Ощущения женщины на 22-27 неделе становятся очень интересными: живот заметно округляется, а присутствие плода она чувствует постоянно. Однако у будущей мамы могут возникать и не очень приятные ощущения в виде позднего токсикоза, отеков, отдышки.
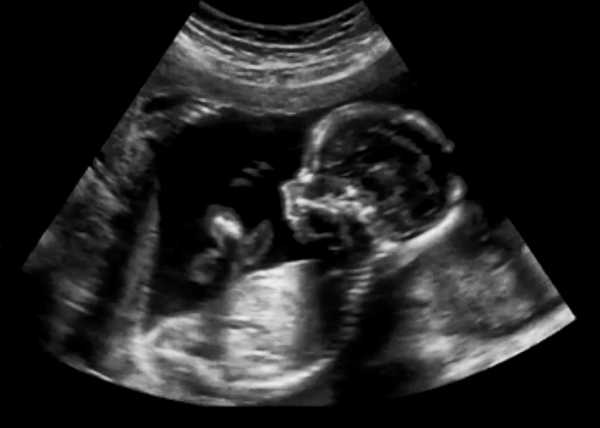
Сначала специалист определяет фетометрию, или размеры, плода. Он смотрит на БПР (бипариентальный размер), который должен быть в пределах 49-55 мм, на окружность головы и живота, которые должны быть 166-200 и 139-180 мм соответственно, на лобно-затылочный размер, норма которого варьируется в пределах 60-72мм, и на размер бедра – 32-42 мм.
Если же у ребенка есть задержка в развитии и отставание по размерам, врачу предстоит выяснить причину этого.
Во время УЗИ на 24 ак. неделе беременности оценивается сердцебиение плода в животе, которое должно быть около 120-160 ударов в минуту. Помимо этого важно знать и состояние кровотока, поэтому врач может назначить допплерографию, которая является дополнительным исследованием.
Однако в данном случае врач будет оценивать кровоток матки женщины, пуповины и плаценты, от которых во многом зависит успешное развитие плода во время беременности. Если кровоток на 22-27 акушерской неделе в норме, значит, количество кислорода ребенок в животе получает удовлетворительное, что исключается возможность гипоксии и, как следствие, энцефалопатии.
И, конечно, в данный период беременности врач на УЗИ внимательно изучает плаценту – ее структуру, расположение и расстояние от внутреннего зева матки.
Важно убедиться, что не происходит ее преждевременного старения или отслойки.
Первый фактор может негативно повлиять на развитие плода в шесть месяцев, второй – привести к преждевременным родам, что на сроке в 24-27 акушерских недель недопустимо.
Околоплодные воды на сроке в шесть месяцев также влияют на ощущения ребенка в животе у будущей мамы. В идеале они должны обновляться каждые 4 часа, предохраняя плод от травм при резких движениях будущей матери. Многоводие или маловодие является на данном сроке одинаково плохим признаком, указывающим либо на фетоплацентарную недостаточность, либо на развитие внутриутробной инфекции у женщины. Подтвердить диагноз на данном сроке может исследование консистенции околоплодной жидкости.
Очень важным в процессе УЗИ на 22-24 ак.неделе является исследование плода на различные дефекты и врожденные заболевания.
И хотя именно первый скрининг при беременности должен диагностировать пороки развития, на практике анализы позволяют выяснить на первоначальном сроке это не всегда.
В качестве дефектов плода могут быть чисто косметические, например, заячья губа, так и хромосомные аномалии типа синдрома Ланге, Дауна, Эдвардса.
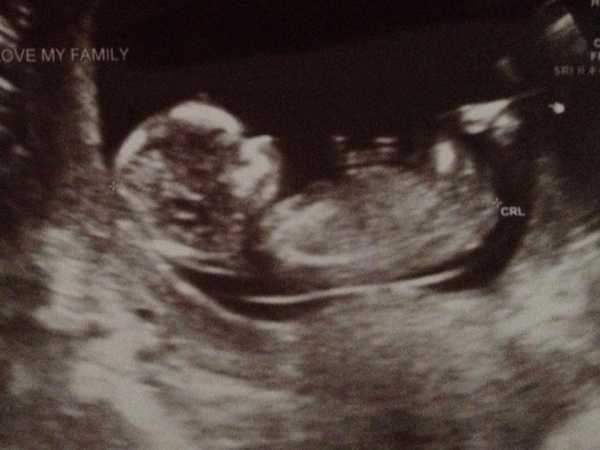
Вес и рост у каждого малыша индивидуальны и зависят от многих факторов, и все же есть определенная норма размеров, на которую обычно равняются при медицинском осмотре.
Рост полугодовалого ребенка должен варьироваться от 64 до 67 см, вес – от 6.5 до 7.2 кг. В это время малыш продолжает активно расти и развиваться. Продолжает свое развитие и психоэмоциональная сфера. Ребенок уже умеет концентрироваться, передвигаться, держать игрушки. Он откликается на различные звуки и узнает знакомые лица.
Очень важно продолжать следить за здоровьем малыша и в период полугода.
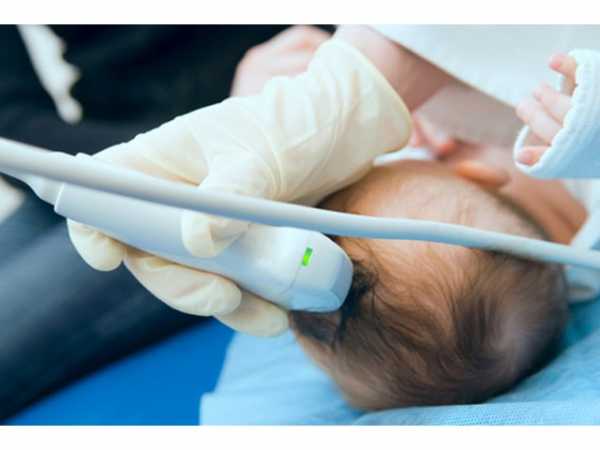
Первые полгода жизни ребенка – один из самых важных, так как он постепенно привыкает к миру вокруг него, режиму питания. Именно в первые полгода можно судить о том, как происходит развитие ребенка после рождения.
Нейросонография – это УЗИ головного мозга ребенка, которое могут проводить несколько раз в течение первого года жизни. Обычно его делают сразу после рождения, на 1, 3 и 6 месяце жизни.
Нейросоногарфию имеет смысл делать, пока родничок еще не закрылся, а ткани черепа мягкие.
Именно в это период УЗИ результативнее всего сможет выявить патологии мозга ребенка или просто показать его состояние. Одним из очевидных плюсов является безопасность данного метода.
Когда появляется необходимость в УЗИ мозга у детей на сроке в шесть месяцев:
В данный период часто появляется необходимость сделать ультразвук тазобедренных суставов (ТБС), ведь вскоре малышу предстоит встать на ножки, а пробовать делать это он начнет уже в 7-8 месяцев. И если существуют какие-либо патологии тазобедренных суставов, это может повлиять на многое.
УЗИ стоит делать как для профилактики, так и в особых случаях:
Визуально понять, что ТБС развит неправильно после года, можно, когда у ребенка появляется утиная походка или же он начинает прихрамывать. Но в этом случае лечить сустав намного сложнее. Поэтому при малейших подозрениях лучше показать ребенка ортопеду и сделать УЗИ.
Если тазобедренный сустав развивается неправильно, ставят диагноз – дисплазия.
Также в группу риска попадают дети, которые:
По показателям, которые далее подвергаются классификации в таблице Графа, делают вывод о том, как происходит развитие.
Если существуют отклонения от общепринятой нормы, ставят диагноз подвывиха или вывиха.
Первый врач, к которому появляется необходимость обратиться, когда ребенок достигает шести месяцев, это невролог. Данный специалист смотрит на то, как развивается малыш, каков тонус его мышц, двигательная активность.
Второй врач, к которому женщины обращаются не так часто, если ничего не тревожит кроху, это кардиолог.
В полгода у малыша заканчивается формирование дисков зрительного нерва, поэтому появляется необходимость в посещении офтальмолога. Врач исследует глазное дно.
Отоларинголога в шесть месяцев также следует посетить, чтобы проверить слух.
Важно обратиться к ортопеду, который проверит правильность развития костей, тазобедренных суставов, осанки.
Источник
03-med.info
Я искала УЗИ ТАЗОБЕДРЕННЫХ СУСТАВОВ У РЕБЕНКА 6 МЕСЯЦЕВ. НАШЛА! УЗИ тазобедренного сустава у новорожденных. Ценность ультразвукового метода исследования тазобедренных суставов у детей заключается в том, что оно. Нормы УЗИ тазобедренного сустава для новорожденных детей до 6 месяцевПроцедуру ультразвукового исследования тазобедренных суставов не проводят чаще, чем два раза в месяц. Также бессмысленно делать УЗИ детям в возрасте двух-восьми месяцев, так как окостеневает головка бедренной кости.в 4 месяца ходили на узи, сказали что ядро сустава еще не сформировалось. В 6 отправляют на рентген.если честно то не очень хочется. у кого была такая ситуация скажите узи в 6 месяцев будет эффективно?
или все-таки идти на рентген?
Норма тазобедренного сустава у грудничков, признаки и лечение дисплазии. Он проведет дополнительное обследование, назначит УЗИ. Если ребенку больше 6 месяцев, то назначают рентген суставов.Дисплазия тазобедренных суставов у детей старше 3 месяцев. Стремена Павлика и контроль УЗИ 1 раз в месяц. В возрасте 6 месяцев на рентгене — патологии т/б суставов не выявлено.Сама процедура УЗИ тазобедренных суставов у детей проводится в специальной укладке. Шина Фрейка. Для детей постарше (1-6 месяцев) применяют шины фиксирующие ноги в определенном положении, с формированием правильных углов. Узи тазобедренных суставов у ребенка 6 месяцев- ПРОБЛЕМЫ БОЛЬШЕ НЕТ!
Какова норма углов тазобедренных суставов у грудничков при проведении УЗИ?
Начиная с четырех месяцев, при подозрении на дисплазию ребенка направляют на рентгеновский снимок суставов.УЗИ тазобедренных суставов у детей в первые 6 месяцев жизни. В ходе обследования тазобедренных суставов у 395 детей были выявлены следующие типы тазобедренных суставов..и нормальных соотношений в тазобедренном суставе у детей преимущественно до 6 месяцев — рентгенографию и. Рис. 19.88. УЗИ тазобедренных суставов в положении сгибания в аксиальной плоскости, получение «U» схемы.У детей старше 6 месяцев костные края вертлужной впадины и окостеневшая головка бедра препятствуют проникновению ультразвука и адекватной. Перед УЗИ тазобедренных суставов ребенка рекомендуется накормить и успокоить.Положительные прогнозы дают при начале лечения в первые 6 месяцев жизни грудничка. Подготовка ребенка к ультразвуковому обследованию. УЗИ тазобедренных суставов у грудничков – безболезненная процедура, не.В случае поздней диагностики подвывиха у ребенка старше шести месяцев определяется ограничение разведения. В роддоме, уже в раннем послеродовом периоде, можно провести диагностику, выполнив УЗИ тазобедренных суставов.Чем раньше начата терапия дисплазии, тем легче она устраняется, вот поэтому так важно осуществление УЗИ тазобедренных суставов у грудничков ― если лечение ребенку начато в первые 3 месяца.УЗИ тазобедренных суставов у детей грудного возраста – достаточно распространенная процедура. Подобный метод исследования не рекомендуется проводить малышам младше 5-6 месяцев по причине недостаточной.УЗИ же станет лучшим вариантом для уточнения диагноза. Узи тазобедренных суставов у ребенка 6 месяцев- 100 ПРОЦЕНТОВ!
Группа риска. Все груднички в 1 и 3 месяца проходят обязательный медосмотр у специалистов. Как проводится УЗИ. УЗИ тазобедренного сустава у детей – процедура безопасная.Поздняя диагностика (6 месяцев и более) патологии в развитии тазобедренных суставов ребенка является недопустимой. На современном этапе диагностический метод УЗИ при выявлении дисплазии у малышей считается наиболее безопасным.Есть несколько причин такой деформации:неправильное положение плода в утробе матери, наследственность, недоношенность и др. Поэтому на первом месяце жизни всем детям проводят УЗИ тазобедренного сустава.Лечение дисплазии тазобедренного сустава. Первые 3-6 месяцев жизни. Клинические проявления и ведение ребенка. Дисплазия или недоразвитость тазобедренных суставов у новорожденных в данный период жизни можно.Показатели УЗИ тазобедренных суставов у детей и степень выраженности протекания патологии базируются на таких. Величина альфа к 6 месяцам увеличивается до 70 градусов, а бета, наоборот, уменьшается до 43 градусов.УЗИ тазобедренных суставов у грудничков:подготовка, показания, проведение, норма. Отклонения очень часто встречаются у малышей, поэтому такое обследование необходимо проводить в первый месяц жизни.http://www.greenmama.ru/nid/3504446/http://www.greenmama.ru/nid/3504454/http://www.greenmama.ru/nid/3558221/http://www.greenmama.ru/nid/3614723/
www.greenmama.ru
Новорожденный первый осмотр в поликлинике. За месяц ваш малыш подрос и стал крепче. Он должен прибавить не меньше 400г. и подрасти примерно на 3см. Он сосредотачивает взгляд на неподвижном предмете, начинает плавно прослеживать за движущимся предметом, прислушивается к голосу матери, начинает улыбаться, увидев ее или услышав голос мамы. Движения ребенка все такие же беспорядочные, но он уже поднимает и удерживает голову, лежа на животе.
В 1 месяц вам предстоит первое посещение детской поликлиники. Вероятно, участковая медсестра уже оставила вам приглашение на прием, возможно, дала направления на УЗИ головки, тазобедренных суставов, органов брюшной полости и почек и на аудиоскрининг.
УЗИ головного мозга рекомендуется всем детям в 1 месяц, чтобы вовремя выявить отклонения в работе центральной нервной системе ребенка, первое обследование — скрининговое, т.е. проводится всем детям, в дальнейшем УЗИ детям проводится по назначению врача невролога.
УЗИ тазобедренных суставов (рекомендуется тоже всем детям) помогает выявить такое серьезное отклонение, как врожденный вывих бедра и вылечить ребенка на первом году жизни, если у ребенка выявляется дисплазия тазобедренных суставов (задержка формирования головок бедренных костей), маме объяснят как делать ребенку гимнастику и массаж.
УЗИ органов брюшной полости и почек позволяет выявить врожденные аномалии развития этих органов. Самые частые диагнозы, выставляемые детям по УЗИ органов брюшной полости: гепатоиегалия (увеличение печени), спленомегалия (увеличение селезенки) — это может не означать ничего особенного, но требует дальнейшего УЗИ наблюдения за ребенком. Детишек с таким диагнозом направляют к гастроэнтерологу. Тех детей, у которых нашли отклонения по УЗИ почек — направляют к нефрологу.
Аудиоскрининг — обследование слуха вашего ребенка проводится в роддоме, но если в роддоме по каким-то причинам его не провели, или у вашего ребенка сомнительный результат — вам предложат обследовать ребенка в поликлинике.
УЗИ и аудиоскрининг вам с малышом удобнее будет пройти до приема у врачей, чтобы они смогли оценить результаты обследования.
Две пеленки ( одна — на пеленальный столик, другая — на весы), гигиенические салфетки, погремушку, пустушку ( если ваш ребенок к ней привык), запасной «памперс», летом — бутылочку с водой.
Прививочный сертификат.
Результаты обследования (УЗИ, аудиоскрининг).
И, конечно, тетрадку с вашими вопросами, неплохо было бы записывать туда рекомендации врача и особенности вашего ребенка — у вас получится что-то вроде маминого дневника.
В поликлинике вам предстоит осмотр педиатра, невролога, окулиста, хирурга и прививка от вирусного гепатита B.
К неврологу, окулисту, и хирургу нужно записаться заранее.
На приеме у педиатра ребенка взвесят, померяют рост, доктор его осмотрит, оценит его физическое и нервно-психическое развитие, даст рекомендации.
Обычно, с 1 месяца всем детям назначается витамин Д в дозе 500МЕ — 1 капля раствора (сейчас применяется витамин Дз — водорастворимый) — 1 раз в день — для профилактики рахита. Доктор обязательно об этом скажет, возможно, вашему ребенку потребуется другая доза или по каким-то причинам витамин Д вам не нужен, об этом вы тоже узнаете на приеме.
Если у вашего ребенка все в порядке — педиатр направит вас на прививку от вирусного гепатита В. Эта прививка от гепатита для вашего ребенка вторая — первую сделали в роддоме, в первые сутки после рождения. На эту прививку реакций за время моей практики не отмечалось. Инструкцию к одной из вакцин помещаю рубрику » Вакцины» Эту прививку надо внести в прививочный сертификат. Вероятно, к следующему приему вам дадут направление на анализ крови и мочи.
В следующий раз вас ждет осмотр в поликлинике в 2 месяца.
mamadoktor.ru