Содержание
ОРИ. Что это такое?
«О» — острая, т.е. возникает внезапно, на фоне полного благополучия.
«Р» — респираторная, т.е. страдают дыхательные пути – нос, горло, трахея, бронхи.
«И» — инфекция, т.е. болезнь, вызывается возбудителями, которые попадают к ребенку через дыхательные пути от другого человека – ребенка или взрослого.
Большинство всех ОРИ — вирусные (ок.80%), т.е. возбудителем является вирус. Именно вирус при разговоре, дыхании, чихании, кашле создает аэрозоль в воздухе, вдыхая который Ваш ребенок заболевает. Для вирусов клетки дыхательных путей — излюбленное место жизни, попав в организм ребенка эти мельчайшие частицы начинают усиленно размножаться, повреждают эпителий дыхательных путей, чем и вызывают боль в горле, его покраснение, насморк, кашель. Малыш становится более вялым, у него пропадает аппетит, повышается температура тела. Организм ребенка, видя это вероломное вторжение, тот час реагирует, начинает вырабатывать защитные вещества, губительные для вирусов.
Кроме вирусов, вызвать ОРИ могут и бактерии. Но, как правило, первопроходцем является вирус, он как бы «протравливает» слизистую оболочку дыхательных путей, что открывает ворота для развития бактерий.
Через некоторое время, совместными усилиями организма ребенка, его родителей и врачей, вирусы оказываются побежденными, малыш выздоравливает. В организме же остаются защитные антитела, которые запоминают данного возбудителя и при следующей встрече с ним не позволят вести себя так агрессивно. Но в течение осени-зимы ребенок заболевает опять, почему? А потому что вирусов этих в настоящее время известно очень много – около 200, а еще они имеют свойство изменяться.
Как постараться, чтобы ребенок не заболел?
Так как вирусы передаются от больного человека, надо стараться избегать массовых мероприятий в эпидемический сезон. Если есть возможность, не ходите с ребенком в магазин, пройдитесь с ним пешком вместо общественного транспорта.
Банальное мытье рук защитит Вас и малыша от заражения контактным путем, ведь заразные частицы могут оказаться на окружающих предметах!
Губителен для вирусов свежий воздух, поэтому прогулки на улице отменять в холодное время не надо, а в квартире обязательно проветривание.
Против наиболее опасного вируса – вируса гриппа – существуют прививки, они тренируют организм ребенка, заставляют иммунитет вырабатывать защиту (антитела) без встречи с настоящим живым вирусом.
Ребенок заболел ОРИ. У него повышается температура, иногда даже до очень высоких цифр – до 39-40оС, ребенок становится менее активным, капризным, отказывается от еды. Может возникнуть заложенность носа, осиплость голоса, кашель, даже затрудненное и учащенное дыхание.
Наиболее опасные симптомы, когда нужно срочно обратиться к врачу:
- высокая температура, которая сохраняется у ребенка дольше 3 дней,
- судороги; выраженная вялость, сонливость, заторможенность,
- сыпь на коже на фоне высокой температуры, которая не исчезает при надавливании на нее,
- затрудненное дыхание.
Как помочь малышу быстрее справиться с болезнью?
Комнату следует часто проветривать, чтобы воздух в ней был прохладным, для его увлажнения – чаще мойте пол, используйте увлажнители.
Не нужно заставлять ребенка кушать, если он не хочет: в данный момент силы его организма направлены на борьбу с инфекцией, а не на переваривание пищи.
Если аппетит сохранен, давайте малышу легкоусвояемую пищу, если просит свои любимые блюда – пожалуйста! И обязательно нужно давать ребенку питье, любыми способами – уговорами, игрой. Без еды человек прожить может, а без питья – нет: возникает обезвоживание организма. У больного же ребенка из-за температуры, одышки и теряется жидкости больше, чем у здорового. И для более быстрого выведения вирусов из организма требуется усиленное поступление жидкости. Поэтому во время болезни обязательно поите малыша! Для этого хороши компоты, чаи, морсы, да и просто вода, а соки – не более возрастной нормы в течение суток.
Всегда ли нужно сбивать температуру?
Удивительно, но дети более легко переносят повышение температуры, чем взрослые: они могут играть с машинками, причесывать Барби. Только при повышенной температуре тела в организме ребенка вырабатываются «защитные» вещества, которые борются с инфекцией. Таким образом, «сбивать» температуру нужно тогда, когда она опасна для ребенка, т.е. выше 38,5 – 39оС. До этого уровня ребенок должен по- температурить, чтобы поработал его иммунитет.
Таким образом, «сбивать» температуру нужно тогда, когда она опасна для ребенка, т.е. выше 38,5 – 39оС. До этого уровня ребенок должен по- температурить, чтобы поработал его иммунитет.
Лекарственные средства, необходимые Вашему малышу, должен назначать врач, исходя из выраженности симптомов поражения дыхательных путей, возраста ребенка, его особенностей. Не следует полагаться на советы «опытных» мам, бабушек, соседей, а также и фармацевта из аптеки.
Нужен ли Вашему ребенку антибиотик, также должен решать врач. Так как основная масса ОРИ – вирусные, в большинстве случаев с первых дней болезни антибиотик ребенку не нужен. Также антибиотик не поможет малышу «не заболеть сильнее», не предотвратит развитие осложнений. Обычно при вирусных заболеваниях высокая температура держится у ребенка 3 дня (реже 5). Если же Ваш ребенок температурит более 3-5 дней, доктор должен решить, есть ли вероятные бактериальные осложнения, нужен ли антибиотик, какой именно.
Ваш ребенок заболел ОРВИ? Не волнуйтесь и не паникуйте, а своевременно обратитесь к врачу.
Врач-педиатр О.А.Малявко
Острые респираторные вирусные инфекции и грипп — ГБУЗ «ДЛРЦ г.Краснодара» МЗ КК
Острые респираторные вирусные инфекции и грипп
Острые респираторные (дыхательные) вирусные инфекции (ОРВИ) — группа заболеваний, вызываемых вирусами со схожими путями передачи (преимущественно воздушно-капельный, то есть по воздуху с частичками слюны) и клиническими проявлениями (кашель, повышение температуры тела, боль в горле и др.).
Грипп относится к группе OPBИ, но его особо выделяют вследствие выраженной склонности этой инфекции к распространению с развитием эпидемий. Кроме того, грипп сопровождается более выраженными клиническими
проявлениями и при нём выше риск осложнений. Существует подвид вируса гриппа H5N1, передающийся от больных птиц (уток, кур) человеку.
Эта разновидность гриппа называется «птичьим».
ОРВИ — самые распространённые заболевания, на них приходится 90% всех случаев инфекций. В России ежегодно ОРВИ заболевают от 27 до 40 млн человек.
В России ежегодно ОРВИ заболевают от 27 до 40 млн человек.
Вирусы ОРВИ выделяются из организма больного с каплями слюны и мокроты при дыхании, разговоре, плаче, кашле, чиханье. Вирусы попадают в организм здорового человека при вдыхании заражённых частиц или при совместном пользовании бытовыми предметами (посудой, полотенцами). Наиболее высока вероятность заражения при тесном контакте и высокой скученности: в транспорте, в казармах, больницах, образовательных учреждениях, домах престарелых и т.д. Восприимчивость к респираторным инфекциям очень высока, но может быть снижена с помощью профилактических методов (см. ниже).
ОРВИ опасны осложнениями, которые, впрочем, возникают не часто. Типичное осложнение любых ОРВИ — пневмония. Грипп, кроме того, может осложниться воспалением придаточных пазух носа, среднего уха (особенно у детей), респираторным дистресс-синдромом (отёком лёгких), менингитом. Наиболее опасен грипп для маленьких детей, стариков, а также для больных ВИЧ-инфекцией, сахарным диабетом и людей с ослабленным вследствие лучевой или химиотерапии иммунитетом.
Заболевание начинается с повышения температуры тела до 38-40 °С, которое сохраняется в течение 2-7 дней. Следует помнить, что повторное повышение температуры тела (то есть после её первоначального снижения) для 0PBИ не характерно и может свидетельствовать либо о развитии осложнений, либо о наличии другого заболевания. Другой частый симптом — кашель, как правило, сухой. Важно помнить, что сухой кашель может сохраняться после ОРВИ в течение 1-2 недель, что не должно вызывать беспокойства при условии, что все остальные симптомы исчезли и самочувствие пациента нормализовалось. Сухой кашель постепенно сменяется кашлем с мокротой. Если мокрота приобретает зелёный цвет, это не обязательно свидетельствует о развитии осложнений: такой цвет мокроте может придавать примесь отделяемого со слизистых оболочек полости рта, носа или бронхов. Среди других симптомов ОРВИ и гриппа наиболее часты головная боль, боли в мышцах, в горле, слабость, плохой аппетит. Насморк для гриппа не характерен, но возможен при других ОРВИ.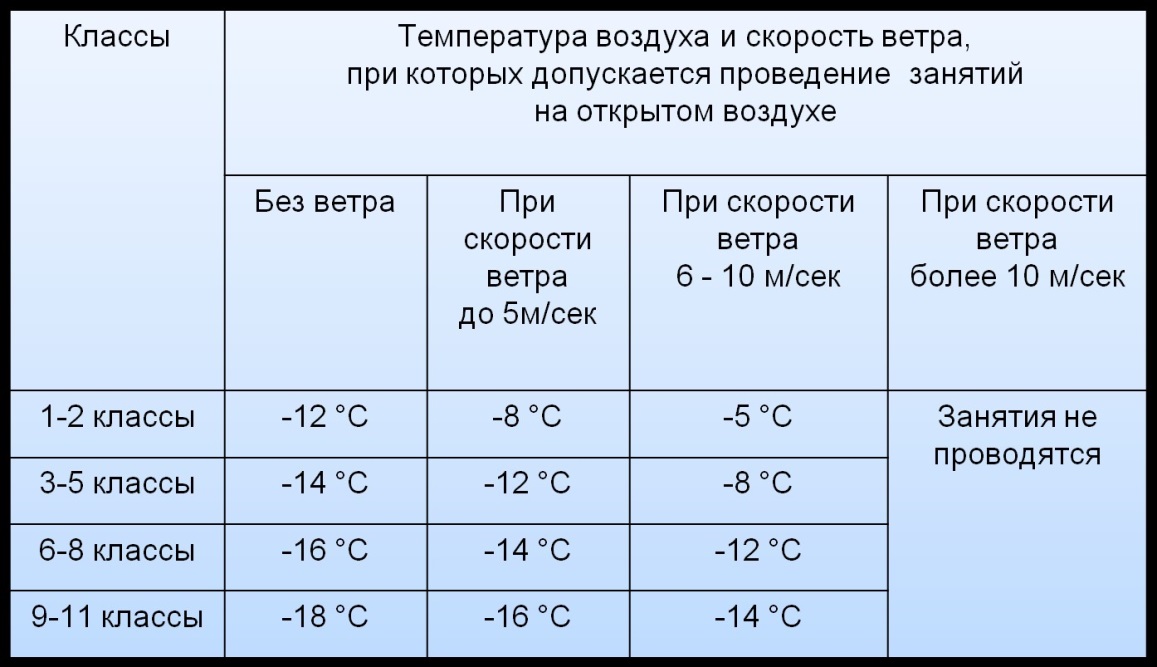
Особое внимание следует обратить на симптомы, которые могут свидетельствовать либо о развитии осложнений, либо о наличии не ОРВИ, а другого заболевания, проявляющегося похожей симптоматикой.
Сохранение повышенной температуры тела (более 37,5 °С) более 7 дней, а также её повторное повышение.
• Усиление головной боли.
• Рвота.
• Сонливость либо спутанность сознания.
• Ригидность затылочных мышц (невозможность согнуть голову так, чтобы подбородком коснуться груди).
• Одышка (затруднённое дыхание).
• Боль в груди.
• Кровянистый характер мокроты.
• Любая сыпь.
•Непереносимость яркого света.
При появлении любого из этих симптомов нужно немедленно обратиться к
врачу!
Чаще всего диагноз основывается на выявлении симптомов, рассмотренных выше. Для выявления осложнений ОРВИ могут потребоваться общий анализ крови и мочи, рентгенография органов грудной клетки или придаточных пазух носа, иногда бактериологический анализ мокроты.
Необходимо соблюдать домашний режим (не следует выходить на работу, это чревато осложнениями). Питьё должно быть обильным для предотвращения обезвоживания в условиях высокой температуры тела.
Жаропонижающие препараты следует принимать, если температура тела выше 38,5 °С, либо она плохо переносится. В остальных случаях необходимости в них нет, так как умеренно повышенная температура тела способствует формированию хорошего иммунного ответа. Из жаропонижающих средств наиболее оправдан парацетамол или ацетилсалициловая кислота (последняя — только если заболевший старше 16 лет, ни в коем случае нельзя назначать её при гриппе детям младшего возраста!).
Для облегчения симптомов ОРВИ существует немало лекарственных средств, содержащих несколько компонентов. Как правило, это комбинации жаропонижающих, облегчающих заложенность носа, противокашлевых, противоаллергических средств, а также витаминов. Всегда внимательно читайте инструкции: в состав лекарственного средства может входить компонент либо не переносимый Вами, либо уже принятый в достаточной дозе (например, парацетамол).
Многие пациенты для облегчения кашля принимают всевозможные травяные настои или другие фитопрепараты. Эти средства могут способствовать субъективному улучшению, но они не уменьшают длительность заболевания. Допустим приём поливитаминов, однако потребление аскорбиновой кислоты не должно быть чрезмерным (не более чем по 50-100 мг 2-3 раза в сутки детям и по 50-100 мг 3-5 раз в сутки взрослым).
Для воздействия на возбудителей ОРВИ применяют следующие лекарственные средства:
— Противовирусные препараты, останавливающие размножение вирусов, например римантадин (он эффективен только при гриппе).
— Интерфероны (основной фактор противовирусной защиты в организме) и стимуляторы образования интерферонов.
— Противогриппозный иммуноглобулин (препарат получают из крови здоровых людей, переболевших гриппом; таким образом, он содержит готовые антитела). Иммуноглобулин вводят ослабленным людям, а также больным тяжёлыми формами гриппа.
— Антибиотики для лечения неосложнённых форм ОРВИ и гриппа не применяют, так как они не влияют на вирусы.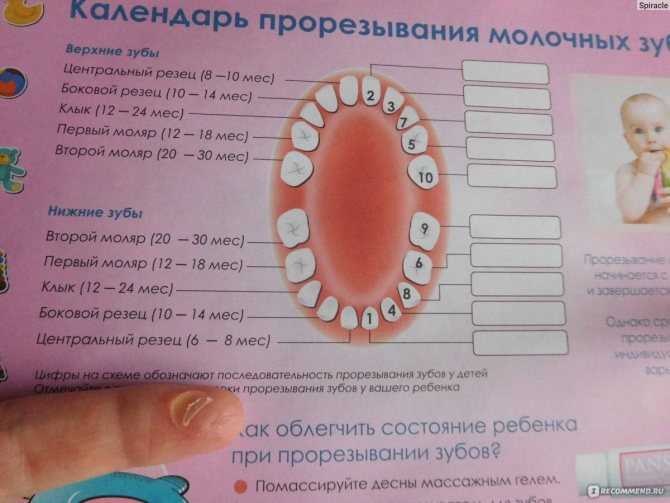 Наиболее важная мера профилактики гриппа — вакцинация, её проводят намного раньше ожидаемой эпидемии, обычно в октябре-ноябре. Срок защитного действия вакцины — один год, поэтому её необходимо повторять ежегодно. Вакцинация наиболее показана следующим группам населения (однако в любом случае перед её проведением нужно проконсультироваться с Вашим лечащим врачом).
Наиболее важная мера профилактики гриппа — вакцинация, её проводят намного раньше ожидаемой эпидемии, обычно в октябре-ноябре. Срок защитного действия вакцины — один год, поэтому её необходимо повторять ежегодно. Вакцинация наиболее показана следующим группам населения (однако в любом случае перед её проведением нужно проконсультироваться с Вашим лечащим врачом).
— Лицам пожилого возраста (старше 65 лет).
— Пациентам с хроническими бронхолёгочными заболеваниями (особенно с хронической обструктивной болезнью лёгких).
— Детям дошкольного и школьного возрастов.
— Пациентам с ослабленным иммунитетом (с сахарным диабетом, ВИЧ-инфекцией, удалённой селезёнкой или получающим глюкокортикоиды и ци-тостатики).
— Пациентам с хронической сердечной недостаточностью, хроническими заболеваниями почек.
— Пациентам, часто болеющим ОРВИ.
— Лицам с высокой вероятностью заражения (воинские контингенты, медицинский персонал, работники сферы бытового обслуживания, транспорта, образовательных учреждений).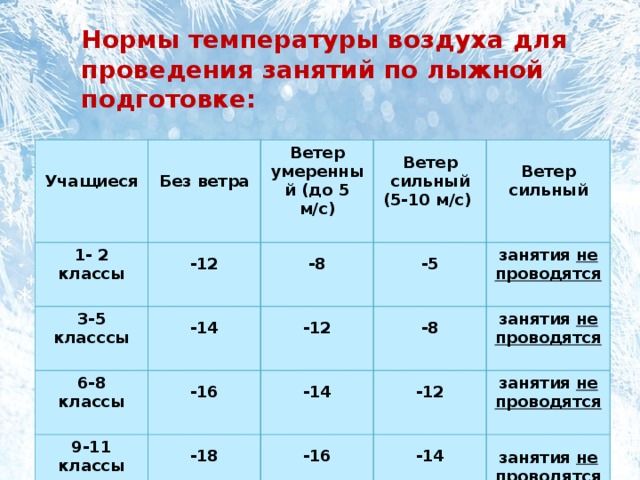
Противопоказаний к вакцинам современного поколения, полученных методами генной инженерии, практически нет.
В период эпидемии гриппа вводить вакцину уже поздно. В этом случае возможно применение римантадина, а также оксолиновой мази в нос. Важно часто проветривать помещение, где находится больной, по возможности изолировать его от других членов семьи, обеспечить отдельной посудой. Ухаживающие должны находиться в марлевых 3-4-слойных масках, а также использовать перечисленные выше методы профилактики. Закаливающие процедуры (полоскание полости рта и носа холодной водой, хождение босиком по холодному полу, холодные обтирания, обливания и пр.) имеют значение, если они проводятся длительно и систематически. Не следует начинать закаливание, если человек болен или находится в стадии выздоровления.
ГБУЗ «Центр медицинской профилактики» министерства здравоохранения Краснодарского края
Лихорадка у младенцев и детей младшего возраста
Лихорадка часто встречается у детей, но не обязательно опасна и не всегда свидетельствует о серьезном заболевании. Лихорадка является признаком того, что воспалительная реакция организма включена. Наиболее распространенной причиной этого является вирусная или бактериальная инфекция. Лихорадка или более высокая температура тела считается адаптивным и полезным, поскольку помогает нейтрализовать заражающий микроб.
Лихорадка является признаком того, что воспалительная реакция организма включена. Наиболее распространенной причиной этого является вирусная или бактериальная инфекция. Лихорадка или более высокая температура тела считается адаптивным и полезным, поскольку помогает нейтрализовать заражающий микроб.
Симптомы лихорадки могут включать:
- учащенное дыхание и учащенное сердцебиение
- блестящие глаза и покрасневшая или мраморная кожа
- вялость
Для детей любого возраста родители и опекуны должны внимательно следить за изменениями в привычках в еде или сне, кашлем, болью или другими заметными изменениями в поведении ребенка.
Когда у ребенка поднимается температура?
Когда у ребенка поднимается температура?
У ребенка лихорадит, если его оральная или ректальная температура составляет 38,2 градуса по Цельсию (100,7 по Фаренгейту) или выше.
Когда обращаться за медицинской помощью
Когда обращаться за медицинской помощью
В тот же день: мы рекомендуем обратиться в сетевую амбулаторию или в отделение неотложной помощи в следующих случаях:
- Дети младше старше 3 месяцев с оральной или ректальной температурой 38,2 Цельсия (100,7 Фаренгейта) или выше следует обратиться к врачу в тот же день
- У детей старше 3 месяцев с оральной или ректальной температурой 38,2 Цельсия (100,7 Фаренгейта) или выше , следует обратиться за медицинской помощью в тот же день, если лихорадка сопровождается следующими симптомами: ребенок чувствует себя некомфортно или испытывает дискомфорт, несмотря на введение жаропонижающего средства (ацетаминофен или ибупрофен), ребенок жалуется на головную боль и ригидность затылочных мышц, ребенок отказывается пить, длительные периоды времени у ребенка были судороги (судороги)
- Детям с хроническими заболеваниями или со слабой иммунной системой также следует обратиться заблаговременно.

Легкие симптомы гриппа, гастроэнтерит и лихорадка, которые обычно длятся от 3 до 5 дней, можно лечить дома и не требовать медицинской помощи.
Однако:
- Если лихорадка вашего ребенка не проходит в течение 3 дней без видимой причины или;
- Если лихорадка сохраняется через 5 дней вместе с другими симптомами (такими как насморк, кашель, боль в горле и т. д.), обратитесь к педиатру или семейному врачу или обратитесь в ближайшую сетевую поликлинику.
Звоните 9-1-1
Не стесняйтесь звонить 9-1-1, если состояние вашего ребенка серьезно ухудшится.
Как лучше ухаживать за ребенком с лихорадкой
Как лучше всего ухаживать за ребенком с лихорадкой
- При лихорадке вашему ребенку может не хотеться много есть. Чтобы предотвратить обезвоживание, давайте ребенку много жидкости — воду, сок, суп, ароматизированный желатин или фруктовый лед.
- Используйте ацетаминофен или ибупрофен, если температура вашего ребенка вызывает у него дискомфорт.
 Снижение температуры не меняет естественного течения болезни, но часто облегчает состояние ребенка. Комфортный ребенок с большей вероятностью будет пить и есть, что важно в борьбе с инфекцией. Обязательно следуйте инструкциям на упаковке для возраста и веса вашего ребенка. Не давайте детям и подросткам аспирин или продукты, содержащие аспирин, поскольку они связаны с синдромом Рея, серьезным заболеванием, которое может привести к коме и смерти.
Снижение температуры не меняет естественного течения болезни, но часто облегчает состояние ребенка. Комфортный ребенок с большей вероятностью будет пить и есть, что важно в борьбе с инфекцией. Обязательно следуйте инструкциям на упаковке для возраста и веса вашего ребенка. Не давайте детям и подросткам аспирин или продукты, содержащие аспирин, поскольку они связаны с синдромом Рея, серьезным заболеванием, которое может привести к коме и смерти. - Легко одевайте ребенка и используйте более легкое постельное белье, чтобы избежать перегрева.
- Около 5% детей в возрасте от 6 месяцев до 6 лет иногда испытывают судороги или судороги (так называемые фебрильные судороги) при лихорадке. Эти припадки редко бывают опасными и вызываются сочетанием вируса и изменения температуры у восприимчивого ребенка. Во время припадка защитите детей от травм, держите их подальше от близлежащих предметов и следите за тем, чтобы они дышали свободно. Эти припадки чаще всего прекращаются сами по себе в течение минуты.
 Сообщите о припадке врачу вашего ребенка. Если судороги продолжаются, обратитесь в отделение неотложной помощи.
Сообщите о припадке врачу вашего ребенка. Если судороги продолжаются, обратитесь в отделение неотложной помощи.
Как измерить температуру у ребенка?
Как измерить температуру у ребенка?
Есть несколько способов измерить температуру вашего ребенка. Наши специалисты рекомендуют ректальный и оральный методы из-за их точности и не рекомендуют проверять температуру более одного раза в день. Дополнительные показания температуры мало что дают.
Правильный метод зависит от возраста вашего ребенка. Используйте эту таблицу, чтобы решить, какой метод использовать:
Age
Recommended method
Birth to 2 years
Rectum (for an accurate reading)
Between 2 and 5 years
Прямая кишка (для точных показаний)
Старше 5 лет
Рот (для точных показаний)
Точное измерение температуры особенно важно в первые 3 месяца жизни вашего ребенка.
 В течение этого времени ректальный термометр остается наиболее точным способом измерения температуры вашего ребенка.
В течение этого времени ректальный термометр остается наиболее точным способом измерения температуры вашего ребенка.Пациент
Монреальская детская больница
Подари здоровье. Пожертвовать сейчас
Детская лихорадка: насколько высока слишком высокая?
Лихорадка часто имеет плохую репутацию, особенно когда речь идет о детях. Хотя они вызывают беспокойство у многих родителей, для большинства людей лихорадка редко представляет опасность. На самом деле, они на самом деле хорошая вещь. Лихорадка — это естественный способ, с помощью которого наш организм борется с инфекциями, повышая температуру тела, чтобы затруднить жизнь и размножение микробов. Когда дело доходит до лихорадки у детей, вот некоторая полезная информация, которая поможет вам определить, насколько высокая температура является слишком высокой:
Когда проверять температуру
Температура у ребенка может незначительно меняться в течение дня, в зависимости от времени суток и активности ребенка.
 Нормальный диапазон температуры тела, измеряемой перорально (через рот), колеблется от 97,7°F до 99,5°F. Родители должны измерить температуру своего ребенка, если они заметят любой из следующих симптомов:
Нормальный диапазон температуры тела, измеряемой перорально (через рот), колеблется от 97,7°F до 99,5°F. Родители должны измерить температуру своего ребенка, если они заметят любой из следующих симптомов:- Чрезмерное потоотделение
- Сухая, горячая кожа
- Сыпь
- Очень бледное или очень красное лицо
- Изменения дыхания, такие как необычно быстрое, медленное, шумный или напряженный
- Симптомы простуды, такие как насморк, кашель, чихание, боль в горле или охриплость
- Изменения настроения, такие как раздражительность, раздражительность, утомляемость «Я чувствую себя плохо»
Как измерить температуру вашего ребенка
Возможно, первым вашим желанием будет ощупать лоб вашего ребенка, чтобы определить, есть ли у него температура. Но цифровой термометр — лучший способ быстро и точно измерить как оральную, так и ректальную температуру. Несмотря на свою привлекательность, термометры барабанной (ушной) и височной (лобной) артерии, доступные для домашнего использования, часто не столь высокого качества или точности, как те, которые используются в кабинетах врачей.

Есть три способа проверить температуру вашего ребенка:
- Перорально: Подходит для детей в возрасте 5 лет и старше. Убедитесь, что ваш ребенок ничего не пил за 10 минут до измерения температуры.
- Ректально: Самый точный метод измерения температуры у детей в возрасте до 5 лет.
- Подмышечный (подмышка): Не столь надежен, температура подмышек обычно используется для младенцев. Этот метод также используется, когда дети старшего возраста не сотрудничают или не могут закрыть рот из-за заложенности носа.
Насколько высоко слишком высоко?
Необходимость посещения детского врача по поводу лихорадки зависит от множества факторов, включая возраст. Позвоните своему педиатру, если:
- Вашему ребенку меньше 3 месяцев с температурой 100,4 °F или выше
- Вашему ребенку от 3 до 6 месяцев с температурой 101,0 °F или выше
- Вашему ребенку 6 месяцев или старше с температурой 103,0 °F или выше
- У вашего ребенка температура 104,0 °F или выше независимо от возраста 9 лет0008
Вы должны обратиться к врачу при любой лихорадке при следующих обстоятельствах:
- Летаргия, сохраняющаяся после приема жаропонижающих препаратов
- Продолжающаяся более 3 дней подряд с очевидным источником инфекции или без него, например симптомы простуды
- В сочетании с сильной болью
- В сочетании с болью в горле, длящейся более 24-48 часов
- Сопровождается болью при мочеиспускании
- Сопровождается головной болью, ригидностью затылочных мышц или красными или пурпурными пятнами на коже
- У ребенка с ослабленным иммунитетом
- Появление после поездки за границу
Уход за ребенком с лихорадкой
Дети с лихорадкой, не вызывающей дискомфорта, как правило, не нуждаются в лечении, а при температуре ниже 102° F лекарство обычно не требуется.

Способы ухода за ребенком с лихорадкой включают:
- Не допускать ребенка в детский сад, школу или на внеклассные мероприятия до тех пор, пока у него не будет жара или симптомов в течение 24 часов без применения жаропонижающих препаратов.
- Избегайте слишком теплой одежды. Вам также следует воздержаться от накрывания ребенка дополнительными одеялами, так как они мешают выходу тепла лихорадки.
- Оберегайте ребенка от обезвоживания, давая ему много прохладной прозрачной жидкости. Педиалит и вода предпочтительнее, но если это побуждает вашего ребенка пить больше, вы также можете предложить фруктовые соки, фруктовое мороженое или спортивные напитки, такие как Gatorade.
- Проверка на ранние признаки обезвоживания, такие как сухость во рту, отсутствие слез при плаче, снижение диуреза или снижение частоты мочеиспускания. Если у вас есть ребенок в возрасте до 6 месяцев, который использует менее 6–8 мокрых подгузников в день, или ребенок старшего возраста, который мочится реже трех раз в день или один раз каждые 8 часов, немедленно позвоните своему детскому врачу.

