Содержание
Как снизить температуру взрослому и ребенку?
1. Амбулаторная медицинская помощь включает все виды амбулаторной помощи, разрешенные в амбулаторных условиях, детям, подросткам:
1.1. Профилактические осмотры детей и подростков при поступлении в дошкольные, средние и высшие учебные заведения.
1.2. Профилактические медицинские осмотры детей и подростков до 18 лет, посещающих образовательные учреждения.
1.3. Проведение амбулаторно-поликлиническими учреждениями по территориально-производственному принципу (за исключением приобретения иммунобиологических препаратов) детям, подросткам, взрослому населению прививок, входящих в национальный календарь профилактических прививок, согласно федеральным законам от 17 сентября 1998 года № 157-ФЗ «Об иммунопрофилактике инфекционных болезней», от 30 марта 1999 года № 52-ФЗ «О санитарно-эпидемиологическом благополучии населения», приказу Министерства здравоохранения Российской Федерации от 27 июня 2001 года № 229 «О национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям», приказу Министерства здравоохранения и социального развития Российской Федерации от 11 января 2007 года № 14 «О внесении изменений в приказ Минздрава России от 27 июня 2001 г. № 229 «О национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям» и утверждении отчетной формы № 68 «Сведения о контингентах детей и взрослых, дополнительно иммунизированных против гепатита B, полиомиелита, гриппа, краснухи, и о движении вакцин для иммунизации».
№ 229 «О национальном календаре профилактических прививок и календаре профилактических прививок по эпидемическим показаниям» и утверждении отчетной формы № 68 «Сведения о контингентах детей и взрослых, дополнительно иммунизированных против гепатита B, полиомиелита, гриппа, краснухи, и о движении вакцин для иммунизации».
1.4. Проведение прививок в соответствии с приказом Министерства
здравоохранения СССР от 09 апреля 1990 года № 141 «О дальнейшем совершенствовании мероприятий по профилактике клещевого энцефалита», приказами Министерства здравоохранения Российской Федерации от 07 октября 1997 года № 297 «О совершенствовании мероприятий по профилактике заболевания людей бешенством» (за исключением приобретения иммунобиологических препаратов), от 17 мая 1999 года № 174 «О мерах по дальнейшему совершенствованию профилактики столбняка».
1.5. Диспансерное наблюдение больных, в том числе отдельных категорий граждан, имеющих право на получение набора социальных услуг; лиц, подвергшихся воздействию радиации; беременных женщин, рожениц; здоровых и больных детей и подростков; переболевших инфекционными заболеваниями.
1.6. Динамическое медицинское наблюдение за ростом и развитием ребенка.
1.7. Флюорографическое обследование в порядке, предусмотренном постановлением Правительства Российской Федерации от 25 декабря 2001 года № 892 «О реализации Федерального закона «О предупреждении распространения туберкулеза в Российской Федерации».
1.8. Оказание неотложной медицинской помощи, диагностика, лечение
больных с острыми заболеваниями, травмами, отравлениями, обострением хронических заболеваний.
1.9. Консультации специалистов по направлению лечащего врача амбулаторно-поликлинического учреждения.
1.10. Лечение в дневном стационаре больных с острыми и хроническими заболеваниями.
1.11. Лечение в стационарах на дому больных с острыми и хроническими заболеваниями, состояние которых не требует круглосуточного наблюдения в стационарах.
1.12. Восстановительное лечение по направлению врача.
1.13. Оформление документов для направления на освидетельствование пациентов в бюро медико-социальной экспертизы для определения стойкой утраты трудоспособности и индивидуальной программы реабилитации; оформление документов для оказания высокотехнологичной медицинской помощи.
1.14. Проведение клинического наблюдения и диагностических обследований контактных пациентов в очагах инфекционных заболеваний.
1.15. Медицинское консультирование по определению профессиональной пригодности несовершеннолетних в порядке и на условиях, определенных настоящей Программой в соответствии с Основами законодательства Российской Федерации об охране здоровья граждан от 22 июля 1993 года № 5487-1.
1.16. Оформление документов для направления на санаторно-курортное лечение граждан.
1.17. Медицинское обследование граждан (по перечню заболеваний и видов медицинской помощи в рамках базовой программы обязательного медицинского страхования) по направлению медицинских комиссий военных комиссариатов по результатам медицинского освидетельствования в соответствии со статьей 5.1 Федерального закона от 28 марта 1998 года № 53-ФЗ «О воинской обязанности и военной службе» и постановлением Правительства Российской Федерации от 25 февраля 2003 года № 123 «Об утверждении Положения о военно-врачебной экспертизе».
1.18. Проведение комплексного лабораторного исследования подростков 15 — 18 лет при наличии направления врача-педиатра образовательного учреждения для создания паспорта репродуктивного здоровья.
Горячее решение: как сбить температуру ребенку без вреда для здоровья | Статьи
В сезон простудных заболеваний как никогда остро встает вопрос — надо ли самостоятельно оказывать помощь температурящим детям или в обязательном порядке ждать профессиональной помощи? Каждое неосторожное действие взрослых может стоить ребенку здоровья, как это случилось недавно в Улан-Удэ. После передозировки жаропонижающего четырехлетнюю девочку пришлось спасать от опасного состояния — синдрома Рея. Однако и бездействовать в случае, когда малыша лихорадит, тоже нельзя. Как свести к минимуму риски лечения в домашних условиях — в материале «Известий».
Синдром опасности
На сайте Республиканской клинической инфекционной больницы Улан-Удэ обсуждается информация о развитии у ребенка тяжелого осложнения после самолечения. Родители пытались с помощью парацетамола снизить температуру четырехлетней дочери, заболевшей гриппом. Жар не спадал, взрослые несколько раз давали девочке препарат и превысили возрастную дозировку. В результате у малышки развился синдром Рея — острое состояние, характеризующееся тяжелым поражением печени и нервной системы. Страшный диагноз поставили врачи инфекционной больницы, в которую обратилась мама. Девочку определили в отделение реанимации, а потом отправили на лечение в Москву. К счастью, малышка идет на поправку.
Родители пытались с помощью парацетамола снизить температуру четырехлетней дочери, заболевшей гриппом. Жар не спадал, взрослые несколько раз давали девочке препарат и превысили возрастную дозировку. В результате у малышки развился синдром Рея — острое состояние, характеризующееся тяжелым поражением печени и нервной системы. Страшный диагноз поставили врачи инфекционной больницы, в которую обратилась мама. Девочку определили в отделение реанимации, а потом отправили на лечение в Москву. К счастью, малышка идет на поправку.
Горячее решение
Фото: ИЗВЕСТИЯ/Кристина Кормилицына
— Синдром Рея — это острое нарушение работы мозга и экстренное ожирение печени, при котором орган перестает работать. Обычно возникает после вирусного заболевания, особенно инфекций верхних дыхательных путей, гриппа, ветряной оспы или гастроэнтерита. На это наслаивается прием жаропонижающих препаратов. Сумма токсических веществ от вируса и переработанной дозы лекарства (того же парацетамола) фактически выступают против возможностей печени. Ситуацию усугубляют наследственные особенности, — рассказывает гепатолог, гастроэнтеролог Сергей Вялов.
Ситуацию усугубляют наследственные особенности, — рассказывает гепатолог, гастроэнтеролог Сергей Вялов.
По словам врача, пик заболеваемости синдромом Рея пришелся на 1980-е годы, когда для лечения начали активно использовать аспирин. Сбои в работе организма возникают после нарушения окисления жиров из-за токсического воздействия вирусов, а также связаны с резким нарушением работы митохондрий — частиц клетки, ответственных за кислородное дыхание.
— Наиболее частые возбудители инфекций, из-за которых возникает синдром Рея, — это вирус гриппа типов А и В и вирус ветряной оспы, — перечисляет Сергей Вялов. — Причиной могут также послужить вирус парагриппа, аденовирус, вирус Коксаки, кори, цитомегаловирус, вирус Эпштейна-Барр, ВИЧ, ретровирус, вирус гепатита типов А и В, микоплазмы, хламидии, коклюш, шигелла, сальмонелла и полиомиелит.
В числе лекарств, которые способны запустить страшные изменения в состоянии человека, — ацетаминофен, устаревший ныне тетрациклин, вальпроевая кислота, варфарин, зидовудин, диданозин.
Горячее решение
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
— Считается, что нестероидные противовоспалительные препараты тоже вызывают или усугубляют это состояние. Появление синдрома Рея может быть связано не только с лекарствами, но и с инсектицидами (ядовитые вещества для уничтожения насекомых-вредителей), гербицидами (средства от сорняков), афлатоксинами (токсины плесневых грибов), изопропиловым спиртом, растворителями для краски, некоторыми грибами и растительными травяными сборами, — продолжает эксперт.
По словам доктора Вялова, благодаря ранней диагностике и усиленному лечению уровень смертности от синдрома Рея в последнее время снизился с 50% до менее чем 20%. Факторы, повышающие риск летального исхода, — возраст младше пяти лет, быстрое развитие болезни, низкий уровень сахара в крови и предшествующая диарея.
— Заболевание начинается внезапно, со рвоты — в среднем через три дня после исчезновения симптомов вирусного заболевания. Неврологические симптомы обычно возникают через 24–48 часов после начала рвоты. Первое проявление — это вялость. А у детей младше двух лет начальные признаки — диарея и частое дыхание. Также возникают раздражительность, беспокойство, судороги и даже кома, — поясняет гепатолог.
Неврологические симптомы обычно возникают через 24–48 часов после начала рвоты. Первое проявление — это вялость. А у детей младше двух лет начальные признаки — диарея и частое дыхание. Также возникают раздражительность, беспокойство, судороги и даже кома, — поясняет гепатолог.
Не навреди
Врач общей практики, кардиолог Денис Прокофьев уверен: насчет любых лекарств требуется консультироваться с доктором. Тем более если речь идет о лечении детей. Однако многие люди бесконтрольно используют препараты, подкрепляя свои намерения сомнительными знаниями из интернета.
Горячее решение
Фото: ИЗВЕСТИЯ/Алексей Майшев
— Самую большую опасность представляют жаропонижающие препараты. Все они относятся к классу нестероидных противовоспалительных препаратов. Их проблема в том, что при неправильном применении такие лекарства способны вызвать поражения желудочно-кишечного тракта, развитие бронхиальной астмы, а также могут влиять на систему кроветворения, вызывая тяжелые поражения, — рассказывает Прокофьев.
Вторая группа препаратов, бесконтрольного использования которых следует опасаться, — это антибактериальные средства. При неправильном использовании они, по словам врача, приводят к грибковым поражениям — вызывают кандидозы пищевода и ротовой полости, способствуют развитию устойчивости бактериального фона. Особенную осторожность Денис Прокофьев советует соблюдать с сосудосуживающими каплями — при передозировке они могут оказывать влияние на сердечно-сосудистую деятельность, повышать давление. Причем препараты усугубляют течение ринита, вызывая гипертрофию слизистой носа.
— Еще одна опасная группа — это класс муколитиков. У нас считается, что такие сиропы нужно обязательно использовать при кашле. Однако среди мукоактивных препаратов есть четыре совершенно разных класса, которые и действуют совершенно по-разному, — продолжает врач общей практики.
Горячее решение
Фото: РИА Новости/Александр Кряжев
По словам эксперта, люди при самолечении часто полагаются на рекомендации фармацевтов в аптеках или действуют на свой страх и риск. Это только усугубляет ситуацию. Во-первых, выбор часто падает на растительные препараты, которые могут оказаться аллергенами и по этой причине усиливать кашель. Во-вторых, неправильно подобранное средство разжижает мокроту, из бронхов она опускается, в легочную ткань, откуда ее потом достаточно сложно «достать».
Это только усугубляет ситуацию. Во-первых, выбор часто падает на растительные препараты, которые могут оказаться аллергенами и по этой причине усиливать кашель. Во-вторых, неправильно подобранное средство разжижает мокроту, из бронхов она опускается, в легочную ткань, откуда ее потом достаточно сложно «достать».
— Всё это усиливает развитие кашля и утяжеляет процесс лечения в случае необходимости применения классических муколитиков. Поэтому здесь тоже ключевое значение имеют группа, класс и дозировка лекарства, а также то, нужны ли эти препараты или нет, о чем может знать только врач, — подчеркивает Денис Прокофьев.
Врач также критикует бесконтрольное применение ингаляторов и растворов для небулайзеров, например бронхорасширяющих средств. Люди, самостоятельно назначая себе дозировки, «зарабатывают» себе бронхиальную астму, которая потом потребует курсового или пожизненного приема ингаляционной терапии. А всё потому, что по незнанию изначально не соблюдают режим дозировки и не проводят дополнительную диагностику.
Сами с усами
У родителей и врачей двойственное отношение к вынужденному самолечению. С одной стороны, выписывать препараты — прерогатива врачей. Но иногда не имеет смысла идти на принцип, дожидаясь только мнения доктора. В этом случае требуется максимальная осторожность.
— Родители не всегда могут вызвать врача день в день. Тем более сейчас, когда в разгаре эпидемия гриппа. Сотрудники «скорой» и неотложки сбились с ног, спеша на помощь в тяжелых ситуациях. Вот поэтому порой мамы и занимаются снижением температуры собственными силами, — поясняет педиатр, кандидат медицинских наук, доцент, врач высшей категории Мария Снегоцкая.
Горячее решение
Фото: РИА Новости/Максим Богодвид
Эксперт отмечает, что на каждой коробке с детскими лекарствами указаны дозировки в соответствии с возрастом и весом ребенка. Кроме того, не исключена индивидуальная реакция на конкретный препарат. И если уж возникла такая необходимость, то взрослый должен придирчиво изучить все показатели, действуя по принципу «не навреди». Опасность в том, что родители часто теряются и рискуют совершить неверный шаг. В случае с маленькой жительницей Улан-Удэ, судя по всему, сыграла роковую роль ошибка взрослых — родители в течение короткого времени повторяли дозу, которая суммировалась и привела к страшному диагнозу.
И если уж возникла такая необходимость, то взрослый должен придирчиво изучить все показатели, действуя по принципу «не навреди». Опасность в том, что родители часто теряются и рискуют совершить неверный шаг. В случае с маленькой жительницей Улан-Удэ, судя по всему, сыграла роковую роль ошибка взрослых — родители в течение короткого времени повторяли дозу, которая суммировалась и привела к страшному диагнозу.
— Бывает так, что взрослые дают ребенку одну дозу, ждут полчаса и, если температура не падает, снова дают тот же самый препарат. Но дело в том, что при разных вирусах дети по-разному реагируют на жаропонижающие средства, а на кого-то некоторые виды лекарств не действуют. Важно: одно жаропонижающее нельзя применять больше трех-четырех раз подряд, — объясняет врач.
Мария Снегоцкая советует чередовать сбивающие температуру лекарства, чтобы не накапливался общий токсический эффект от одного препарата. Обычно сорока минут хватает на то, чтобы понять, действует средство или нет. И все-таки, по мнению доктора, токсический эффект зависит от индивидуальной реакции организма.
И все-таки, по мнению доктора, токсический эффект зависит от индивидуальной реакции организма.
— Помню ситуацию, когда ребенок получил адекватную дозу парацетамола, но всё закончилось синдромом внезапной смерти. Синдром Рея в данном случае можно назвать индивидуальной особенностью реакции ребенка, — дополняет эксперт.
Горячее решение
Фото: Global Look Press
По словам педиатра, если ребенок по ошибке получил высокую дозировку препарата, то в течение 10 минут следует вызвать рвоту и дать ему сорбенты. Медлить нельзя — через полчаса происходит полное всасывание лекарства, и антидота на этот случай нет. Тогда потребуется помощь профессионалов. Врач поясняет, что токсическая доза превышает терапевтическую не менее чем в десять раз. Получить ее малыш может только в том случае, если самостоятельно случайно выпил сироп. Однако пузырьки с детскими лекарствами снабжены специальными защитными пробками, открыть которые маленькие пациенты сами не смогут.
На спад
Конечно, сидеть сложа руки в ожидании медицинской помощи не будет ни один родитель. Педиатр уточняет, что у детей в возрасте до пяти лет возможны так называемые фебрильные судороги, и поэтому температуру выше 38,5 обязательно надо снижать, но не стремиться к 36,6, а остановиться около 37,5.
— «Качели» подъема температуры и резкого ее падения вызывают нагрузку на сердечно-сосудистую систему. Свечи с жаропонижающими препаратами должны быть ограничены в применении из-за ранимости слизистой прямой кишки. Их применяют только когда ребенок не способен проглотить сироп, — продолжает врач.
Врачи из Улан-Удэ считают, что при жаре порой эффективно действуют медикаментозные (физические) методы снижения температуры тела. В ожидании помощи можно обтирать тело прохладной водой, слабым раствором уксуса, прикладывать холод на область крупных артерий, делать влажные обертывания. Также надо следить за питьевым режимом и обязательно проветривать помещение. Больного не следует укутывать, чтобы не препятствовать теплоотдаче.
Больного не следует укутывать, чтобы не препятствовать теплоотдаче.
Горячее решение
Фото: Global Look Press/Dr. Wilfried Bahnmüller
Некоторые родители предпочитают растирать ребенка водкой, чтобы сбить жар. Делать это категорически нельзя из-за высокой всасывающей способности кожи. Тем более такой метод не работает при «белой» лихорадке, когда кожа температурящего человека бледная, а руки и ноги холодные. Если при этом применить сосудосуживающие препараты, то может произойти централизация кровоснабжения — капиллярный кровоток снижается, а кровь резко сбрасывается по артериям и венам. В результате не исключены фебрильные судороги и даже отек мозга.
— Если ребенок бледный, то, помимо жаропонижающих, помогает такой физический метод охлаждения, как холод к крупным сосудам. Охлаждающие компрессы надо прикладывать к вискам, щиколоткам, к области печени, — объясняет Мария Снегоцкая.
Чья ответственность
Сами родители считают, что без самодеятельности в некоторых случаях просто не обойтись. По словам москвички Ольги Удальцовой, потчевать детей мамы вынуждены прежде всего потому, что порой бывает сложно вызвать на дом врача. Обычно выручает родительский опыт и стаж — список препаратов, которые способны помочь, многие взрослые выучили наизусть не хуже педиатров.
По словам москвички Ольги Удальцовой, потчевать детей мамы вынуждены прежде всего потому, что порой бывает сложно вызвать на дом врача. Обычно выручает родительский опыт и стаж — список препаратов, которые способны помочь, многие взрослые выучили наизусть не хуже педиатров.
— Я знаю, что нужно дать дочери от температуры. Обычно в аннотациях ко всем лекарствам указаны допустимые дозы. Не понимаю, как можно ошибиться — инструкцию надо читать внимательно. От кашля и насморка подбираю уже знакомые препараты. Даю и противовирусные. Если высокая температура держится больше двух дней, то вызываем врача, чтобы он послушал ребенка. Обычно доктор назначает то, что я уже и так «прописала», — рассказывает Удальцова.
Горячее решение
Фото: ИЗВЕСТИЯ/Александр Казаков
Жительница Подмосковья, мать двоих детей Татьяна Дмитриева тоже считает самым важным моментом знакомство с данными, где указана дозировка по росту и весу.
— Покупаю препарат, внимательно читаю инструкцию. Если температура держится больше трех дней, то на четвертые сутки вызываю врача, потому что знаю, что необходимы антибиотики. Такие «сильные» лекарства я никогда в жизни не применяла без консультации с врачом, потому что не умею рассчитывать дозировку и не знаю, какой конкретно препарат необходим, — считает Татьяна Дмитриева.
Между тем эксперты не рекомендуют далеко вторгаться в профессиональную сферу медиков и злоупотреблять, например, каплями для носа, которые обладают противоотечными и сосудосуживающими действиями. Такая самодеятельность чревата серьезными проблемами.
— Эти препараты достаточно токсичные и передозировка может вызвать различные осложнения, например изменение общего давления. Частое применение любого сосудосуживающего препарата приводит к синдрому рикошета — сосуды перестают на него реагировать. В дальнейшем никакие капли не помогают, а пациенту приходится лечить атрофический ринит, при котором истончается слизистая оболочка носа и находящиеся в ней нервные окончания, — уточняет педиатр.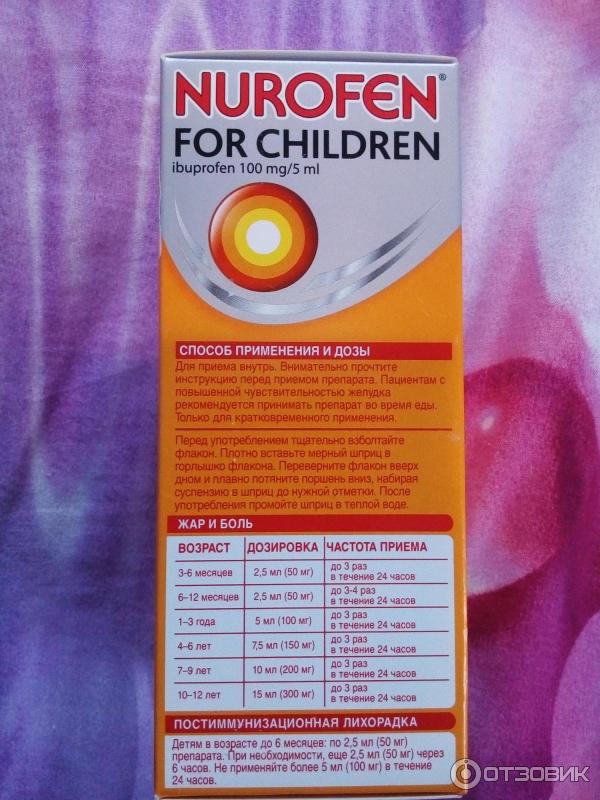
Горячее решение
Фото: РИА Новости/Алексей Куденко
Врач сетует на то, что даже при безобидном насморке родители спешат использовать сложные препараты, которые рекомендуется применять только по серьезным показаниям — при отитах и гайморитах. Если ситуация не критическая, то лучше воспользоваться так называемыми гипертоническими растворами — соленой водой нужной концентрации.
Кардиолог Прокофьев уверен, что и самостоятельный выбор витаминов никакой пользы человеку не принесет — это нужно делать под контролем лабораторных показателей.
— Если мы говорим, например, что у ребенка снижен витамин D, то нужно определить его концентрацию в крови, пройти курс лечения и сделать контрольный анализ, подтвердив эффективность принимаемой терапии. И так практически по всем микроэлементам, — отмечает Денис Прокофьев.
Врач общей практики подчеркивает: пусть мы являемся йододефицитным регионом, но препараты с содержанием йода должен назначать врач-эндокринолог, учитывая возраст и вес пациента. Если самостоятельно покупать витамины и микроэлементы, то нужно быть готовым к тому, что у ребенка может развиться аллергическая реакция, вплоть до анафилактического шока. Особенную опасность представляют комбинированные группы витаминов — не исключено, что их взаимодействие между собой будет усилено.
Если самостоятельно покупать витамины и микроэлементы, то нужно быть готовым к тому, что у ребенка может развиться аллергическая реакция, вплоть до анафилактического шока. Особенную опасность представляют комбинированные группы витаминов — не исключено, что их взаимодействие между собой будет усилено.
Горячее решение
Фото: ИЗВЕСТИЯ/Зураб Джавахадзе
— К сожалению, сейчас аптека представляет собой лавку мага и волшебника — там есть растительные и лекарственные препараты, бады и всевозможные средства ухода. Для того чтобы разобраться в этом многообразии, надо иметь медицинское образование, иначе вместо пользы есть риск получить вред, — говорит Денис Прокофьев.
Измерение температуры вашего ребенка (для родителей)
Рассмотрено: Мелани Л. Питоне, доктором медицины
Педиатрия первичной медико-санитарной помощи Nemours Children’s Health
на испанском языке
Cómo tomarle la temperature a su hijo
Если вашему ребенку жарко или он чувствует себя не в своей тарелке, полезно знать, не является ли причиной лихорадка.
Вот как безопасно и точно измерить температуру вашего ребенка.
Какой тип термометра следует использовать?
Цифровые термометры дают самые быстрые и точные показания, и в настоящее время врачи рекомендуют только их.
Доступны три типа:
- Обычные цифровые термометры прямые с датчиком температуры на конце и легко читаемым цифровым дисплеем. Их можно использовать для измерения ректальной, оральной или подмышечной (подмышечной) температуры.
- Ушные цифровые термометры измеряют тепловые волны от барабанной перепонки с помощью пластикового зонда, помещенного внутрь уха. Они предназначены для использования только с детьми от 6 месяцев и старше.
- Цифровые термометры для височной артерии измеряет тепловые волны от височной артерии, кровеносного сосуда, который проходит прямо под кожей через лоб. Их можно использовать для детей всех возрастов и взрослых. Термометры для височных артерий, изготовленные разными производителями, имеют немного разные инструкции по применению, поэтому, если вы их используете, прочтите листок-вкладыш.

Ознакомьтесь с инструкциями производителя, чтобы узнать, для чего предназначен термометр и как он сигнализирует о завершении измерения.
Примечание: Некоторые типы термометров не рекомендуются, поскольку они менее точны. К ним относятся термометры с пластиковыми полосками, термометры-пустышки и приложения для измерения температуры на смартфоне. Кроме того, не используйте стеклянный термометр, так как это небезопасно.
Советы по измерению температуры в зависимости от возраста
Любому родителю известно, что измерить температуру у извивающегося ребенка может быть непростой задачей. Лучший метод будет зависеть от возраста ребенка и от того, насколько хорошо он может сотрудничать.
Измерение температуры по возрасту:
- Младенцы в возрасте до 3 месяцев: Лучше всего измерять ректальную температуру.
- Младенцы от 3 до 6 месяцев: Лучше всего измерять ректальную температуру, но вы можете использовать метод измерения температуры через височную артерию или подмышечный метод.

- Дети от 6 месяцев до 3 лет: Лучше всего измерять ректальную температуру, но вы можете использовать метод измерения температуры височной артерии, уха или подмышечной впадины.
- Дети от 4 лет и старше: Температура во рту лучше всего измеряется, если ребенок может правильно держать термометр под языком. Если нет, вы можете использовать ректальный, височный, ушной или подмышечный метод.
Как измерить ректальную температуру
Как измерить оральную температуру
Как измерить подмышечную температуру
Какой бы метод вы ни выбрали, помните об этих советах:
- Не измеряйте температуру вашего ребенка сразу после купания или если он был под одеялами или в несколько слоев (или запеленанный, если это младенец). Это может повлиять на показания температуры.
- Оставайтесь рядом с ребенком, пока вы измеряете ему температуру.
Проверил: Melanie L. Pitone, MD
Pitone, MD
Дата проверки: ноябрь 2022 г.
Взрослые, младенцы, беременные и др.
Средняя температура тела взрослого человека составляет около 98,6°F (37°C), но индивидуальная исходная температура тела может варьироваться. Такие факторы, как возраст и уровень активности, могут влиять на нормальную температуру тела человека.
Способ измерения температуры также может повлиять на показания.
В этой статье мы обсудим типичные диапазоны температур для взрослых, детей и беременных. Мы также рассматриваем факторы, влияющие на температуру тела, и когда следует обращаться к врачу.
Показания температуры тела различаются в зависимости от того, где человек проводит измерения на теле. Например, ректальные показания температуры выше, чем оральные, а показания подмышек, как правило, ниже.
Показатели температуры тела также могут варьироваться в зависимости от следующих факторов:
- возраст человека
- время суток, как правило, самое низкое значение приходится на раннее утро, а самое высокое — ближе к вечеру
- недавняя активность человека
- пища и жидкость потребление
Согласно обзорам, средняя температура тела взрослого человека на всех различных сайтах для чтения составляет 97,86°F (36,59°C).
Исследователи также обнаружили, что средняя температура тела взрослого человека при пероральном измерении колеблется между 97,2–98,6 °F (36,24–37 °C).
Средняя температура тела зависит от демографических данных. Исследование почти 35 500 человек показало, что у пожилых людей самая низкая температура, а у афроамериканок температура выше, чем у белых мужчин.
Исследователи также обнаружили, что определенные заболевания могут влиять на температуру тела. Например, у людей с пониженной активностью щитовидной железы (гипотиреоз) температура обычно ниже, а у людей с раком — выше.
Как правило, следующие температуры указывают на лихорадку:
- не менее 100,4°F (38°C) — лихорадка
- выше 103,1°F (39,5°C) — высокая температура
- выше 105,8°F (41°C) — это очень высокая температура
Лихорадка может быть симптомом COVID-19.
Средняя температура тела у детей составляет около 97,52°F (36,4°C), но может варьироваться. Как и у взрослых, температура выше 100,4 ° F (38 ° C) может указывать на лихорадку у детей.
Температура тела младенцев, как правило, выше, чем у детей старшего возраста и взрослых. Средняя температура тела новорожденных составляет около 99,5°F (37,5°C).
Температура у ребенка выше, потому что у него большая площадь поверхности тела по сравнению с массой тела. Их тела также более метаболически активны, что приводит к выделению тепла.
Тела младенцев не регулируют температуру так, как тела взрослых. Они меньше потеют, когда тепло, а значит, их тела удерживают больше тепла. Им также может быть труднее остыть во время лихорадки.
Узнайте больше о лихорадке у младенцев здесь.
Во время беременности скорость основного обмена (BMR) человека выше. Это означает, что тело производит больше тепла.
Одно исследование показало, что температура тела достигает максимума 96–99,5°F (35,6–37,5°C) примерно на 12-й неделе беременности. Средняя температура тела достигает самой низкой точки около 95,5–99,1 ° F (35,3–37,3 ° C) сразу после 33-й недели.
Существует множество типов термометров.
Цифровые термометры
Цифровые термометры легко доступны и могут давать точные результаты измерения температуры. Человек может использовать их на разных частях тела.
- Ректальное измерение: Специализированные цифровые ректальные термометры обычно используются для измерения температуры у детей младшего возраста. Человек должен очистить и смазать конец этих устройств, прежде чем вводить их в задний проход. Устройство предупредит пользователя, когда оно измерит показания и его можно будет безопасно удалить.
- Пероральное измерение: Стандартные цифровые термометры просты в использовании перорально (через рот). Во-первых, человек должен убедиться, что кончик устройства чистый. Затем они положат это под язык к задней части рта и закроют губы. Устройство будет отображать показания на встроенном дисплее.
- Подмышечное (подмышечное) измерение: Человек может поместить цифровой термометр на свою или чужую подмышку.
 Затем рука должна оставаться плотно прижатой к телу, чтобы обеспечить хорошее чтение. Это неинвазивный метод измерения температуры у ребенка.
Затем рука должна оставаться плотно прижатой к телу, чтобы обеспечить хорошее чтение. Это неинвазивный метод измерения температуры у ребенка.
Инфракрасные термометры
Инфракрасные термометры могут измерять температуру на расстоянии. Однако они не так точны, как другие методы.
Люди могут использовать барабанные термометры для снятия показаний в слуховом проходе. Чтобы использовать, человек будет:
- вставьте наконечник устройства в ухо
- совместите его со слуховым проходом
- активируйте устройство, пока оно не даст результат
Временные термометры используют инфракрасный сигнал для измерения температуры человека. Пользователь обычно держит термометр на расстоянии нескольких сантиметров ото лба человека и ждет, пока устройство выдаст показания.
Одно исследование пришло к выводу, что, хотя измерения лба и уха являются жизнеспособными, нетравматичными вариантами скрининга младенцев, они все же не так точны, как ректальные измерения.
Важно всегда следовать инструкциям на упаковке термометра.
Если термометр показывает, что температура тела человека слишком высокая или слишком низкая, он может захотеть провести еще одно измерение, чтобы подтвердить результат.
Во всех возрастных группах высокая температура может быть результатом кратковременных заболеваний и обычно не причиняет значительного вреда взрослым с хорошим общим состоянием здоровья.
Если у человека высокая температура, важно, чтобы он отдыхал и пил много жидкости, чтобы избежать обезвоживания. Эти домашние процедуры также применимы к детям и младенцам.
В жарком климате физические упражнения или другая физическая активность могут вызвать гипертермию — аномально высокую температуру тела. В отличие от инфекции или лихорадки, это обычно является результатом внешних факторов. Перемещение в более прохладное место и прием жидкости обычно устраняют гипертермию.
Однако, если высокая температура сохраняется или повышается, следует обратиться за медицинской помощью.
Если у человека температура ниже 95°F (35°C), у него переохлаждение, и ему следует обратиться за медицинской помощью.
Потребность в медицинской помощи может варьироваться в зависимости от возрастной группы.
Взрослые
Во многих случаях человеку с лихорадкой не требуется медицинская помощь. Однако, если у человека температура выше или выше, ему следует обратиться к врачу.
Человек также должен обратиться за медицинской помощью, если наряду с лихорадкой у него наблюдаются следующие симптомы:
- обезвоживание
- головокружение
- сильные судороги
- постоянная или усиливающаяся лихорадка
Следующие лица также должны обратиться за медицинской помощью в случае лихорадки:
- недавно перенесшие трансплантацию
- люди с ослабленной иммунной системой
- те, кто принимает иммунодепрессанты
- те, кто недавно прошел лечение от рака
выше 106,7 ° F (41,5 ° C), у них гиперпирексия, очень высокая температура. Это может привести к необратимому повреждению органов и смерти. Гиперпирексия требует неотложной медицинской помощи.
Это может привести к необратимому повреждению органов и смерти. Гиперпирексия требует неотложной медицинской помощи.
Если у человека слишком низкая температура тела, у него может быть гипотермия. Это неотложная медицинская помощь, и они должны немедленно обратиться за помощью. Врачи определяют гипотермию как падение температуры ниже 95°F (35°C).
Дети
Человек должен обратиться в службу экстренной помощи, если у ребенка температура выше 104°F (40°C). Им также следует обратиться за медицинской помощью, если у ребенка высокая температура, которая держится в течение 5 дней и более, или если он испытывает обезвоживание, рвоту или диарею.
Если температура у ребенка падает ниже 95°F (35°C), необходима медицинская помощь.
Младенцы
Если у младенца в возрасте 3 месяцев или младше температура 100,4°F (38°C) или выше, обратитесь за неотложной медицинской помощью. У маленьких детей небольшое повышение температуры может сигнализировать о серьезной инфекции.
У детей в возрасте до 6 месяцев температура 102,2°F (39°C) или выше также является поводом для обращения в службу неотложной помощи.
Как и у взрослых и детей старшего возраста, если температура у ребенка падает ниже 95°F (35°C), им потребуется немедленная экстренная помощь.
Область мозга, называемая гипоталамусом, регулирует температуру тела. Если температура тела поднимается выше или опускается ниже отметки 98,6°F (37°C), гипоталамус регулирует температуру.
Если телу слишком холодно, гипоталамус посылает сигналы, чтобы заставить тело дрожать, что согревает тело. Если тело слишком горячее, оно посылает сигналы, чтобы начать потеть, позволяя теплу покинуть тело.
Инфекции вызывают большинство лихорадок. Лихорадка развивается как естественный способ организма реагировать на инфекцию и бороться с ней.
Врачи считают лихорадкой температуру тела, которая достигает или превышает 100,4°F (38°C). Другие симптомы включают:
- Потеря аппетита
- озноб
- Головная боль
- раздражительность
- Боли мышцы
- Дрогая
- Потея
- Слабая 9002
Идеально Я ИДЕЛА.
