Содержание
Сколько ребенок должен ходить в туалет
Приветствую Вас, дорогие читатели! Новоиспеченные родители «под лупой» исследуют всё, что связано с малышом: начиная от пятнышка на теле и заканчивая содержимым подгузника. Ведь стул грудничка может многое сказать о состоянии здоровья. Тут начинается: как часто ходит в туалет новорожденный? Почему он не какает уже второй день?
Не стоит паниковать, давайте рассмотрим, как изменяются испражнения маленького человечка, только что появившегося на свет.
Изменения стула
Сначала он имеет черный или темно-зеленый цвет – это первородный меконий, который накапливался в кишечнике еще в утробе матери. В его состав входят переваренные органические частички, околоплодных воды, желчь и слизь.
Дягтеобразный меконий не имеет запаха и не отстирывается с пеленок. Его выход длится 3 дня и является хорошим знаком, что с пищеварением у крохи все в порядке. В случае испражнения меконием на 4 и 5 сутки, малыш недополучает грудного молока, возможно, ему не удается его высосать. Проконсультируйтесь по данному вопросу со специалистом по грудному вскармливанию.
Проконсультируйтесь по данному вопросу со специалистом по грудному вскармливанию.
Если новорожденный не опорожняет кишечник в течение 2 суток, следует насторожиться. Это может быть признаком болезни Гиршпрунга, связанной с аномалией развития толстой кишки.
Постепенно кала становится кашицеобразным светло-желтого оттенка, он увеличивается в объеме, имеет молочно-кисловатый запах. Может содержать примеси белых комочков и слизь. Как раз в этот переходный этап молозиво замещается переходным молоком. В кишечнике происходят изменения, которые потом будут влиять на его здоровье.
К 10-14 дню стул становится зрелым – кашицеобразный темно-желтого цвета. Его оттенок зависит от диеты мамы.
Почему стул становится зеленым? Этому может быть несколько причин:
- при воздействии кислорода он окисляется и меняет цвет с желтого на зеленый;
- употребление мамой продуктов зеленого цвета (огурцов) или экзотических фруктов;
- если Вы перевели младенца с грудного вскармливания на смесь.

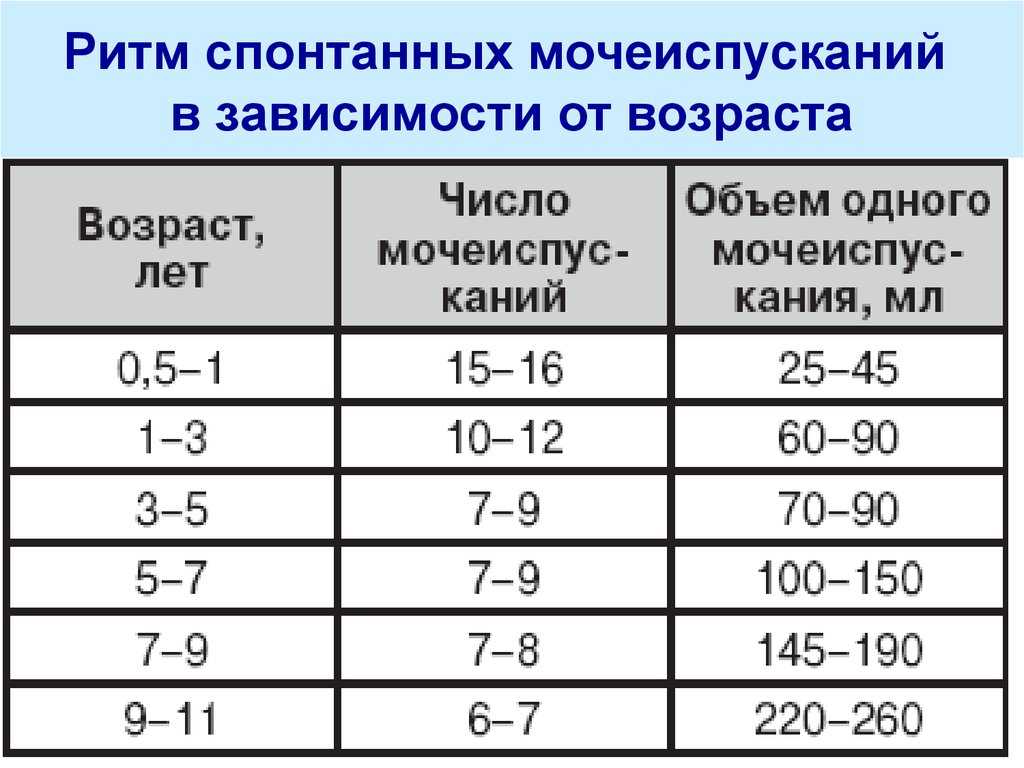
Контроль количества дефекаций может говорить о том, хватает ли малышу молока. Сколько раз в день в норме какает ребенок? При грудном вскармливании 6-8 раз, фактически после каждого кормления. А при искусственном – 3-4 раза, кал может быть коричневатого оттенка и иметь неприятный запах.
После первого месяца и до момента введения прикорма грудничок может какать раз в несколько дней. Переживать здесь не стоит. Сколько новорожденный может не ходить в туалет? Некоторые малыши умудряются не опорожнять до 15 дней. Если ребенок прекрасно себя чувствует, хорошо прибавляет в весе, то это считается нормой.
Запор
А если кроха не может сходить в туалет? Он сильно плачет, кряхтит и тужится, но у него не получается выдавить из себя какашку? Такое чаще случается с искусственниками, состав их каловых масс приближен к взрослому, кишечник еще не научился справляться с большим объемом.
У грудничков пища имеет уникальный состав, она максимально полно усваивается. А о запоре можно говорить, только если фекалии твердые и сухие.
Новорожденный не ходит в туалет что делать? Со временем всё наладится, а пока чаще занимайтесь профилактикой таких явлений. Хороший эффект дает:
- Массаж животика – поглаживайте животик по часовой стрелке. Движение рук по этому направлению помогает выгнать газики, которые и являются основной причиной дискомфорта. Начинайте с легких прикосновений, постепенно усиливая. Особое внимание уделите области слева в нижней части животика – там находится толстый кишечник. В области правого подреберья, где находится печень, будьте наоборот, очень деликатны.
- Затем прижмите ножки младенца к животику и удерживайте их в таком положении 20-40 секунд, верните обратно. Повторите 10 раз.
- Выполните упражнение «велосипед» – попеременно сгибайте и разгибайте ножки малыша. Можно при этом напевать ему веселую песенку «Мы едем-едем-едем…».
- Завершите гимнастику поглаживающими движениями животика.
В результате данного комплекса усиливается перистальтика кишечника, отходят газики, проходит запор.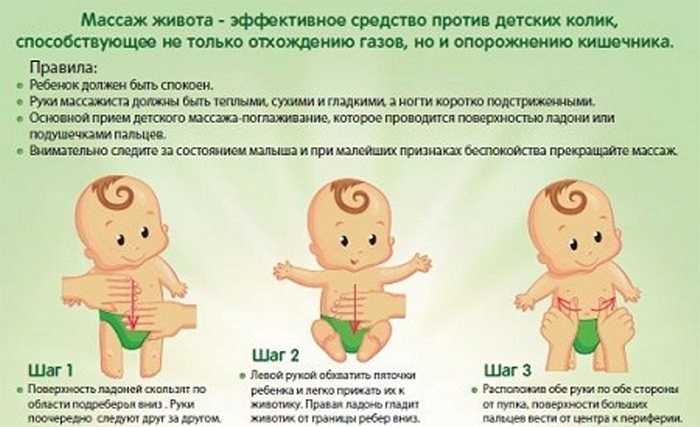 Для выполнения массажа не требуется специальных навыков, а наилучший лечебный эффект дадут именно теплые мамины руки.
Для выполнения массажа не требуется специальных навыков, а наилучший лечебный эффект дадут именно теплые мамины руки.
Повод для беспокойства
Насторожить родителей должен:
- жидкий пенистый стул – может служить признаком лактазной недостаточности;
- жидкий кашицеобразный стул с большим количеством слизи говорит о дисбактериозе;
- водянистый стул (более 12 раз в сутки) с вкраплениями крови или слизи, особенно если наблюдается рвота и температура – это кишечная инфекция.
Надеюсь, дорогие родители, я помогла разобраться в ситуациях, когда Ваш ребенок нуждается в помощи, а когда лучше не вмешиваться в ход естественного становления пищеварения.
Если у Вас остались вопросы, не стесняйтесь, я всегда готова на них ответить. Поделитесь статьей с друзьями в соцсетях, а также не забывайте подписываться на обновления блога. Желаю, чтобы в животике у Ваших малышей всегда были спокойствие и умиротворение!
Стул ребенка – один из важнейших показателей здоровья. В норме новорожденный ребенок достаточно часто какает. По частоте, цвету, консистенции стул может быть разным. Иногда дефекация и вовсе может отсутствовать. Каким должен быть стул при грудном и искусственном вскармливании? И когда нужно обратиться к врачу? На эти вопросы мы ответим ниже.
В норме новорожденный ребенок достаточно часто какает. По частоте, цвету, консистенции стул может быть разным. Иногда дефекация и вовсе может отсутствовать. Каким должен быть стул при грудном и искусственном вскармливании? И когда нужно обратиться к врачу? На эти вопросы мы ответим ниже.
- При грудном вскармливании?
- При искусственном вскармливании?
- Когда стоит беспокоиться?
- Что делать?
При грудном вскармливании?
Еще в роддоме медицинский персонал рассказывают молодой маме о значимости стула у ребенка. В первые дни жизни ребенка вместо обычного стула, у ребенка будет отхождение мекония. Меконий – это первородный кал черно-зеленого цвета, вязкий по консистенции.
В течении нескольких дней у ребенка начинает формироваться переходный кал, жидкой консистенции, желто-зеленого цвета. И в это же время формируется и ритм опорожнения кишечника. Стул может быть сразу после кормления, или во время него, может быть 1 раз в 1-2 дня, или 10 раз в день. И это будет вариантом нормы, так как организм каждого ребенка реагирует индивидуально. При этом, ребенка не должно что-то беспокоить, он должен быть спокоен, кал должен отходить легко, без натуживания ребенка.
И это будет вариантом нормы, так как организм каждого ребенка реагирует индивидуально. При этом, ребенка не должно что-то беспокоить, он должен быть спокоен, кал должен отходить легко, без натуживания ребенка.
При искусственном вскармливании?
Частота стула новорожденного ребенка при искусственном вскармливании также варьируется от 1 до 10 раз в сутки. Как говорилось выше, это происходит, так как как вариант нормы у каждого ребенка свой. При этом, чаще всего у таких малышей стул бывает 1-3 раза в день. И частота стула у новорожденного в норме снижается при введении в его рацион прикорма.
Пока малыш питается только смесью, кал совсем не пахнет или имеет чуть кислый запах. Его цвет может варьироваться от желтого до зеленого. Иногда мамы замечают стул новорожденного ребенка на искусственном кормлении с примесью, а именно — с белыми комочками. Их появление — признак того, что смесь не вся усваивается, не полностью переваривается. Но это явление обычно временное. И единичные белые комочки не должны пугать родителей.
Жидкий стул у малышей на искусственном вскармливании встречается не часто, поскольку в смесях содержится меньше воды, чем в грудном молоке.
Когда стоит беспокоиться?
Как говорилось выше, новорожденные дети могут ходить в туалет от 1 до 10 раз. При этом, ребенка не должно что-то беспокоить. Когда родителям стоит обратиться к врачу?
- Жидкий пенистый стул (лактозная недостаточность).
- Жидкий кашицеобразный стул с большим количеством слизи (дисбактериоз).
- Водянистый стул (более 12 раз в сутки) с вкраплениями крови или слизи. Присоединение таких симптомов как повышение температуры тела и рвота (кишечная инфекция).
- Примесь крови и гноя.
Что делать?
Рассмотрим наиболее часто встречающиеся ситуации:
- Изменение количества стула. Снижение количества стула при запорах или голодании, увеличении количества – при переедании. Родителям нужно обратить внимании на цвет и консистенцию стула, запах. В любом случае, необходимо обратиться к врачу для возможного обследования.
- Нерегулярный стул. У ребенка может быть нормальный стул, который сменяется поносом или запором, и такое чередование происходит на постоянной основе. Наиболее вероятные причины – нерациональное вскармливание, например, перекормы, и дисбактериоз кишечника, что требует консультации врача.
- Незамедлительная медицинская помощь необходима в следующих случаях:
— стул черного цвета;
— жидкий стул и повышенная температура тела;
— вместо кала выходит слизь розового цвета;
Как часто должен ребёнок ходить в туалет по-большому? Если ребёнок ходит 1 раз в 2-3 дня, является ли это запором? Есть ли какие-то анализы, которые бы подтвердили или опровергли этот диагноз?
Д. К о в а л ь ч у к, Кирово-Чепецк
Отвечает врач-педиатр Татьяна КОРОСТЫЛЁВА:
— СТУЛ должен быть регулярный, не реже 1 раза в 2 дня (не менее чем 6 раз за неделю у детей до 3 лет и не менее 3 раз в неделю у детей старше 3 лет), желательно ежедневный в одно и то же время. О хроническом запоре говорят, когда ребёнок редко ходит в туалет в течение 3 месяцев, притом сама дефекация затруднена, остаётся чувство неполного опорожнения кишечника. Запором считают те случаи, когда ребёнок ходит в туалет ежедневно, но сильно тужится, кал очень плотный по консистенции, дефекация болезненная.
Запором считают те случаи, когда ребёнок ходит в туалет ежедневно, но сильно тужится, кал очень плотный по консистенции, дефекация болезненная.
Причин для появления запоров много: наследственность (у половины детей с запорами и родители страдают хроническими запорами), функциональные запоры, синдром раздражённого кишечника, перенесённые инфекционные заболевания, гастродуоденит и дуоденит. Причиной может стать и стеснительность ребёнка, которую он испытывает в новой обстановке — привыкание к детскому саду, школе.
Понять, временные это трудности или нет, в чём их причина, вы должны, некоторое время внимательно понаблюдав за ребёнком: сколько раз в день он ходит в туалет, как? Врач сможет составить более полную картину, выслушав вас и имея результаты анализов кала на яйца глист и дисбактериоз (после перенесённых кишечных инфекций или применения антибиотиков могут произойти нарушения микрофлоры кишечника), УЗИ органов брюшной полости. Иногда необходимо пальцевое исследование прямой кишки, рентгеноконтрастная ирригография. В зависимости от причин запоров, их длительности, возраста ребёнка назначается лечение.
В зависимости от причин запоров, их длительности, возраста ребёнка назначается лечение.
Самолечением длительных запоров заниматься нельзя, если вы, не посоветовавшись с врачом, начнёте постоянно давать ребёнку слабительные средства, может наступить привыкание к ним, они будут требоваться всё в большем и большем количестве. Не рискуйте, пусть врач посоветует вам, какое именно средство и как долго пить. Кроме слабительных могут быть назначены и спазмолитические средства, желчегонные препараты, иногда клизмы или слабительные свечи. Правильно, а главное, вовремя избавиться от запоров необходимо во избежание появления проблем с желудочно-кишечным трактом.
Дети с хорошей физической активностью, в рационе которых много продуктов с пищевыми волокнами, употребляющие достаточное количество жидкости, гораздо реже страдают запорами. Задача родителей — обеспечить их всем этим. Пищевые волокна — это пшеничные отруби, фрукты, геркулес, рис. Способствуют опорожнению кишечника также кислое молоко, фруктовые соки, чёрный хлеб из муки грубого помола, кислые фрукты, мёд, овощи и блюда из овощей, гречневая, ячневая крупы.
Сколько раз в день грудной ребенок должен ходить в туалет?
Казалось бы, все волнения и страхи позади: беременность прошла нормально, роды тоже были без осложнений, и ребеночек появился не свет крепким и здоровым. И вот тут на фоне всеобщего благоденствия, молодых мамочек и папочек подстерегают новые стрессы. Впрочем, стрессами их вряд ли можно назвать – это нормальные проблемы и переживания связанные с новым человечком и его жизнедеятельностью!
Однако некоторые родители прямо-таки впадают в панику, когда их малыш месяца-двух от роду, к примеру, несколько дней он не может сходить «по-большому». Так давайте разберемся, сколько раз в день грудной ребенок должен ходить в туалет? И вообще существуют ли четко оговоренные медицинские нормы?
Сколько раз какает новорожденный
Начнем с того, что стул малыша может много рассказать о его состоянии здоровья, и, в первую очередь, желудочно-кишечного тракта. По консистенции, запаху и цвету кала ребенка можно даже определить, что кушала его мамочка. Отвечая на животрепещущий для молодых родителей вопрос: сколько раз какает новорожденный в сутки, ответим, что каких-либо установленных единых норм нет, и не может быть!
Отвечая на животрепещущий для молодых родителей вопрос: сколько раз какает новорожденный в сутки, ответим, что каких-либо установленных единых норм нет, и не может быть!
Когда малыш только родился и в первый месяц своей жизни он может какать до 10 раз в сутки. Почему? А именно столько раз в сутки он приблизительно кушает. Сразу же оговоримся, что детки, которые не испытывают недостатка в грудном молоке – какают чаще, чем тем, кого подкармливают детскими смесями. Если смесь по каким-либо причинам не подходит малютке, то он может не ходить по-большому до двух-трех дней. И это не повод для паники. Вы можете начать беспокоиться только в том в случае, если у малыша «твердый» животик, у него газы, и он капризничает, что говорит о дискомфорте или даже болезненных ощущениях.
Лёгкий запор у малыша может возникнуть в конце первого месяца жизни, когда происходит полная адаптация юного организма, вернее пищеварительного тракта, к внешним условиям. Вернее даже это не запор, а легкая задержка стула. В случае если такое произошло, подождите день два, скорее всего через этот промежуток времени все наладится. Однако если вы после этого заметили в подгузнике достаточно твердые какашечки, то, скорее всего, у вашего ребенка все-таки имеет место запор.
В случае если такое произошло, подождите день два, скорее всего через этот промежуток времени все наладится. Однако если вы после этого заметили в подгузнике достаточно твердые какашечки, то, скорее всего, у вашего ребенка все-таки имеет место запор.
При запоре у малыша, в первую очередь, нужно кормящей мамочке пересмотреть свой дневной рацион. Как мы писали выше, консистенция и цвет кала малютки, пока он исключительно на грудном вскармливании, отражают то, что кушала его мама. В случае, если грудничок не может сходить в туалет, находясь на искусственном вскармливании, то вероятно нужно поменять молочную смесь. Проконсультируйтесь с вашим педиатром, какая, из имеющихся в продаже смесей, лучше подойдет.
Нормальный стул новорожденного и диарея
Когда грудничка кормят исключительно грудью, то кал у него обычно желто-зелёного достаточно яркого оттенка и пахучий. Если мамаша налегает на овощи и фрукты, то кал малыша может окраситься в зеленый цвет. Ничего страшного в этом нет.
Ничего страшного в этом нет.
У малышек-искусственников кал напротив более темного коричневатого цвета и с более резким запахом. В обоих случаях консистенция детского кала должна быть не слишком жидкой, ни твердой. В идеале нормальный стул новорожденного должен быть кашицеобразным.
В течение первого месяца жизни малютка может «какаться» очень часто, но если стул в норме (кашицеобразный), у малыша нормальная температура и он себя чувствует хорошо – поводов для волнения нет. Беспокоиться родителям нужно в случае, если стул водянистый, малыш капризничает и отказывается от еды. Понос для малыша может представлять достаточно серьезную опасность, так как приводит к обезвоживанию. При первых же реальных признаках поноса или запора вызывайте врача.
Редакция World-of-parents.ru желает здоровья Вам и Вашим малышам. Не забывайте заботиться и беречь своих деток с первых дней жизни.
Читайте также:
Вы буквально недавно стали мамой? Или вы мамочка со стажем? Присоединяйтесь к нашему сообществу продвинутых родителей и общайтесь с другими такими-же мамочками, как и вы. Делитесь советами и впечатлениями. Добавьте яркие краски и впечатления на материнскую тропу длиною в целую жизнь. Вступить в сообщество.
Делитесь советами и впечатлениями. Добавьте яркие краски и впечатления на материнскую тропу длиною в целую жизнь. Вступить в сообщество.
Первоначальный период дефекации у новорожденных
Существует несколько этапов формирования нормального стула у новорожденных деток. Например, сразу после рождения, благодаря тому, что, находясь в утробии, малыш проглатывает немного околоплодной жидкости, которая после рождения выходит вместе с меконием. Цвет стула малыша темный, пластилиновой консистенции. Это, как правило, продолжается день или два, при этом у малыша перед процессом дефекации наблюдаются неприятные ощущения, он может даже начать плакать, при этом тужась. Но это не является правилом, то есть порой эти первые разы проходят достаточно непроблематично.
Если в дальнейшем малыш получает нужное количество грудного молока., и его кормят исправно, то стул начинает меняться. Его консистенция меняется, в выделяемом меконии уже можно наблюдать прожилки, через неделю стул полностью меняясь (разжижаясь) и обретая привычный для детишек желтоватый цвет.
Отсутствие стула у малышей
Нормальный вид стула
Молодым мамочкам следует знать, что стул у малыша, после недели, может быть разной консистенции, он не всегда даже однородный, цвет его желтоватый или оттенки желтого. Иногда даже из-за той же околоплодной жидкости или каких-либо других малозначительных причин, стул у малыша может быть с примесью слизи, иногда бывает с комочками. Это все норма, и пугаться по этому поводу не стоит. Иногда даже, из-за незрелости ферментной системы печени цвет стула может быть зеленоватого оттенка. В этом случае паниковать так же не следует.
По поводу периодичности стула, переживать, тоже не стоит. Все зависит от физиологии малыша, это индивидуальный показатель у малышей. Нужно понимать, что организм крохи находится на стадии формирования, так же и процесс дефекации на этом же этапе. Если у малыша не наблюдается беспокойство, нет колик, стул хоть редкий, но при этом адекватной консистенции, то беспокоится, нет причин. Следует начать беспокоиться только в том случае, когда у малыша есть аллергия на что-либо, тогда мамочке нужно стараться, чтобы малыш хотя бы раз в день испражнялся. Если этого не происходит, обязательно нужно обратиться к врачу.
Если этого не происходит, обязательно нужно обратиться к врачу.
Причины отсутствия стула, запор
Причиной задержки стула у детишек в периоде от месяца до пяти месяцев могут быть и психологического характера. В этих случаях так же необходимо обратиться к врачу. У новорожденных наблюдается и такая проблема как запор. У них это проявляется не только в форме задержки испражнения, но и в форме гороховидного стула, сухой консистенции, при этом сам процесс дается малышу с большим трудом. Причиной этому является неправильное питание, или же у мамочки у самой есть какие-то проблемы со здоровьем, например с щитовидкой, и это отражается на молоке, которое в свою очередь попадает в организм младенца. Это и вызывает описанные выше реакции организма грудничка.
Если у вашей долгожданной крохи, наблюдаются некоторые явления и реакции перечисленные немного выше, непременно обратитесь к педиатру. Не начинайте самостоятельного лечения. Лучше лишний раз проверить самочувствие малыша, во избежание дальнейших негативных последствий.
Уход за мочевым катетером (Foley®)
Поделиться
Время для прочтения:
Примерно 5 мин.
Эта информация поможет вам узнать об уходе за мочевым катетером (Foley) в домашних условиях.
Мочевой катетер — это тонкая гибкая трубочка для выведения мочи из мочевого пузыря. Он удерживается внутри мочевого пузыря с помощью баллона, наполненного водой. Части катетера, расположенные вне вашего тела, показаны на рисунке 1.
Рисунок 1. Составные части катетера Foley
Вернуться к началу страницы
Уход за катетером
Придерживайтесь следующих инструкций по уходу за катетером:
- промывайте катетер;
- меняйте мочеприемники;
- ежедневно промывайте мочеприемники;
- выпивайте 1–2 стакана жидкости каждые 2 часа, пока бодрствуете.
Вокруг места введения катетера в тело могут появляться следы крови или мочи. Это может происходить во время ходьбы или дефекации (когда вы ходите в туалет по-большому). Это нормально, если моча продолжает выводиться в мочеприемник. Если моча не поступает в мочеприемник, позвоните своему медицинскому сотруднику.
Это нормально, если моча продолжает выводиться в мочеприемник. Если моча не поступает в мочеприемник, позвоните своему медицинскому сотруднику.
Вернуться к началу страницы
Прием душа
- Вы можете принимать душ, когда у вас установлен катетер. Не принимайте ванну, пока его не удалят. Принимая ванну с установленным катетером, вы рискуете заразиться инфекциями.
- Всегда принимайте душ с ночным мочеприемником. Не принимайте душ с ножным мочеприемником. Возможно, вам будет проще принимать душ по утрам.
Вернуться к началу страницы
Очистка катетера
Почистить катетер можно, пока вы принимаете душ.
- Подготовьте все необходимое. Вам потребуется:
- Мягкое мыло, например Dove®
- Вода
- 1 пластырь Cath-Secure®;
Вымойте руки теплой водой с мылом или воспользуйтесь спиртосодержащим антисептиком для рук.
Если вы моете руки водой с мылом, намочите их, намыльте, тщательно потрите друг об друга в течение 20 секунд, затем ополосните.
 Вытрите руки бумажным полотенцем и закройте с помощью того же полотенца водопроводный кран.
Вытрите руки бумажным полотенцем и закройте с помощью того же полотенца водопроводный кран.При использовании спиртосодержащего антисептика обязательно нанесите его на руки и трите руки друг о друга до его полного высыхания.
- Вымойте область половых органов мягким мылом с водой.
- В случае с половым членом с сохраненной крайней плотью, ее необходимо отодвинуть. Затем промойте эту область и сам половой член.
- В случае с влагалищем необходимо раздвинуть половые губы. Затем промыть эту область в направлении спереди назад.
- Вымойте уретру (отверстие для мочеиспускания) — место, где катетер входит в тело.
- При очистке катетера делайте движения от места его введения в тело и вниз, от катетера. Удерживайте катетер у места его введения в тело так, чтобы он не натягивался.
- Хорошо ополосните промежность и аккуратно промокните ее насухо.
- Если вы сняли старый пластырь Cath-Secure, воспользуйтесь новым пластырем Cath-Secure, чтобы зафиксировать катетер у ноги.

Вернуться к началу страницы
Замена мочеприемника
Подробности на видео
Вы должны менять мочеприемник 2 раза в день.
- Утром после принятия душа замените ночной мочеприемник на ножной.
- Ночью, перед тем как лечь спать, замените ножной мочеприемник на ночной.
- Подготовьте все необходимое. Вам потребуется:
- Чистая махровая салфетка (не использованная для принятия душа) или марля размером 4 х 4 дюйма (10 х 10 см)
- Ночной или ножной мочеприемник (в зависимости от того, какой мочеприемник нужно подсоединить взамен предыдущего)
- 2 спиртовые салфетки;
Вымойте руки теплой водой с мылом или воспользуйтесь спиртосодержащим антисептиком для рук.
Если вы моете руки водой с мылом, намочите их, намыльте, тщательно потрите друг об друга в течение 20 секунд, затем ополосните. Вытрите руки бумажным полотенцем и закройте с помощью того же полотенца водопроводный кран.
При использовании спиртосодержащего антисептика обязательно нанесите его на руки и трите руки друг о друга до его полного высыхания.

- Опорожните мочеприемник в унитаз. Убедитесь в том, что горловина мочеприемника не касается стенки унитаза или используемого контейнера для отходов.
- Подложите чистую салфетку или марлю под соединение, чтобы собрать подтеки.
- Пальцами сожмите катетер и отсоедините использованный мочеприемник.
- Протрите конец катетера спиртовой салфеткой.
- Протрите соединение нового мочеприемника второй спиртовой салфеткой.
- Подсоедините чистый мочеприемник к катетеру и разожмите пальцы.
- Проверьте все соединения. Выпрямите все перегибы и перекручивания трубки.
Вам может помочь просмотр видеоролика ниже, в котором показано, как менять мочеприемники.
Вернуться к началу страницы
Уход за мочеприемником
Уход за ножным мочеприемником
- Трубка на ножном мочеприемнике должна доставать до голени при слегка согнутой ноге. Если трубка слишком длинная, вам нужно ее обрезать. Медсестра/медбрат покажет вам, как это делать.

- Ножной мочеприемник должен быть закреплен ниже колена. Это будет способствовать оттоку мочи в него.
- Закрепите ножной мочеприемник на голени с помощью фиксирующих ремней на липучках Velcro®, выданных медсестрой/медбратом. Используя фиксирующий ремень, прикрепите трубку к бедру.
- Если ремни оставляют следы на вашей ноге, значит, они сильно затянуты. Ослабьте их. Туго затянутые ремни могут затруднить кровообращение и привести к образованию сгустков крови.
- Опорожняйте ножной мочеприемник в туалет каждые 2–4 часа по мере необходимости. Это можно делать через сливное отверстие внизу мочеприемника. Не допускайте наполнения мочеприемника до самого верха.
- Не ложитесь дольше чем на 2 часа, пока вы используете ножной мочеприемник.
Уход за ночным мочеприемником
- Ночной мочеприемник всегда должен находиться ниже уровня мочевого пузыря.
- Чтобы подвесить ночной мочеприемник на время сна, положите чистый пластиковый пакет в корзину для мусора.
 Повесьте ночной мочеприемник на внутренней стороне корзины для мусора.
Повесьте ночной мочеприемник на внутренней стороне корзины для мусора.
Очистка мочеприемников
- Подготовьте все необходимое. Вам потребуется:
- белый уксус;
- холодная вода.
Вымойте руки теплой водой с мылом или воспользуйтесь спиртосодержащим антисептиком для рук.
Если вы моете руки водой с мылом, намочите их, намыльте, тщательно потрите друг об друга в течение 20 секунд, затем ополосните. Вытрите руки бумажным полотенцем и закройте с помощью того же полотенца водопроводный кран.
При использовании спиртосодержащего антисептика обязательно нанесите его на руки и трите руки друг о друга до его полного высыхания.
- Промойте мочеприемник холодной водой. Не используйте горячую воду, потому что она может повредить пластмассовые принадлежности.
- Чтобы уменьшить запах, заполните мочеприемник наполовину смесью из одной части белого уксуса и трех частей воды. Встряхните мочеприемник и замочите его в этой смеси на 15 минут.

- Промойте мочеприемник холодной водой. Повесьте его сушиться.
Вернуться к началу страницы
Предотвращение развития инфекций
Если у вас установлен катетер, следуйте приведенным ниже рекомендациям, чтобы предотвратить заражение инфекциями.
- Мочеприемник всегда должен находиться ниже уровня мочевого пузыря.
- Мочеприемник не должен касаться пола.
- Катетер должен быть надежно закреплен у бедра так, чтобы он не двигался.
- Не ложитесь на катетер и не преграждайте ток мочи в трубке.
- Ежедневно принимайте душ, чтобы держать катетер в чистоте.
- Тщательно мойте руки прежде чем касаться катетера или мочеприемника и после этого.
Вернуться к началу страницы
Когда следует обращаться к своему медицинскому сотруднику?
Немедленно позвоните своему медицинскому сотруднику, если:
- у вас выпал катетер — не пытайтесь вернуть его на место самостоятельно;
- у вас температура тела 101 °F (38,3 °C) или выше;
- вы мочитесь меньше, чем обычно;
- моча не поступает в мочеприемник;
- у мочи появился неприятный запах;
- в моче появилась ярко-красная кровь или крупные сгустки крови;
- у вас возникла сильная боль в брюшной полости (животе) и моча не поступает в мочеприемник.
Вернуться к началу страницы
You must have JavaScript enabled to use this form.
Поделитесь своим мнением
Поделитесь своим мнением
Ваш отзыв поможет нам скорректировать информацию, предоставляемую пациентам и лицам, ухаживающим за больными.
Вопросы опросника
| Questions | Да | В некоторой степени | Нет |
|---|---|---|---|
Вам было легко понять эту информацию? | Да | В некоторой степени | Нет |
Что следует объяснить более подробно?
6 вещей, которые должен знать каждый родитель о приучении к туалету
AddictionAllergies & AsthmaAmbulatoryAudiologyAutismAwardsBC4TeensBehavioral HealthBehind the ScenesBurn CenterCancerCardiologyCenter for Healthy Weight and NutritionCenter for Injury Research and PolicyChild BehaviorChild DevelopmentColorectal and Pelvic ReconstructionCommunity EducationCommunity ResourcesCoronavirusDentistryDermatologyDiseases & ConditionsDiversity and InclusionEndocrinologyENTEpilepsyEverything MattersFertility and Reproductive Health ProgramFundraising EventsGastroenterologyGeneticsGynecologyHematologyHomecareHospiceHospital NewsInfants & NewbornsInfectious DiseaseKids & TeensLaboratory ServicesMake Safe HappenMarathonNeonatologyNephrologyNeurologyNeurosurgeryNew HospitalNICUNutrition & FitnessOccupational TherapyOphthalmologyOrthopedicsOur PatientsOur staffPalliative CareParentingPediatric НовостиАптекаФизиотерапия — Спорт и ортопедияПластическая хирургияЗдоровье населенияБеременностьПервичная помощьПсихология ЛегочнаяРадиологияОзнакомьтесь и прочитайтеРеабилитацияИсследованияRheu матологияБезопасность и профилактикаСпортивная медицинаХирургические услугиЦентр семейной безопасности и исцеленияЛечебный отдыхТерапияПрограммаTHRIVEМалыши и дошкольникиНеотложная помощьУрология
Aaron Barber, AT, ATC, PESAAbbie Roth, MWCAbby Orkis, MSW, LSWAdam Ostendorf, MDAdriane Baylis, PhD, CCC-SLPAdrienne M. Flood, CPNP-ACAdvanced Healthcare Provider CouncilAila Co, MDAlaina White, AT, ATCAlana Milton, MDAlana Milton, MDAlecia Джейн, AuDAlena SchuckmannАлессандра Гасиор, DOAlex Kemper, MDAlexandra Funk, PharmD, DABATAlexandra Sankovic, MDAlexis Klenke, RD, LDAlice Bass, CPNP-PCAlison PeggAllie DePoyAllison Rowland, AT, ATCAllison Strouse, MS, AT, ATCAmanda E. Graf, MDAmanda GoetzAmanda Smith, RN, BSN, CPNAманда Сонк, LMTAманда Уитакер, MDAmber Patterson, MDAmberle Prater, PhD, LPCCAmy Brown Schlegel, MDAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNP-PCAmy Hahn, PhDAmy HessAmy Лебер, PhDAми Лерой, CCLSAми Моффет, CPNP-PCAми Рэндалл-МакСорли, MMC, EdD CandidateAmy Thomas, BSN, RN, IBCLCAmy Wahl, APNAnastasia Fischer, MD, FACSMAndala HardyAndrea Brun, CPNP-PCAndrea M. Boerger, MEd, CCC-SLPAndrea Sattler , MDАндреа ШеллоуЭндрю Аксельсон Эндрю Крогер, доктор медицинских наук, магистр здравоохранения, Эндрю Швадерер, Андриа Хейнс, Рнанжела Абенаим, Анджела Биллингсли, LISW-SAnn Pakalnis, доктор медицинских наук, Анна Лиллис, доктор медицинских наук, доктор медицинских наук Аннет Хабан-Барц, Энни Драпо, доктор медицинских наук, Энни Темпл, магистр медицины, CCC-SLP, CLCЭнни Трулав, доктор медицинских наук, Энтони Аудино, доктор медицинских наук, Ануп Д.
Flood, CPNP-ACAdvanced Healthcare Provider CouncilAila Co, MDAlaina White, AT, ATCAlana Milton, MDAlana Milton, MDAlecia Джейн, AuDAlena SchuckmannАлессандра Гасиор, DOAlex Kemper, MDAlexandra Funk, PharmD, DABATAlexandra Sankovic, MDAlexis Klenke, RD, LDAlice Bass, CPNP-PCAlison PeggAllie DePoyAllison Rowland, AT, ATCAllison Strouse, MS, AT, ATCAmanda E. Graf, MDAmanda GoetzAmanda Smith, RN, BSN, CPNAманда Сонк, LMTAманда Уитакер, MDAmber Patterson, MDAmberle Prater, PhD, LPCCAmy Brown Schlegel, MDAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNP-PCAmy Hahn, PhDAmy HessAmy Лебер, PhDAми Лерой, CCLSAми Моффет, CPNP-PCAми Рэндалл-МакСорли, MMC, EdD CandidateAmy Thomas, BSN, RN, IBCLCAmy Wahl, APNAnastasia Fischer, MD, FACSMAndala HardyAndrea Brun, CPNP-PCAndrea M. Boerger, MEd, CCC-SLPAndrea Sattler , MDАндреа ШеллоуЭндрю Аксельсон Эндрю Крогер, доктор медицинских наук, магистр здравоохранения, Эндрю Швадерер, Андриа Хейнс, Рнанжела Абенаим, Анджела Биллингсли, LISW-SAnn Pakalnis, доктор медицинских наук, Анна Лиллис, доктор медицинских наук, доктор медицинских наук Аннет Хабан-Барц, Энни Драпо, доктор медицинских наук, Энни Темпл, магистр медицины, CCC-SLP, CLCЭнни Трулав, доктор медицинских наук, Энтони Аудино, доктор медицинских наук, Ануп Д. Патель, доктор медицинских наук. Рабкин, PhDAriana Hoet, PhDArielle Sheftall, PhDArleen KarczewskiAshlee HallAshleigh Kussman, MDAshley Debeljack, PsyDAshley Ebersole, MDAashley EcksteinAshley Kroon Van DiestAshley M. Davidson, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley Total, FNPAshley Parkikh, CPNPer-WAshley , LISW-SAshley Parker, LISW-SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MDBailey Young, DOBecky Corbitt, RNBelinda Mills, MDBenjamin Fields, PhD, MedBenjamin Kopp, MDBernadette Burke, AT, ATC, MSBeth Martin, RNBeth Villanueva, OTD , OTR/LBethany Uhl, MDBethany Walker, PhDBhuvana Setty, MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBBrandi Cogdill, RN, BSN, CFRN, EMT-PBrandon MorganBreanne L. Bowers, PT, DPT, CHT, CFSTBrendan Boyle, MD, MPHBrian Boe, MDBrian K. Kaspar, PhDBrian Kellogg, MDBriana Crowe, PT, DPT, OCSBrigid Pargeon, MS, MT-BCBrittney Hardin, MOT, OTR/LBrooke Sims, LPCC, ATRCagri Toruner, MDCaitlin Bauer, RD, LDCaitlin TullyCaleb MosleyCallista DammannCallista PoppCami Winkelspecht, PhDCamille Wilson, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H.
Патель, доктор медицинских наук. Рабкин, PhDAriana Hoet, PhDArielle Sheftall, PhDArleen KarczewskiAshlee HallAshleigh Kussman, MDAshley Debeljack, PsyDAshley Ebersole, MDAashley EcksteinAshley Kroon Van DiestAshley M. Davidson, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley Total, FNPAshley Parkikh, CPNPer-WAshley , LISW-SAshley Parker, LISW-SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MDBailey Young, DOBecky Corbitt, RNBelinda Mills, MDBenjamin Fields, PhD, MedBenjamin Kopp, MDBernadette Burke, AT, ATC, MSBeth Martin, RNBeth Villanueva, OTD , OTR/LBethany Uhl, MDBethany Walker, PhDBhuvana Setty, MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBBrandi Cogdill, RN, BSN, CFRN, EMT-PBrandon MorganBreanne L. Bowers, PT, DPT, CHT, CFSTBrendan Boyle, MD, MPHBrian Boe, MDBrian K. Kaspar, PhDBrian Kellogg, MDBriana Crowe, PT, DPT, OCSBrigid Pargeon, MS, MT-BCBrittney Hardin, MOT, OTR/LBrooke Sims, LPCC, ATRCagri Toruner, MDCaitlin Bauer, RD, LDCaitlin TullyCaleb MosleyCallista DammannCallista PoppCami Winkelspecht, PhDCamille Wilson, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H. Backes, MDCarlo Di Lorenzo, MDCarly FawcettCarneshia EdwardsCarol Baumhardt, LMTCarolyn FigiCarrie Rhodes, CPSTtriSC-I, CHEllSCet MDaseyCo, MTaseySA TrimbleCassandra McNabb, RN-BSNCatherine Earlenbaugh, RNCatherine Jordan, MDCatherine Sinclair, MDCatherine Trimble, FNPCatrina Litzenburg, PhDCcharae Keys, MSW, LISW-SCharles Elmaraghy, MDChelsea Britton, MS, RD, LD, CLC Chelsea Kebodeaux, MDChelsie Doster, BSCheryl Boop, MS , OTR/LCCheryl G. Baxter, CPNPCheryl Gariepy, MDChet Kazor, PharmD, MBAChris MarreroChris Smith, RNChris Westgarth-Taylor, MDChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Koterba, Ph DChristine Mansfield, PT, DPT, OCS, ATCChristine PrusaChristopher Goettee, PT, DPT, OCSChristopher Iobst, MDChristopher Ouellette, MDChristy Lumpkins, LISW-SCindy IskeClaire Kopko PT, DPT, OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop. PA-CCourtney Brown, MDCourtney Hall, CPNP-PCCourtney Porter, RN, MSCristina Tomatis Souverbielle, MDCrystal MilnerCurt Daniels, MDCynthia Holland-Hall, MD, MPHDдана Ленобель, FNPDana Noffsinger, CPNP-ACDane Snyder, MDDaniel Coury, MDDaniel DaJusta, MDDanielle Peifer, PT, DPTDДэвид А.
Backes, MDCarlo Di Lorenzo, MDCarly FawcettCarneshia EdwardsCarol Baumhardt, LMTCarolyn FigiCarrie Rhodes, CPSTtriSC-I, CHEllSCet MDaseyCo, MTaseySA TrimbleCassandra McNabb, RN-BSNCatherine Earlenbaugh, RNCatherine Jordan, MDCatherine Sinclair, MDCatherine Trimble, FNPCatrina Litzenburg, PhDCcharae Keys, MSW, LISW-SCharles Elmaraghy, MDChelsea Britton, MS, RD, LD, CLC Chelsea Kebodeaux, MDChelsie Doster, BSCheryl Boop, MS , OTR/LCCheryl G. Baxter, CPNPCheryl Gariepy, MDChet Kazor, PharmD, MBAChris MarreroChris Smith, RNChris Westgarth-Taylor, MDChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Koterba, Ph DChristine Mansfield, PT, DPT, OCS, ATCChristine PrusaChristopher Goettee, PT, DPT, OCSChristopher Iobst, MDChristopher Ouellette, MDChristy Lumpkins, LISW-SCindy IskeClaire Kopko PT, DPT, OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop. PA-CCourtney Brown, MDCourtney Hall, CPNP-PCCourtney Porter, RN, MSCristina Tomatis Souverbielle, MDCrystal MilnerCurt Daniels, MDCynthia Holland-Hall, MD, MPHDдана Ленобель, FNPDana Noffsinger, CPNP-ACDane Snyder, MDDaniel Coury, MDDaniel DaJusta, MDDanielle Peifer, PT, DPTDДэвид А. Весселс, PT, MHAДавид Аксельсон, MDDДэвид Стукус, MDDДин Ли, MD, PhDДебби Терри, NPDeborah Hill, LSWDeborah Zerkle, LMTDeena Chisolm, PhDDeipanjan Nandi, MD MScDenis King, MDDeise EllDennis Cunningham, MDDennis McTigue, DDSDiane LangDominique R. Williams , MD, MPH, FAAP, Dipl ABOMDonna M. Trentel, MSA, CCLSDonna Ruch, PhDDonna TeachDoug WolfDouglas McLaughlin, MDDrew Duerson, MDEd MinerEdward Oberle, MD, RhMSUSEdward Shepherd, MDEileen Chaves, PhDElena CamachoElise Berlan, MDElise DawkinsElizabeth A. Cannon, LPCCEllonelybes , LPCC-SEЭлизабет Змуда, DOЭллин Хэмм, MM, MT-BCEмили А. Стюарт, MDEмили Декер, MDEмили ГетшманЭмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, Ph DERica Domrose, RD, LDEricca L Lovegrove, RD, LDErika RobertsErin Gates, PT, DPTErin Johnson, M.Ed., C.S.C.S.Erin McKnight, MD, MPHERin Shann, BSN, RNErin TebbenFarah W. Brink, MDFatimah MasoodFrances Fei, MDGail Bagwell, DNP , APRN, CNSGail Besner, MDGail Swisher, ATGarey Noritz, MDGary A.
Весселс, PT, MHAДавид Аксельсон, MDDДэвид Стукус, MDDДин Ли, MD, PhDДебби Терри, NPDeborah Hill, LSWDeborah Zerkle, LMTDeena Chisolm, PhDDeipanjan Nandi, MD MScDenis King, MDDeise EllDennis Cunningham, MDDennis McTigue, DDSDiane LangDominique R. Williams , MD, MPH, FAAP, Dipl ABOMDonna M. Trentel, MSA, CCLSDonna Ruch, PhDDonna TeachDoug WolfDouglas McLaughlin, MDDrew Duerson, MDEd MinerEdward Oberle, MD, RhMSUSEdward Shepherd, MDEileen Chaves, PhDElena CamachoElise Berlan, MDElise DawkinsElizabeth A. Cannon, LPCCEllonelybes , LPCC-SEЭлизабет Змуда, DOЭллин Хэмм, MM, MT-BCEмили А. Стюарт, MDEмили Декер, MDEмили ГетшманЭмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, Ph DERica Domrose, RD, LDEricca L Lovegrove, RD, LDErika RobertsErin Gates, PT, DPTErin Johnson, M.Ed., C.S.C.S.Erin McKnight, MD, MPHERin Shann, BSN, RNErin TebbenFarah W. Brink, MDFatimah MasoodFrances Fei, MDGail Bagwell, DNP , APRN, CNSGail Besner, MDGail Swisher, ATGarey Noritz, MDGary A.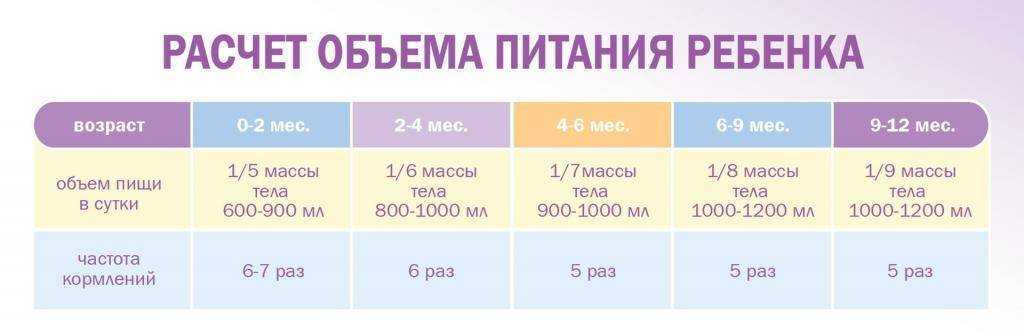 Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina MinotGrace Paul, MDGregory D. Pearson, MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHanna MathessHeather Battles, MDHeather ClarkHeather L. Terry, MSN, RN, FNP-C, CUNPHeather Yardley, PhDHenry SpillerHenry Xiang, MD, MPH, PhDHerman Hundley, MS, AT, ATC, CSCSHilary Michel, MDHiren Patel, MDHolly Deckling, MSSW, LISWHoma Amini, DDS, MPH, MSHoward Jacobs, MDHunter Wernick, DOIbrahim Khansa, MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, RN, CWOCNJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDДжейми Д. Натан, MD, FACSДжеймс Мураками , MDJames Popp, MDJames Ruda, MDJameson Mattingly, MDJamie Macklin, MDJamie ReedyJane AbelJanelle Huefner, MA, CCC-SLPJanice M. Moreland, CPNP-PC, DNPJanice Townsend, DDS, MSJared SylvesterJason JacksonJason P. Garee, PhDJaysson EicholtzJean Hruschak, CCC, /SLPJeff Sydes, CSCSJeffery Auletta, MDJeffrey Bennett, MD, PhDJeffrey Hoffman, MDJeffrey Leonard, MDJen Campbell, PT, MSPTJena HeckJenn Gonya, PhDJennie Aldrink, MDJennifer Borda, PT, DPTJennifer HofherrJennifer LockerJennifer PrinzJennifer PrinzJennifer Reese, CSP, Smith, DJ, PsyDJ LD, LMTJennifer Walton, MD, MPH, FAAPJenny Worthington, PT, DPTJerry R.
Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina MinotGrace Paul, MDGregory D. Pearson, MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHanna MathessHeather Battles, MDHeather ClarkHeather L. Terry, MSN, RN, FNP-C, CUNPHeather Yardley, PhDHenry SpillerHenry Xiang, MD, MPH, PhDHerman Hundley, MS, AT, ATC, CSCSHilary Michel, MDHiren Patel, MDHolly Deckling, MSSW, LISWHoma Amini, DDS, MPH, MSHoward Jacobs, MDHunter Wernick, DOIbrahim Khansa, MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Michael, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, RN, CWOCNJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDДжейми Д. Натан, MD, FACSДжеймс Мураками , MDJames Popp, MDJames Ruda, MDJameson Mattingly, MDJamie Macklin, MDJamie ReedyJane AbelJanelle Huefner, MA, CCC-SLPJanice M. Moreland, CPNP-PC, DNPJanice Townsend, DDS, MSJared SylvesterJason JacksonJason P. Garee, PhDJaysson EicholtzJean Hruschak, CCC, /SLPJeff Sydes, CSCSJeffery Auletta, MDJeffrey Bennett, MD, PhDJeffrey Hoffman, MDJeffrey Leonard, MDJen Campbell, PT, MSPTJena HeckJenn Gonya, PhDJennie Aldrink, MDJennifer Borda, PT, DPTJennifer HofherrJennifer LockerJennifer PrinzJennifer PrinzJennifer Reese, CSP, Smith, DJ, PsyDJ LD, LMTJennifer Walton, MD, MPH, FAAPJenny Worthington, PT, DPTJerry R.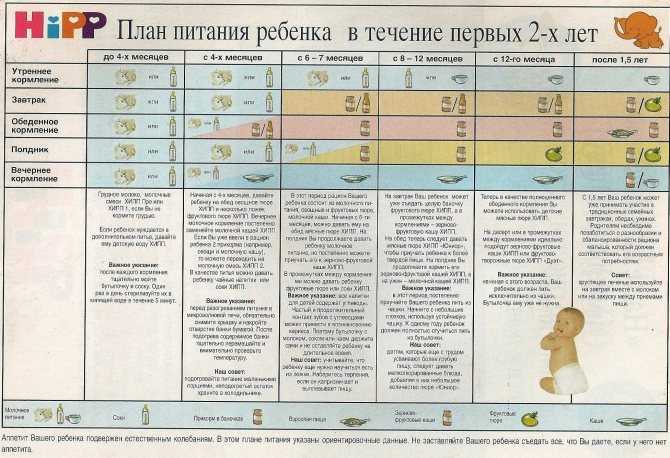 Mendell, MDJessaly Mayer, MSOT, OTR/LJessica Bailey, PsyDJessica Bogacik, MS, MT-BCДжессика Боуман, MDДжессика БрокДжессика Буллок, MA/CCC-SLPДжессика Бушманн, RDДжессика Шерр, PhDДжим О’Ши OT, MOT, CHTДжоан Фрейзер, MSW, LISW-SДжон Акерман, доктор философииДжон Кабальеро, PT, DPT, CSCSДжон Ковальчин, MDДжонатан Д. Теккерей, MDДжонатан Финлей, MB, ChB, FRCPДжонатан М. Гришкан, MDДжонатан Напо литано, MDДжошуа Прудент, MDДжошуа Уотсон, MDДжули Эйнг, CRA, RT(R)Джулия Колман, MOT, OTR/LДжули АпторпДжули Ланге, MDДжули Леонард, MD, MPHДжули Расин, доктор философииДжули Самора, MDJustin Indyk, MD, PhDKady LacyKaitrin Kramer, DDS, MS, PhDKaleigh Hague, MA, MT-BCKaleigh MatesickKamilah Twymon, LPCC-SKara Malone, MDKara Miller, OTR/LKaren A. Diefenbach, MDKaren Allen, MDKaren Days, MBAKaren Rachuba, RD, LD, CLCKari A. Meeks, OTKari Cardiff, ODKari Дубро, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKasey Strothman, MDKatherine Deans, MDKatherine McCracken, MD FACOGKathleen (Katie) RoushKathryn Blocher, CPNP-PCKathryn J.
Mendell, MDJessaly Mayer, MSOT, OTR/LJessica Bailey, PsyDJessica Bogacik, MS, MT-BCДжессика Боуман, MDДжессика БрокДжессика Буллок, MA/CCC-SLPДжессика Бушманн, RDДжессика Шерр, PhDДжим О’Ши OT, MOT, CHTДжоан Фрейзер, MSW, LISW-SДжон Акерман, доктор философииДжон Кабальеро, PT, DPT, CSCSДжон Ковальчин, MDДжонатан Д. Теккерей, MDДжонатан Финлей, MB, ChB, FRCPДжонатан М. Гришкан, MDДжонатан Напо литано, MDДжошуа Прудент, MDДжошуа Уотсон, MDДжули Эйнг, CRA, RT(R)Джулия Колман, MOT, OTR/LДжули АпторпДжули Ланге, MDДжули Леонард, MD, MPHДжули Расин, доктор философииДжули Самора, MDJustin Indyk, MD, PhDKady LacyKaitrin Kramer, DDS, MS, PhDKaleigh Hague, MA, MT-BCKaleigh MatesickKamilah Twymon, LPCC-SKara Malone, MDKara Miller, OTR/LKaren A. Diefenbach, MDKaren Allen, MDKaren Days, MBAKaren Rachuba, RD, LD, CLCKari A. Meeks, OTKari Cardiff, ODKari Дубро, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKasey Strothman, MDKatherine Deans, MDKatherine McCracken, MD FACOGKathleen (Katie) RoushKathryn Blocher, CPNP-PCKathryn J.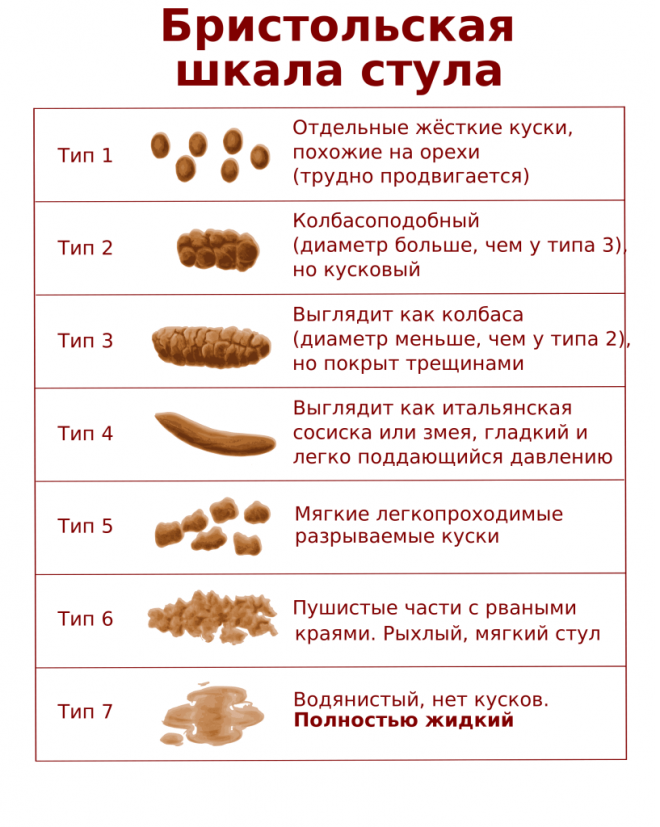 Junge, RN, BSNKathryn Obrynba, MDKatia Camille Halabi, MDKatie Brind’Amour, MSKatie DonovanKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC-SKatya Harfmann, MDKayla Zimpfer, PCCKaylan Guzman Schauer, LPCC-SKeli YoungKelley SwopeKelli Dilver, PT, DPTKelly AbramsKelly BooneKelly Huston, Kherelly Huston MDKelly McNally, PhDKelly N. Day, CPNP-PCKel ly Pack, LISW-SKelly Tanner, PhD, OTR/L, BCPKelly Wesolowski, PsyDKelly Wise, PharmDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, SCSKimberly Van Camp, PT, DPT, SCSKirk SabalkaKris Jatana, MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust, LISW-SKristen Cannon, MDKristen E. Beck, MDKristen Martin, OTR/LKristi Roberts, MS MPHKristina Booth, MSN, CFNPKristina Reber, MDKristol Das, MDKyle DavisLance Governale, MDLara McKenzie, PhD, MALaura Brubaker, BSN, RNLaura Dattner, MALaura Martin, MDLaurel Biever, LPCLLauren Durinka, AuDLauren Garbacz, PhDLauren Justice, OTR/L, MOTLauren Madhoun, MS, CCC-SLPLLauryn Rozum, MS , CCLSLeah Middelberg, MDLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BCLeslie Appiah, MDLinda Stoverock, DNP, RN NEA-BCLindsay Kneen, MDLindsay Pietruszewski, PT, DPTLIndsay SchwartzLindsey Vater, PsyDLisa GoldenLisa Halloran, CNPLisa M.
Junge, RN, BSNKathryn Obrynba, MDKatia Camille Halabi, MDKatie Brind’Amour, MSKatie DonovanKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC-SKatya Harfmann, MDKayla Zimpfer, PCCKaylan Guzman Schauer, LPCC-SKeli YoungKelley SwopeKelli Dilver, PT, DPTKelly AbramsKelly BooneKelly Huston, Kherelly Huston MDKelly McNally, PhDKelly N. Day, CPNP-PCKel ly Pack, LISW-SKelly Tanner, PhD, OTR/L, BCPKelly Wesolowski, PsyDKelly Wise, PharmDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, SCSKimberly Van Camp, PT, DPT, SCSKirk SabalkaKris Jatana, MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust, LISW-SKristen Cannon, MDKristen E. Beck, MDKristen Martin, OTR/LKristi Roberts, MS MPHKristina Booth, MSN, CFNPKristina Reber, MDKristol Das, MDKyle DavisLance Governale, MDLara McKenzie, PhD, MALaura Brubaker, BSN, RNLaura Dattner, MALaura Martin, MDLaurel Biever, LPCLLauren Durinka, AuDLauren Garbacz, PhDLauren Justice, OTR/L, MOTLauren Madhoun, MS, CCC-SLPLLauryn Rozum, MS , CCLSLeah Middelberg, MDLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BCLeslie Appiah, MDLinda Stoverock, DNP, RN NEA-BCLindsay Kneen, MDLindsay Pietruszewski, PT, DPTLIndsay SchwartzLindsey Vater, PsyDLisa GoldenLisa Halloran, CNPLisa M.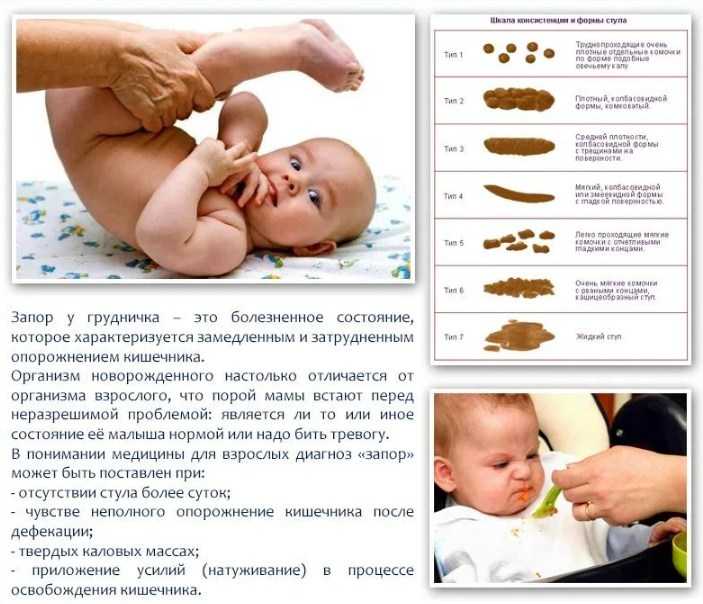 Humphrey, MDLogan Blankemeyer, MA, CCC-SLPLori Grise z PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S Lubna Mazin, PharmDLuke Tipple, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn RosenthalLynne Ruess, MDMaggy Rule, MS, AT, ATCMahmoud Kallash, MDManmohan K Kamboj, MDMarc P. Michalsky, MDMarcel J. Casavant, MDMarci Johnson, LISW-SMarcie RehmarMarco Corridore, MDMargaret Bassi, OTR/LMaria HaghnazariMaria Vegh, MSN, RN, CPNMarissa Condon, BSN, RNMarissa E. Larouere, MBA, BSN, RNMark E. Galantowicz, MDMark Smith, MS RT R (MR), ABMP PhysicistMarnie Wagner, MDMary Ann Abrams, MD, MPHMary Fristad, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR/LMegan FrancisMegan Letson, MD, M. EdMeghan Cass, PT, DPTMMehan Fisher, BSN, RNMeika Eby, MDMelanie Fluellen, LPCCMelanie Luken, LISW-SMelissa and Mikael McLarenMelissa McMillen, CTRSMelissa Winterhalter, MDMeredith Merz Lind, MDMichael Flores, PhDMichael T. Brady, MDMichelle Ross, MHA, RD, LD , ALCMike Patrick, MD Mindy Deno, PT, DPTMitch Ellinger, CPNP-PCMolly Dienhart, MDMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDMurugu Manickam, MDNancy AuerNancy Cunningham, PsyDNancy Wright, BS, RRT, RCP, AE-C Naomi Kertesz, MDNatalie ДеБаккоНатали И.
Humphrey, MDLogan Blankemeyer, MA, CCC-SLPLori Grise z PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S Lubna Mazin, PharmDLuke Tipple, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn RosenthalLynne Ruess, MDMaggy Rule, MS, AT, ATCMahmoud Kallash, MDManmohan K Kamboj, MDMarc P. Michalsky, MDMarcel J. Casavant, MDMarci Johnson, LISW-SMarcie RehmarMarco Corridore, MDMargaret Bassi, OTR/LMaria HaghnazariMaria Vegh, MSN, RN, CPNMarissa Condon, BSN, RNMarissa E. Larouere, MBA, BSN, RNMark E. Galantowicz, MDMark Smith, MS RT R (MR), ABMP PhysicistMarnie Wagner, MDMary Ann Abrams, MD, MPHMary Fristad, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR/LMegan FrancisMegan Letson, MD, M. EdMeghan Cass, PT, DPTMMehan Fisher, BSN, RNMeika Eby, MDMelanie Fluellen, LPCCMelanie Luken, LISW-SMelissa and Mikael McLarenMelissa McMillen, CTRSMelissa Winterhalter, MDMeredith Merz Lind, MDMichael Flores, PhDMichael T. Brady, MDMichelle Ross, MHA, RD, LD , ALCMike Patrick, MD Mindy Deno, PT, DPTMitch Ellinger, CPNP-PCMolly Dienhart, MDMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDMurugu Manickam, MDNancy AuerNancy Cunningham, PsyDNancy Wright, BS, RRT, RCP, AE-C Naomi Kertesz, MDNatalie ДеБаккоНатали И. Райн, PharmD, BCPS, BCCCPНатали Пауэлл, LPCC-S, LICDC-CSНатали Роуз, BSN, RNNНатали Мэтр, доктор медицины, доктор наукОбщенациональная детская больницаНациональная детская больница Эксперты по поведенческому здоровьюНиту Бали, доктор медицины, магистр здравоохраненияНехал Парих, DO, MSNНиколь Майер, OTR/ L, MOTNНиколь Колдуэлл, MDNиколь Демпстер, PhDНиколь Гринвуд, MDNиколь Паренте, LSWНиколь Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSOctavio Ramilo, MDOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash , CPNP-PCOula KhouryPaige Duly, CTRSParker Huston, PhDPatrick C. Walz, MDPatrick Queen, BSN, RNPedro Weisleder, MDPeter Minneci, MDPeter White, PhDPitty JenningsPreeti Jaggi, MDPriyal Patel, DORachael Марокко-Zanotti, DOR Ачел Д’Амико, MDРэйчел Шрадер, CPNP-PCРэйчел Тайсон, LSWRajan Thakkar, MDRaymond Troy, MDRRebecca Fisher, PTRebecca Hicks, CCLSRebecca Lewis, AuD, CCC-ARRebecca M. Romero, RD, LD, CLC Reggie Ash Jr.Reilly Harrington, CCC -SLPReno Ravindran, MDRichard Kirschner, MDRichard Wood, MDRobert A.
Райн, PharmD, BCPS, BCCCPНатали Пауэлл, LPCC-S, LICDC-CSНатали Роуз, BSN, RNNНатали Мэтр, доктор медицины, доктор наукОбщенациональная детская больницаНациональная детская больница Эксперты по поведенческому здоровьюНиту Бали, доктор медицины, магистр здравоохраненияНехал Парих, DO, MSNНиколь Майер, OTR/ L, MOTNНиколь Колдуэлл, MDNиколь Демпстер, PhDНиколь Гринвуд, MDNиколь Паренте, LSWНиколь Пауэлл, PsyD, BCBA-DNina WestNkeiruka Orajiaka, MBBSOctavio Ramilo, MDOliver Adunka, MD, FACSOlivia Stranges, CPNP-PCOlivia Thomas, MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash , CPNP-PCOula KhouryPaige Duly, CTRSParker Huston, PhDPatrick C. Walz, MDPatrick Queen, BSN, RNPedro Weisleder, MDPeter Minneci, MDPeter White, PhDPitty JenningsPreeti Jaggi, MDPriyal Patel, DORachael Марокко-Zanotti, DOR Ачел Д’Амико, MDРэйчел Шрадер, CPNP-PCРэйчел Тайсон, LSWRajan Thakkar, MDRaymond Troy, MDRRebecca Fisher, PTRebecca Hicks, CCLSRebecca Lewis, AuD, CCC-ARRebecca M. Romero, RD, LD, CLC Reggie Ash Jr.Reilly Harrington, CCC -SLPReno Ravindran, MDRichard Kirschner, MDRichard Wood, MDRobert A. Kowatch, MD, Ph.D.Robert Hoffman, MDRChelle Krouse, CTRSRohan Henry, MD, MSRose Ayoob, MDRose Schroedl, PhDRosemary Martoma, MDRoss Maltz, MDRyan Ingley AT, ATCSamanta Boddapati , доктор философии Саманта Мэлоун, Сэмми Сайгнор, Сандра С. Ким, доктор медицинских наук, Сара Бентли, MT-BCS, Сара Боде, доктор медицинских наук, Сара Брейдиган, MS, AT, ATCSара Н. Смит, MSN, APRNSара О’Рурк, MOT, OTR/L, клинический руководитель Сара Шредер, доктор медицинских наук, Сара А. Денни, Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APNSarah GreenbergSarah Hastie, BSN, RNC-NIC Сара Кейм, PhDSarah MyersSarah O’Brien, MDSarah SaxbeSarah Schmidt, LISW-SSarah ScottSarah TraceySarah VerLee, PhDSasigarn Bowden, MDSatya Gedela, MD , MRCP (UK) Скотт Ковен, DO, MPHScott Hickey, MDSean EingSean Rose, MDSeth Alpert, MDSha Лини С. Решми, доктор философии, FACMGШана Мур, Массачусетс, CCC-ASШеннон Рейнхарт, LISW-SShari UncapherШарон Врона, DNP, PNP, PMHSШон Коффман PT, DPT, OCSШон Питчер, бакалавр наук, доктор медицинских наук, USAWSWShawNaye Scott-MillerShea SmoskeSheena PaceSheila GilesShelly BrackmanSimon Lee, MDSini James, MDStacy Ardoin, MDStacy Whiteside APRN, MS, CPNP-AC/PC, CPONStefanie Bester, MDStefani Hirota, OTR/LStephanie Burkhardt, MPH, CCRCCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Hersey, MDStive Allen, MDSteven C.
Kowatch, MD, Ph.D.Robert Hoffman, MDRChelle Krouse, CTRSRohan Henry, MD, MSRose Ayoob, MDRose Schroedl, PhDRosemary Martoma, MDRoss Maltz, MDRyan Ingley AT, ATCSamanta Boddapati , доктор философии Саманта Мэлоун, Сэмми Сайгнор, Сандра С. Ким, доктор медицинских наук, Сара Бентли, MT-BCS, Сара Боде, доктор медицинских наук, Сара Брейдиган, MS, AT, ATCSара Н. Смит, MSN, APRNSара О’Рурк, MOT, OTR/L, клинический руководитель Сара Шредер, доктор медицинских наук, Сара А. Денни, Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APNSarah GreenbergSarah Hastie, BSN, RNC-NIC Сара Кейм, PhDSarah MyersSarah O’Brien, MDSarah SaxbeSarah Schmidt, LISW-SSarah ScottSarah TraceySarah VerLee, PhDSasigarn Bowden, MDSatya Gedela, MD , MRCP (UK) Скотт Ковен, DO, MPHScott Hickey, MDSean EingSean Rose, MDSeth Alpert, MDSha Лини С. Решми, доктор философии, FACMGШана Мур, Массачусетс, CCC-ASШеннон Рейнхарт, LISW-SShari UncapherШарон Врона, DNP, PNP, PMHSШон Коффман PT, DPT, OCSШон Питчер, бакалавр наук, доктор медицинских наук, USAWSWShawNaye Scott-MillerShea SmoskeSheena PaceSheila GilesShelly BrackmanSimon Lee, MDSini James, MDStacy Ardoin, MDStacy Whiteside APRN, MS, CPNP-AC/PC, CPONStefanie Bester, MDStefani Hirota, OTR/LStephanie Burkhardt, MPH, CCRCCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Hersey, MDStive Allen, MDSteven C.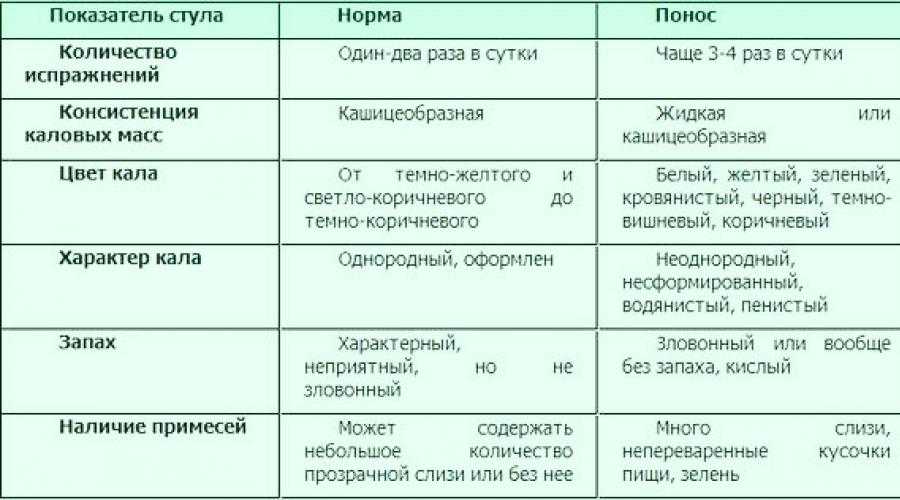 Matson, MDSteven Ciciora, MDSteven CuffSuellen Sharp, OTR/L, MOTSurlina AsamoaSusan Colace, MDSusan Creary, MDSwaroop Pinto, MDTabatha BallardTabbetha GrecoTabi Evans, PsyDTabitha Jones-McKnight, DOTahagod Mohamed, MDTamara MappTammi Young-Saleme, PhDTaylor Hartlaub, MD, MPHTenelle M.Barber, TerryTerry Бравендер, доктор медицины, магистр медицины, магистр медицины, магистр медицины, доктор медицинских наук, Тереза Миллер, бакалавр наук, RRT, RCP, AE-C, CPFTТомас Поммеринг, доктор медицинских наук, доктор Тиаша Летостак, доктор философии Диффани Райан, BCBA Тим РобинсонТим Смит, врач Тимоти Крайп, доктор медицины, кандидат наук Тимо доктор философии RN APRN-CNP CIC FAANTracey L. Sisk, RN, BSN, MHATracie Steinke RD, LD, CDETracy Mehan, MATravis Gallagher, ATTrevor MillerTria Shadeed, NNPTyanna Snider, PsyDTyler Congrove, ATValencia Walker, MD, MPH, FAAPVanessa Shanks, MD , ФААПВенката Рама Джаянти, МДВиду Гарг, МДВидья Раман, МДВ. Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д.
Matson, MDSteven Ciciora, MDSteven CuffSuellen Sharp, OTR/L, MOTSurlina AsamoaSusan Colace, MDSusan Creary, MDSwaroop Pinto, MDTabatha BallardTabbetha GrecoTabi Evans, PsyDTabitha Jones-McKnight, DOTahagod Mohamed, MDTamara MappTammi Young-Saleme, PhDTaylor Hartlaub, MD, MPHTenelle M.Barber, TerryTerry Бравендер, доктор медицины, магистр медицины, магистр медицины, магистр медицины, доктор медицинских наук, Тереза Миллер, бакалавр наук, RRT, RCP, AE-C, CPFTТомас Поммеринг, доктор медицинских наук, доктор Тиаша Летостак, доктор философии Диффани Райан, BCBA Тим РобинсонТим Смит, врач Тимоти Крайп, доктор медицины, кандидат наук Тимо доктор философии RN APRN-CNP CIC FAANTracey L. Sisk, RN, BSN, MHATracie Steinke RD, LD, CDETracy Mehan, MATravis Gallagher, ATTrevor MillerTria Shadeed, NNPTyanna Snider, PsyDTyler Congrove, ATValencia Walker, MD, MPH, FAAPVanessa Shanks, MD , ФААПВенката Рама Джаянти, МДВиду Гарг, МДВидья Раман, МДВ. Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SWhitney McCormick, CTRSWhitney Raglin Bignall, PhDWilliam Cotton, MDWilliam J. Barson, MDWilliam Ray, PhDWilliam W. Long, MD
Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SWhitney McCormick, CTRSWhitney Raglin Bignall, PhDWilliam Cotton, MDWilliam J. Barson, MDWilliam Ray, PhDWilliam W. Long, MD
Диарея и обезвоживание — и почему они имеют значение
Диарея — это термин, используемый для описания жидкого водянистого стула. У большинства детей время от времени наблюдается жидкий стул, что является нормальным явлением и редко вызывает беспокойство. Но если происходит внезапное увеличение количества жидких испражнений или если стул вашего ребенка внезапно становится больше, слабее и чаще, у него может быть диарея.
Как узнать, что у ребенка диарея
Может быть трудно определить, есть ли у ребенка диарея, особенно если ребенок находится на исключительно грудном вскармливании. При отсутствии твердой пищи нормальный стул при грудном вскармливании напоминает диарею, потому что он водянистый.
Ключом к выявлению диареи является распознавание изменений в характере стула вашего ребенка: если количество или размер стула, который обычно бывает у вашего ребенка каждый день, удваивается или изменяется консистенция, становясь более рыхлым и водянистым, у вашего ребенка может быть диарея.
Причины и профилактика диареи
Диарея может быть вызвана чем-то, связанным с питанием, например пищевой непереносимостью или аллергией. Или это может быть вызвано кишечной инфекцией, такой как вирус, бактерия или паразит; пищевой аллергией; или при пищевом отравлении.
Если вы знаете, что у вашего ребенка пищевая непереносимость или аллергия, не давайте ему продукты, вызывающие раздражение. И часто мойте руки себе и ребенку, чтобы не заразиться инфекциями.
Что делать при диарее
Если у вашего ребенка легкая диарея, он, скорее всего, сможет продолжать нормально есть и пить, и в течение нескольких дней диарея должна пройти. Детей, находящихся на грудном вскармливании, следует продолжать кормить грудью. Но если ваш ребенок находится на искусственном вскармливании или приучен к коровьему молоку и кажется вздутым или газообразным, ваш педиатр может предложить временное изменение диеты.
Если ваш ребенок ест твердую пищу, вы можете давать ему меньше пищи и предлагать мягкую и легкую для желудка пищу. Большинство педиатров рекомендуют диету BRAT (бананы, рис, яблочное пюре и тосты), чтобы сделать стул более твердым.
Большинство педиатров рекомендуют диету BRAT (бананы, рис, яблочное пюре и тосты), чтобы сделать стул более твердым.
Американская академия педиатрии (AAP) рекомендует давать ребенку растворы электролитов для замены воды и солей, которые теряются во время приступов диареи от легкой до умеренной степени тяжести. AAP предостерегает от попыток приготовить такие жидкости самостоятельно. Не давайте ребенку лекарства от диареи, если это не рекомендовано педиатром.
Обезвоживание в результате диареи
Диарея может привести к потере ребенком большего количества жидкости и электролитов, чем он получает, что может привести к обезвоживанию. Обезвоживание может произойти быстро — в течение дня или двух — и может быть очень опасным для младенцев, особенно новорожденных. Поэтому, если у вашего ребенка диарея, очень важно следить за следующими признаками обезвоживания:
- меньшее количество мокрых подгузников с какашками
- кровь или гной в стуле вашего ребенка (который может быть черным, белым или красным)
- сухость глаз, рта и языка
- запавшие глаза и менее эластичная кожа (медленно восстанавливается после защемления)
- впалые мягкие пятна (роднички) на голове ребенка
- температура тела более 102 °F или ректальная температура более 100,4°F
- потеря массы тела
Также следите за следующими изменениями в поведении вашего ребенка:
- раздражительность
- плач без слез
- учащенное дыхание
- сонливость и слабость
- рвота
- поведение, указывающее на боль в животе, например суетливость, корчиться или напрягать мышцы, или делать гримасы, указывающие на боль, например, гримасничать или зажмуривать глаза
- 9
- 2
2
2
сознание
Что делать при обезвоживании
Позвоните врачу вашего ребенка при первых признаках обезвоживания, особенно если вашему ребенку меньше 6 месяцев. Ваш врач может просто порекомендовать раствор для пероральной регидратации, чтобы заменить потерянную жидкость и электролиты. Но вашему ребенку может понадобиться рецепт, например, антибиотик или противопаразитарное средство. Младенцам с умеренным или тяжелым обезвоживанием может потребоваться внутривенное введение жидкостей. Быстрая медицинская помощь особенно важна, поскольку обезвоживание затрудняет введение игл для внутривенных вливаний в мелкие вены младенцев.
Ваш врач может просто порекомендовать раствор для пероральной регидратации, чтобы заменить потерянную жидкость и электролиты. Но вашему ребенку может понадобиться рецепт, например, антибиотик или противопаразитарное средство. Младенцам с умеренным или тяжелым обезвоживанием может потребоваться внутривенное введение жидкостей. Быстрая медицинская помощь особенно важна, поскольку обезвоживание затрудняет введение игл для внутривенных вливаний в мелкие вены младенцев.
Важно связаться с вашим лечащим врачом, прежде чем начинать лечение диареи самостоятельно. Лекарства от диареи, в том числе те, которые продаются без рецепта, могут иметь серьезные побочные эффекты. Также не предлагайте ребенку воду. Давание слишком большого количества воды ребенку может вызвать редкое, но серьезное состояние, известное как гипонатриемия , или «водная интоксикация», при котором слишком много воды вызывает опасный электролитный дисбаланс. Гипонатриемия является одной из основных причин судорог у младенцев.