Содержание
Запор у ребёнка | МРТ Эксперт
Нормальный стул — необходимость не только для взрослых, но и для детей. Когда можно сказать, что у ребёнка — регулярный стул? Бывают ли запоры при искусственном вскармливании? Тему запора у детей мы обсуждаем с врачом-гастроэнтерологом «Клиника Эксперт» Тула Салтымаковой Юлией Анатольевной.
Нормальный стул — необходимость не только для взрослых, но и для детей. Когда можно сказать, что у ребёнка — регулярный стул? Бывают ли запоры при искусственном вскармливании?
Тему запора у детей мы обсуждаем с врачом-гастроэнтерологом «Клиника Эксперт» Тула Салтымаковой Юлией Анатольевной.
— Юлия Анатольевна, иногда за той или иной проблемой скрывается совсем не она, а тревожность мамы, у которой «от страха глаза велики». Как понять, что у ребёнка запор?
Прежде всего ориентироваться на то, как часто ребёнок ходит в туалет «по-большому». В педиатрическом сообществе есть, например, некоторые разногласия по поводу частоты стула у детей до года. Одни говорят, что если малыш ходит в туалет раз в два-три дня, то это — норма. Я считаю, что это не так, и стул в этом возрастном диапазоне должен быть хотя бы раз в сутки, независимо от вида вскармливания. Если стул не ежедневный, а, скажем, через день, и ребёнка это никак не беспокоит, нужно всё равно показаться педиатру и постараться разобраться.
Одни говорят, что если малыш ходит в туалет раз в два-три дня, то это — норма. Я считаю, что это не так, и стул в этом возрастном диапазоне должен быть хотя бы раз в сутки, независимо от вида вскармливания. Если стул не ежедневный, а, скажем, через день, и ребёнка это никак не беспокоит, нужно всё равно показаться педиатру и постараться разобраться.
Нормальная частота стула у ребёнка
после двух лет — от 1 раза в день
до 1 раза в 36 часов
— В свою очередь, как определить, что есть нормальная работа кишечника у детей? Сколько раз в сутки должен быть стул у ребёнка?
До двух лет периодичность такая же, т.е. 1 раз в день. После 2-х лет и далее (в том числе и у взрослых) — 1 раз в день или через день, а точнее — 1 раз в 36 часов. При этом важна также и консистенция стула: он должен быть мягким, и у малыша не должно быть никакого дискомфорта, а тем более страха перед актом дефекации. Иными словами, если по времени всё нормально, но первая порция кала сухая, ребёнку больно, он беспокоится или плачет, прячется, избегает присаживания на горшок при позывах на дефекацию — это однозначно ненормально и требует обязательного обращения к доктору.
— В каком возрасте дети наиболее уязвимы для возникновения запоров?
До полутора лет, а также в подростковом возрасте.
— По каким причинам у детей возникают запоры?
До 1,5-2 лет это больше дефекты вскармливания: более густые смеси, их смена, введение прикормов, недопаивание малыша.
Запор может быть также проявлением аллергии на коровье молоко, творожки, йогурты. В данном случае имеет значение количество потребляемого молока и продуктов из него, т.е. запор может развиться при избыточном их потреблении.
В подростковом возрасте склонность к запорам может развиваться из-за гормональной перестройки организма. Также может приводить к ним и дефицит в организме йода.
Подробнее о йоде и его нехватке в организме читайте здесь
Запор возможен при лихорадке, недостатке потребляемой жидкости, питании всухомятку.
Также запор может быть признаком заболеваний желчного пузыря, новообразований в кишечнике.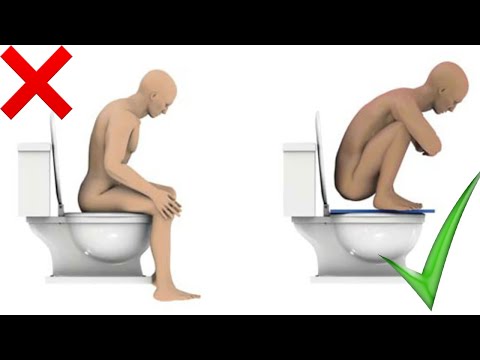
— Питание – важный фактор для правильной работы кишечника. Как надо кормить ребёнка для того, чтобы снизить вероятность возникновения запоров?
Чтобы их не было, нужно разнообразить рацион. Что можно и нужно есть? Это, конечно же, крупы, однако важно знать, какие. Например, рисовая и манная относятся к продуктам, которые обладают «закрепляющим» действием и вызывают запоры. К кашам со слабительным эффектом относят геркулесовую и гречневую. Каши должны быть на столе каждый день.
Следующий элемент — овощи, желательно в отварном виде (так они легче перевариваются, и находящаяся в них клетчатка создаёт необходимый для нормального сокращения кишечника объём каловых масс). Также необходимы фрукты.
В ежедневном рационе обязательно должны быть супы, даже если это всего несколько ложек в день.
А вот хлебобулочные изделия нужно ограничить: они не дают необходимого объёма кишечного содержимого, а сладкие ещё и «перебивают» аппетит за счёт «быстрых» сахаров. В результате ребёнок не ест нормальную пищу, и кишечнику нечего передвигать.
В результате ребёнок не ест нормальную пищу, и кишечнику нечего передвигать.
К запорам могут приводить и сладости, молочный шоколад, глазированные сырки, творожные массы, сладкие йогурты.
— Расскажите подробнее о психологических запорах. Что их вызывает?
Причиной таких запоров является боль, которую ребёнок перенёс во время акта дефекации. Например, такое возможно, если каловые массы были плотные, сухие. Причём может быть достаточно даже одного такого эпизода, чтобы сформировался страх перед актом дефекации. Иногда каловые массы немного травмируют слизистую прямой кишки, приводя к образованию анальной трещины. Сразу она не заживает, а потому последующий поход в туалет может также сопровождаться болью.
Когда идти на приём к колопроктологу? Подробнее читайте здесь
В результате когда ребёнок чувствует очередной позыв на дефекацию, он начинает беспокоиться, может плакать, прятаться, зажимать ягодицы, подавляя опорожнение кишечника. Причём такое возможно даже тогда, когда кал уже нормальной консистенции, т.е. мягкий. Т.е. в этом случае акту дефекации мешает не твёрдый кал, а страх перед самим актом дефекации. Ребёнку часто удаётся его подавить, что в итоге только усугубляет запор, так как жидкая часть из каловых масс всасывается слизистой оболочкой кишки, и они уплотняются.
Причём такое возможно даже тогда, когда кал уже нормальной консистенции, т.е. мягкий. Т.е. в этом случае акту дефекации мешает не твёрдый кал, а страх перед самим актом дефекации. Ребёнку часто удаётся его подавить, что в итоге только усугубляет запор, так как жидкая часть из каловых масс всасывается слизистой оболочкой кишки, и они уплотняются.
Это серьёзная проблема. Иногда она требует не только помощи гастроэнтеролога, но и вмешательства психолога, невролога.
— Юлия Анатольевна, чем грозят запоры организму ребёнка? Какими могут быть последствия?
Их несколько. Во-первых, это интоксикация, т.е. попадание токсинов из каловых масс в кровь. В частности, это может выражаться в виде сыпи, шелушения на коже.
Также могут образовываться анальные трещины в результате травмы слизистой оболочки прямой кишки твёрдыми каловыми массами. У детей до двух лет может даже выпадать сама слизистая оболочка прямой кишки при натуживании.
Запоры ведут к появлению проблем с желчным пузырём. Возможно ухудшение его сократительной способности, появление в желчи осадка.
Возможно ухудшение его сократительной способности, появление в желчи осадка.
На фоне длительных, хронических запоров может страдать функция вышележащих отделов кишечника, а также желудка. Такое, например, описано в подростковом возрасте. Поэтому отрыжка, изжога могут быть следствием и продолжительных запоров.
Возможно формирование в кишечнике каловых конгломератов.
Детский запор опасен и вероятностью развития такой серьёзной хирургической патологии, как инвагинация, непроходимость кишечника.
— Существуют безрецептурные лекарственные средства, которые помогают справиться с проблемой запора у деток?
Да. Наиболее безопасными, доступными средствами для лечения детских запоров считаются препараты лактулозы, выпускающиеся под разными названиями. Это синтетический углевод. Есть как зарубежные, так и отечественные препараты. Нужно помнить, что у совсем маленьких детей лактулоза может заметно усиливать вздутие кишечника.
— Некоторые мамы для того, чтобы «помочь» малышу опорожнить кишечник, используют старый метод — кусочек мыльца. Насколько это безопасно?
Насколько это безопасно?
Это вредно и опасно. Мыло имеет щелочную среду и раздражает слизистую прямой кишки. Сегодня на фармацевтическом рынке достаточно безопасных средств (в частности, тех, о которых я говорила ранее), и применение мыла — совершенно безосновательная и пагубная практика.
— Вы рассказали о том, что запор может быть не только безобидным симптомом, но и быть признаком серьёзных заболеваний. Как родителям понять, когда они могут самостоятельно помочь ребёнку, а когда необходимо обращаться к врачу?
Если случился запор, который достаточно быстро был устранён, например, оптимизацией питания, лактулозой, тогда можно не бить тревогу сразу. Однако если он не поддаётся лечению, ребёнок боится акта дефекации, жалуется на боль в животе до или после дефекации, в стуле появляется кровь, то любой из этих признаков — безусловный повод для обращения к доктору.
— Какую диагностику необходимо пройти ребёнку, если его мучают запоры?
Из лабораторных исследований выполняются общий анализ крови, копрограмма и анализ кала на дисбактериоз. Из инструментальных — УЗИ органов брюшной полости, дистальных отделов кишечника.
Из инструментальных — УЗИ органов брюшной полости, дистальных отделов кишечника.
Подробнее о дисбактериозе можно прочитать здесь
Энвер Алиев
Редакция рекомендует:
«Можно» и «нельзя» в рационе кормящей матери
Что из этого не правда о грудном вскармливании?
Мама, у меня болит живот! Что скрывается за болью в животе у ребёнка?
Для справки:
Салтымакова Юлия Анатольевна
Выпускница педиатрического факультета Тверской государственной медицинской академии 2003 года.
В 2004 году окончила интернатуру по педиатрии.
В 2007 прошла первичную специализацию по гастроэнтерологии.
В настоящее время — врач-гастроэнтеролог в «Клиника Эксперт» Тула.
Принимает по адресу: ул Болдина, д. 74.
Младенец не ходит в туалет по большому
Замечательно, когда новорожденный ребенок развивается, как по учебнику: все навыки осваивает в срок, плачет, только если упал, и здоровье не доставляет никаких хлопот. Но так бывает редко. Поэтому родители ищут пути решения то одной проблемы, то другой. А иногда этой проблемы на самом деле и нет! Так, часто родителей вводит в заблуждение мнимый запор у грудничка. Давайте разберемся, когда запор действительно есть, а в каких случаях причину детского волнения стоит искать в другом.
Но так бывает редко. Поэтому родители ищут пути решения то одной проблемы, то другой. А иногда этой проблемы на самом деле и нет! Так, часто родителей вводит в заблуждение мнимый запор у грудничка. Давайте разберемся, когда запор действительно есть, а в каких случаях причину детского волнения стоит искать в другом.
Как часто ребенок до года должен ходить в туалет?
Нельзя сказать однозначно, что, например, здоровый ребенок должен ходить в туалет «по большому» единожды в день и обязательно после третьего приема пищи. Нет, все дети совершенно разные, потому и нормы размыты. Считается, что в норме малыш в возрасте до одного года может ходить в туалет от 1 до 4 раз в сутки, ближе к году частота стула сокращается и составляет уже 1-2 раза в сутки. Но при грудном вскармливании, если еще не введен прикорм, допускается, чтобы новорожденный испражнялся не каждый день, а два раза в три дня.
В первые месяцы жизни ребенка материнское молоко может полностью впитываться в кишечник, потому остается мало «материала» для формирования каловых масс, из-за чего и стул происходит реже.
То есть, если новорожденный активен, часто улыбается и не проявляет никакого беспокойства, но при этом он не ходит в туалет по большому в течение 12-ти часов, не стоит делать проблему, звонить врачу, вызывать скорую или вообще заниматься самолечением.
Признаки запора
Родителям нужно насторожиться, когда:
- грудничок не ходит в туалет более полутора суток;
- каждый раз при акте дефекации он подтягивает к животу ножки, плачет, тужится.
В этих случаях вполне вероятно, что имеет место данная проблема. И тогда уже нужно определить причину, чтобы устранить ее и вернуть малышу спокойствие.
Почему это случается?
Микрофлора начинает заселяться в кишечнике лишь после рождения ребенка. Для того, чтобы ей там «освоиться» и научиться правильно выполнять свою функцию, нужно время. Поэтому запор непросто может быть, но и бывает у практически каждого ребенка. Только у некоторых это бывает однократно, а других повторяется день за днем. Первый случай не требуют вмешательства, потому что это нормальная стадия созревания организма. А вот во втором необходимо малышу помочь.
Первый случай не требуют вмешательства, потому что это нормальная стадия созревания организма. А вот во втором необходимо малышу помочь.
Итак, причины появления запора у грудничков могут быть следующие:
- преждевременные роды — малыш появился слишком рано, его организм еще не был готов к этому событию, потому ЖКТ созревает несколько медленнее, чем у ровесников;
- искусственное или смешанное скармливание — при смешанном вскармливании, даже если это только одна порция адаптированной смеси в сутки, обязательно необходимо давать малышу отдельно воду, чтобы хорошо переваривать новое питание;
- климат — при повышенной температуре или чрезмерной сухости воздуха вода из организма испаряется, поэтому ребенку также требуется дополнительное питье, чтобы каловые массы были более жидкими и легче выходили;
- неправильное питание матери — актуально при грудном вскармливании, если в рационе мамы преобладают мучные изделия, рис, копчености;
- неправильный рацион ребенка — раннее введение прикорма, а также однообразное питание, недостаток пищи;
- нарушение работы органов ЖКТ — загиб желчного пузыря, дискинезия желчевыводящих путей, проблемы в работе надпочечников и т.
 п.;
п.; - заболевания — инфекционные, рахит, миастения;
- прием некоторых лекарственных препаратов ребенком или мамой (при грудном вскармливании) – о таком побочном явлении всегда указывают в аннотациях к лекарствам.
И также запор может провоцировать и аллергическая реакция — в таком случае нередко запор сменяется диареей и наоборот.
Как помочь?
Многие родители сразу же стремятся хотя бы поставить свечку, а еще лучше — задействовать весь комплекс медицинских мер, так, чтобы уж наверняка помогло. Но это — неправильно. Ни один грамотный врач не поддержит такое поведение. Если все же точно имеет место запор у грудничка, что нужно делать (список составлен в порядке очередности действий):
- Пересмотреть режим питья.
- Попробовать народные методы.
- Пересмотреть питание.
- Обратиться к педиатру.
Если 1-3 пункты не помогли, можно обратиться к специалисту, а он, исходя из особенностей конкретного ребенка, определит дальнейшие действия.
Первая помощь
Здесь уместнее сказать, наверное, не народные, а домашние методы. В первую очередь – это массаж. Организм ребенка может просто не мочь протолкнуть каловые массы к выходу, поэтому ему нужно помочь. Сделать это просто: достаточно обычных круговых поглаживаний по животу в направлении строго по часовой стрелке — если делать это 1-2 минуты после каждого приема пищи, перистальтика кишечника вскоре нормализуется.
А также можно прижимать ножки к животу, коленками слегка надавливая на животик (ребенок рефлекторно и так их притягивает, нужно лишь помочь ему сделать это более эффективно).
Хорошо помогает нагретая утюгом пеленка, также приложенная к животу — тепло активизирует процессы в ЖКТ. Не менее эффективно выкладывание малыша на свой живот.
Часто малыши до полугода мучаются не от запоров, а от газиков — массаж, прижимание ножек к животу, выкладывание грудничка на свой живот — все это помогает и при такой проблеме тоже.
Рацион питания
Если есть подозрения, что запор вызывает смесь, которой кормят малыша, нужно сменить ее на другую — возможно, на новый продукт организм отреагирует лучше.
Еще раз напомним, что первое, чему следует уделить внимание при смешанном вскармливании — вода. Ее нужно пить много — от 50 мл в сутки в межсезонье, если часть кормлений — все еще грудное молоко, до 200 мл в самый пик летней жары.
Желательно после полугода вводить в прикорм овощи и фрукты — они должны быть термически обработанные для более легкого усвоения, при этом в них сохраняется столь нужная клетчатка. Именно она поможет избежать запоров. Фрукты и овощи необходимо принимать каждый день.
А также детям после года обязательно каждый день есть первые блюда – супы, щи, борщ. Помните, нам с детства говорили: на обед важно есть суп!
Визит к врачу
Если это не помогает, пора обратиться к педиатру. Скорее всего, он порекомендует пройти осмотр у невролога, эндокринолога, гастроэнтеролога и сделать УЗИ брюшной полости. Пусть не пугает столько обширное назначение — это нужно, чтобы определить состояние здоровья ребенка и исключить либо, наоборот, выявить сопутствующие заболевания (пока не вылечат их, запоры не уйдут).
Врач может порекомендовать свечи (например, глицериновые — самые безобидные), клизмы либо специальные слабительные препараты для грудничков. При этом не стоит каждый раз стараться поставить свечку, чтобы облегчить малышу процесс — так детский организм быстро привыкнет к помощи и перестанет работать, как должен. Задача медикаментозного вмешательства — стимулировать, а не сделать все вместо ребенка.
Запор — это не страшно. Главное — своевременно заметить проблему, и тогда ее устранение будет быстрым и несложным.
Практически каждой молодой маме приходится сталкиваться с проблемой запора у малыша. Это объясняется тем, что пищеварительная система в первые месяцы жизни только налаживает свою работу. Из-за этого нередки случаи, когда новорожденный не может сходить в туалет. Повышенное газообразование, запор и колики у грудничка доставляют ему неудобства, провоцируют болезненные ощущения, что проявляется через плач и бессонные ночи. Ситуация, когда месячный ребенок не может сходить в туалет, встречается довольно часто. Но ни в коем случае нельзя пускать все на самотек и ждать, когда проблема исчезнет сама.
Но ни в коем случае нельзя пускать все на самотек и ждать, когда проблема исчезнет сама.
Как определить, что новорожденный не может сходить по большому
Частота опорожнения кишечника у каждого ребенка обусловлена индивидуальными особенностями организма. Поэтому отсутствие ежедневного стула необязательно означает, что у малыша запор. Например, новорожденный на грудном вскармливании может сходить по большому от 4-5 раз в день до одного раза в 2-3 дня. Если ребенок не ходит в туалет по большому, но внешне не подает никаких признаков беспокойства, значит, организм хорошо усваивает молоко матери.
Распознать запор у малыша молодая мама может по следующим признакам:
- твердый животик;
- ребенок проявляет излишнее беспокойство;
- новорожденный постоянно двигает ножками;
- отмечается недостаточное отхождение газов.
Если отмечается один или несколько перечисленных выше симптомов, скорее всего, у ребенка запор. Следующим шагом решения проблемы является определение причины отсутствия стула.
Почему новорожденный ребенок не может сходить по большому?
Мама лучше всех знает своего ребенка. Именно она может понять и определить, что же вызывает проблемы со здоровьем.
Существует несколько факторов, способствующих появлению запоров у детей:
- Неправильно составленный рацион мамы на время грудного вскармливания. Диета кормящих грудью мам состоит из исключительно полезных, питательных, но не всегда вкусных блюд. Элементарное желание полакомиться любимой, но пока запретной едой, зачастую отражается на ребенке не самым лучшим образом.
- Новорожденному не подходит выбранная молочная смесь либо родители слишком резко изменили питание ребенка. Дети на искусственном вскармливании страдают от запоров чаще детей на грудном вскармливании.
- Дисбактериоз кишечника. Малыши в возрасте до трех лет часто страдают от дисбактериоза кишечника, который может являться причиной отсутствия стула у ребенка.
- Врожденные заболевания желудка или кишечника, воспалительные процессы, протекающие в органах пищеварительного тракта.

- Младенец не наедается. Врачи рекомендуют кормить новорожденного ребенка раз в три часа. Кормящие грудью мамы должны вычислить, какое количество молока потребляет малыш. Возможно, он не ходит в туалет как положено, потому что недостаточно кушает.
Если ни одна из перечисленных причин не подходит, следует искать проблему, связанную с индивидуальными особенностями организма ребенка.
Как помочь новорожденному сходить в туалет
Родители малыша должны исключить все возможные причины и факторы, провоцирующие запор у ребенка. Маме следует подкорректировать свою диету. Если ребенок не на грудном вскармливании, можно попробовать сменить ему молочную смесь, а также давать больше питья. Чтобы проявился эффект от предпринятых родителями мер, понадобится некоторое время. Как же помочь ребенку сходить в туалет по большому как можно скорее?
Старым, но действенным способом является клизма. В аптеках продаются специальные небольшого размера клизмы для грудничков. Иногда педиатры рекомендуют ставить слабительные свечки, которые незамедлительно провоцируют дефекацию. Однако не стоит увлекаться такими методами, ведь кишечник ребенка может привыкнуть и перестанет работать самостоятельно.
Иногда педиатры рекомендуют ставить слабительные свечки, которые незамедлительно провоцируют дефекацию. Однако не стоит увлекаться такими методами, ведь кишечник ребенка может привыкнуть и перестанет работать самостоятельно.
Многие молодые мамочки кладут малыша на животик примерно за 15 минут до кормления. Такие элементарные манипуляции будут стимулировать самостоятельную работу кишечника, улучшать его перистальтику. Это поможет не только предупредить запор у грудничка, но и избежать других проблем, связанных со стулом ребенка. Иногда сходить в туалет по большому детям помогает массирование животика по часовой стрелке, а также активные движения ножками.
Любые действия, которые родители намерены предпринять, должны обсуждаться с детским врачом. Ведь неправильным лечением можно нанести еще больший вред здоровью ребенка.
Когда у любимого ребенка возникают проблемы со здоровьем, родителям не стоит впадать в панику. Нужно разобраться в возможных причинах возникновения недуга, исключать по очереди те, которые не подходят. Если новорожденный не может сходить в туалет чаще нормы, следует пройти обследование и сдать все необходимые анализы. Это поможет выявить истинные причины задержки стула, исключить наличие серьезных проблем с пищеварением, а также незамедлительно назначить лечение.
Если новорожденный не может сходить в туалет чаще нормы, следует пройти обследование и сдать все необходимые анализы. Это поможет выявить истинные причины задержки стула, исключить наличие серьезных проблем с пищеварением, а также незамедлительно назначить лечение.
Что делать если малыша мучают запоры? — видео
Находясь в утробе, малыш полностью зависит от организма матери. С рождения ребенок приспосабливается к окружающей среде. Все органы, включая ЖКТ, грудничка начинают работать самостоятельно. Бывают случаи, что новорожденный не может сходить по большому. В связи с этим грудничок теряет в весе, страдает от болей в животике, связанных с сильным газообразованием, отказывается от еды. Что в таких случаях делать мамам?
Симптомы
Причины, по которым новорожденный не может сходить в туалет, могут быть разными. Следует учесть, что у детей также, как и у взрослых есть свои особенности. Один ребенок ходит в туалет 1-3 раза в день, а другой 1 раз в день, что вполне допустимо с точки зрения гастроэнтерологии.
Один ребенок ходит в туалет 1-3 раза в день, а другой 1 раз в день, что вполне допустимо с точки зрения гастроэнтерологии.
Симптомами запора являются:
- вздутый и твердый животик;
- подергивание нижних конечностей;
- плохое газообразование;
- потеря веся;
- снижение аппетита;
- напряжение, покраснение лица при дефекации;
- отсутствие стула в течение суток;
- плач по ночам.
Родителям нужно учесть, что каждый грудничок индивидуален. Не всегда один или несколько пунктов из выше приведенного списка говорят о том, что у новорожденного ребенка запор. Например, если малыш ходит в туалет раз в сутки, но при этом у него хорошее настроение в течение дня, он не плачет ночью и не отказывается от еды, то, вероятнее всего, такая работа пищеварительной системы для него является нормой.
Причины
Существует два вида запора у новорожденных: органический и функциональный факторы.
Функциональный фактор развивается по различному ряду причин:
- изменение режима дня;
- нехватка грудного молока;
- неподходящая смесь;
- недостаточное потребление воды;
- дисбактериоз;
- последствия приема антибиотиков;
- неправильное питание мамы при грудном вскармливании;
- низкая физическая активность грудничка.

К органическому фактору относятся врожденные патологии и воспаления ЖКТ, в том числе и не до конца сформированная система ЖКТ. При этом новорожденный мучается от болей, вызванных застоем пищи в кишечнике, который неспособен вовремя сокращаться, что необходимо для вывода каловых масс из организма. Ко 2-3 месяцам жизни подобное нарушение пропадает самостоятельно.
Разновидности запора
Запор у грудничка развивается и при нарушении моторики кишечника, которая определяется с помощью анализа кала.
Существует три вида запора у новорожденных:
- атонический – сопровождается сильным газообразованием и редким выделением каловых масс больших по объему;
- спастический – плотный стул вызывает резкие боли при выходе кала;
- патологический – при этом новорожденный ребенок не может сходить по большому в течение длительного периода времени, а его стул напоминает тонкую ленту или струйку.
Какова бы ни была причина запора, необходимо обратиться за консультацией к детскому врачу.
Влияние питания на стул
Проблемы стула зависят от питания новорожденного: грудное, искусственное или смешанное.
Грудное вскармливание
При грудном вскармливании запор у малышей встречается крайне редко. Чаще всего молоко матери хорошо усваивается ЖКТ грудничка, так как в нем содержатся все необходимые микроэлементы и полезные бактерии для полноценного развития ребенка. Своего рода запор у новорожденного при грудном вскармливании вызван недоеданием. В этом случае кишечнику малыша нечего переваривать.
Искусственное вскармливание
Любая искусственная смесь является тяжелой для переваривания кишечником новорожденного. Связано это с содержанием искусственных добавок и жирных кислот, что непривычно для молодого организма и поэтому ЖКТ грудничка не успевает вовремя перерабатывать пищу.
Смешанное вскармливание
Если у матери недостаточно жирное молоко или его не хватает, младенец недоедает. Поэтому грудничка приходится подкармливать смесью. Кишечник не сразу приспосабливается к новому продукту, что вызывает запор.
Кишечник не сразу приспосабливается к новому продукту, что вызывает запор.
Что делать
Молодые мамы часто спрашивают, что делать, если у грудничка запор. В первую очередь необходимо обратиться к врачу. После обследования ребенка и беседы с мамой, специалист даст рекомендации по решению имеющейся проблемы.
Массаж
При запоре массаж делается 3 раза в день до еды по 10 минут. Новорожденный укладывается на спину на стол, застеленный плотным одеялом. Массаж начинается с подготовительных поглаживаний ладонями по животику по часовой стрелке. Далее, нужно аккуратно надавливать пальцами одной руки с левой и правой стороны пупка одновременно проводя сверху вниз. Хорошим стимуляцией кишечника также является выкладывание малыша на животик перед едой.
Питание
Если новорожденный не может покакать, хорошую помощь окажут продукты, нормализующие работу кишечника. К ним относятся: чернослив, тыква, яблоко или овсяный отвар.
В случае грудного вскармливания, данные продукты может употреблять мама, чтобы через молоко микроэлементы попали в ЖКТ ребенка. Если же малыш на искусственном вскармливании, можно приготовить компот или сделать пюре из продуктов, помогающих наладить работу кишечника.
Если же малыш на искусственном вскармливании, можно приготовить компот или сделать пюре из продуктов, помогающих наладить работу кишечника.
Советы Комаровского
При запорах у грудничка, Комаровский советует избегать обезвоживания и следить за нормальной влажностью воздуха в квартире. Не менее положительный результат, по мнению доктора, оказывает утренняя детская гимнастика.
Какой бы ни была причина запора, известный телеведущий призывает родителей обращаться за помощью к специалистам, а не заниматься самолечением.
Симптомы энкопреза, причины, лечение и более
, написанные автором редакции WebMD
, с медицинской точки зрения Дженнифер Робинсон, штат Мэриленд 13 мая 2021
В этой статье
- Обзор энкопрезиса
- Причины Encopreses
- 100010
- .
 Симптомы энкопреза
Симптомы энкопреза - Когда обращаться за медицинской помощью при энкопрезе
- Обследования и анализы при энкопрезе
- Лечение энкопреза на дому
- Медикаментозное лечение энкопреза
- Препараты от экопреза
- Другие методы лечения экопреза
- Последующие условия для экопреза
- ПЕРЕКЛЮЧЕНИЕ ЭНКОПЗИЗ
- ОТКРЫТИЯ ЭНКОПЕЗА
Обзор экопреза
Экопрез. возраст приучения к туалету. Поскольку каждый ребенок достигает контроля над кишечником со своей скоростью, медицинские работники не считают загрязнение стула заболеванием, если ребенку не исполнилось 4 лет. Этот стул или фекальные загрязнения обычно имеют физическое происхождение и непроизвольны — ребенок не делает это намеренно.
По оценкам, в США от 1% до 2% детей в возрасте до 10 лет страдают энкопрезом. Энкопрезом страдает гораздо больше мальчиков, чем девочек; примерно 80% заболевших детей составляют мальчики.
Причины энкопреза
В редких случаях энкопрез вызывается анатомической аномалией или заболеванием, с которым ребенок родился. В подавляющем большинстве случаев энкопрез развивается в результате хронических (длительных) запоров.
В подавляющем большинстве случаев энкопрез развивается в результате хронических (длительных) запоров.
Что такое запор? Многие люди думают, что запор – это отсутствие опорожнения кишечника каждый день. Однако у каждого человека свой график опорожнения кишечника, и у многих здоровых людей опорожнение кишечника происходит не каждый день. Ребенок с запором может испражняться каждый третий день или реже. Запор подразумевает не только нечастые испражнения, но и трудности или болезненные ощущения при этом.
У большинства детей с энкопрезом проблема начинается с болезненного прохождения очень крупного стула. Это могло произойти задолго до начала энкопреза, и ребенок может не вспомнить об этом, когда его спросят. Со временем ребенок отказывается от дефекации и сдерживает его, чтобы избежать боли. Это «сдерживание» становится привычкой, которая часто остается еще долго после того, как запор или боль при проходящей дефекации исчезли.
По мере того, как все больше и больше стула собирается в нижней части кишечника ребенка (толстая кишка), толстая кишка медленно растягивается (иногда это называется мегаколон).
- По мере того, как толстая кишка растягивается все больше и больше, ребенок теряет естественные позывы к дефекации.
- В конце концов, более рыхлый, частично сформированный стул из верхних отделов кишечника просачивается вокруг большого скопления более твердого, более сформированного стула в нижней части толстой кишки (прямая кишка), а затем просачивается через анус (отверстие из прямой кишки в вне тела).
- Часто вначале выделяется лишь небольшое количество стула, оставляя разводы на нижнем белье ребенка. Как правило, родители предполагают, что ребенок не очень хорошо подтирается после опорожнения кишечника, и это их не беспокоит.
- С течением времени ребенок все меньше и меньше способен удерживать стул – все больше и больше стула подтекает, и, в конце концов, ребенок полностью пропускает испражнения через нижнее белье.
- Часто ребенок не осознает, что у него вышел стул.
- Поскольку стул не проходит нормально через толстую кишку, он часто становится очень темным и липким и может иметь очень неприятный запах.
Со временем у ребенка с энкопрезом может развиться нарушение координации мышц, используемых для дефекации. У многих детей анальный сфинктер сокращается, а не расслабляется, когда они пытаются опорожнить кишечник. Это нарушение координации мышечной функции, вызывающее задержку стула, является ключом к диагностике и также называется анизмусом или парадоксальным сокращением тазового дна при дефекации.
Что в первую очередь вызывает запор?
- Некоторые эксперты считают, что у детей возникают запоры, когда они не едят достаточно клетчатки, содержащейся во фруктах, овощах и цельнозерновых продуктах.
- Многие врачи считают, что у некоторых детей запоры возникают из-за того, что они пьют недостаточно воды.
- Похоже, запор действительно встречается в некоторых семьях.
- У многих детей не удается установить четкую причину запора.
Энкопрез – очень неприятное состояние для родителей. Многие родители злятся на повторяющуюся потребность купать грязного ребенка и чистить или выбрасывать грязное нижнее белье. Многие родители предполагают, что пачкание происходит из-за лени ребенка или из-за того, что ребенок пачкает одежду намеренно. В большинстве случаев это не так. Дети с энкопрезом не чаще, чем другие дети, имеют серьезные поведенческие или эмоциональные проблемы.
Многие родители предполагают, что пачкание происходит из-за лени ребенка или из-за того, что ребенок пачкает одежду намеренно. В большинстве случаев это не так. Дети с энкопрезом не чаще, чем другие дети, имеют серьезные поведенческие или эмоциональные проблемы.
Симптомы энкопреза
Более 80% детей с энкопрезом в прошлом страдали запорами или болезненной дефекацией. Во многих случаях запор или боль возникали за годы до того, как энкопрез был доведен до сведения врача.
Большинство детей с энкопрезом говорят, что у них нет позывов к дефекации до того, как они испачкают нижнее белье. Эпизоды загрязнения обычно происходят днем, когда ребенок бодрствует и активен. Многие дети школьного возраста пачкаются во второй половине дня после возвращения домой из школы. Загрязнение ночью — редкость.
У многих детей с энкопрезом толстая кишка деформирована, поэтому они могут периодически испражняться в очень больших количествах.
Когда обращаться за медицинской помощью при энкопрезе
Любой из следующих симптомов требует посещения лечащего врача вашего ребенка:
- Тяжелый, стойкий или рецидивирующий запор напрягаясь, чтобы удержать стул в
- Загрязнение у ребенка в возрасте не менее 4 лет
Обследования и тесты на энкопрез
Для диагностики энкопреза лечащий врач вашего ребенка задаст много вопросов об истории болезни, истории приучения к туалету, диете, образе жизни, привычки, лекарства и поведение. Будет проведен тщательный медицинский осмотр для оценки общего состояния здоровья ребенка, а также состояния толстой кишки, прямой кишки и ануса. Врач может ввести палец в перчатке в прямую кишку ребенка, чтобы нащупать стул и убедиться, что анальное отверстие и прямая кишка имеют нормальный размер, а анальные мышцы имеют нормальную силу.
Будет проведен тщательный медицинский осмотр для оценки общего состояния здоровья ребенка, а также состояния толстой кишки, прямой кишки и ануса. Врач может ввести палец в перчатке в прямую кишку ребенка, чтобы нащупать стул и убедиться, что анальное отверстие и прямая кишка имеют нормальный размер, а анальные мышцы имеют нормальную силу.
В большинстве случаев анализы крови не являются частью оценки запоров и/или энкопреза. В некоторых случаях проводят рентгенографию брюшной полости или таза ребенка, чтобы определить, сколько стула находится в толстой кишке, и оценить, не увеличены ли толстая и прямая кишка. Иногда делают бариевую клизму. Это особый вид рентгенографии. В прямую кишку ребенка вводится небольшая трубка, и толстая кишка медленно заполняется рентгеноконтрастным красителем (барием). Во время процедуры делаются рентгеновские снимки, чтобы увидеть, не вызывают ли симптомы у ребенка участки сужения, скручивания или перекручивания в нижней части кишечника.
В некоторых случаях может быть выполнена аноректальная манометрия. При этом тесте в прямую кишку ребенка вводится небольшая трубка. В трубке есть несколько датчиков давления. Во время теста врач может определить, как ребенок использует мышцы живота, таза и анального отверстия во время дефекации. Многие дети с хроническими запорами и/или энкопрезом не используют свои мышцы скоординированно во время дефекации.
При этом тесте в прямую кишку ребенка вводится небольшая трубка. В трубке есть несколько датчиков давления. Во время теста врач может определить, как ребенок использует мышцы живота, таза и анального отверстия во время дефекации. Многие дети с хроническими запорами и/или энкопрезом не используют свои мышцы скоординированно во время дефекации.
Основной целью манометрии является подтверждение повышенного давления в заднем проходе. Манометрия также может показать наличие и работу нервов, контролирующих анальный сфинктер, задний проход и прямую кишку, путем измерения рефлексов в этой области. Манометрия позволяет измерить, насколько растянута прямая кишка и нормальная ли чувствительность в этой области. Аномальные сокращения мышц тазового дна можно задокументировать с помощью манометрии.
Аноректальная манометрия также может быть полезна для исключения болезни Гиршпрунга, очень редкой причины запоров без энкопреза. Если болезнь Гиршпрунга серьезно рассматривается как причина энкопреза у вашего ребенка, может потребоваться биопсия прямой кишки. Биопсия – это взятие очень маленького кусочка ткани для исследования под микроскопом. Это делается для выявления отсутствия функции нерва в прямой кишке, что является характерным признаком болезни Гиршпрунга.
Биопсия – это взятие очень маленького кусочка ткани для исследования под микроскопом. Это делается для выявления отсутствия функции нерва в прямой кишке, что является характерным признаком болезни Гиршпрунга.
Лечение энкопреза в домашних условиях
Хотя родители будут следовать режиму, рекомендованному лечащим врачом ребенка, большая часть работы по лечению энкопреза выполняется дома.
Очень важно, чтобы родители и другие опекуны вели полный учет приема ребенком лекарств и движений кишечника в период лечения. Эта запись может быть очень полезной для определения эффективности лечения.
Медикаментозное лечение энкопреза
Хотя для лечения энкопреза было разработано множество различных схем, большинство из них основывается на следующих принципах:
- Опорожнить толстую кишку от стула
- Наладить регулярный мягкий и безболезненный стул
- Поддерживать очень регулярный режим дефекации
Хотя хронический энкопрез почти всегда имеет значительный поведенческий компонент, только поведенческая терапия, такая как вознаграждение или аргументация с ребенком, как правило, неэффективны. Скорее всего, лучше всего работает сочетание медицинской и поведенческой терапии.
Скорее всего, лучше всего работает сочетание медицинской и поведенческой терапии.
Медицинские работники обычно относятся к опорожнению стула из толстой и прямой кишки как к эвакуации или, в тяжелых случаях, когда врачу необходимо удалить стул вручную, к диспакции. Эвакуация может осуществляться следующими способами:
- Поставить клизму или серию клизм: Клизма выталкивает жидкость в прямую кишку. Это размягчает стул в прямой кишке и создает давление в прямой кишке. Это давление вызывает у ребенка сильные позывы к дефекации, и стул обычно выходит быстро. Жидкостью в большинстве клизм является вода. Обычно добавляют что-то, чтобы вода не впитывалась слизистой оболочкой кишечника. Широко используемые клизмы включают коммерческие препараты фосфата натрия (такие как клизмы с солевым раствором Fleet или Pedia-Lax), клизмы с солевым раствором и клизмы с минеральным маслом. Ежедневные клизмы в течение нескольких дней могут быть необходимы для полной эвакуации толстой кишки.

- Дайте суппозиторий или серию суппозиториев: Суппозиторий представляет собой таблетку или капсулу, которую вводят в прямую кишку. Суппозиторий сделан из вещества, которое может стимулировать прямую кишку к сокращению и изгнанию стула или может размягчать стул, втягивая в кишечник лишнюю воду из организма. Популярные свечи-стимуляторы включают Dulcolax или Fleet Bisacodyl. Популярные суппозитории для размягчения стула с глицерином выпускаются компаниями Fleet или Pedia-Lax. Ежедневные суппозитории в течение нескольких дней могут быть необходимы для полной эвакуации толстой кишки.
- Дайте сильные слабительные: Действие большинства слабительных средств заключается в увеличении количества воды в толстой кишке. Некоторые слабительные заставляют нижнюю часть кишечника выделять воду, а другие уменьшают количество воды, всасываемой в нижней части кишечника. В любом случае конечным результатом является гораздо больше воды в нижних отделах кишечника при использовании слабительных средств, чем при их отсутствии.
 Это большое количество воды размягчает сформировавшийся или твердый стул в кишечнике и вызывает диарею. Слабительные средства, используемые для этой цели, включают цитрат магния, продукты Miralax, GoLYTELY и COLYTE. Для полной эвакуации толстой кишки может потребоваться лечение в течение нескольких дней.
Это большое количество воды размягчает сформировавшийся или твердый стул в кишечнике и вызывает диарею. Слабительные средства, используемые для этой цели, включают цитрат магния, продукты Miralax, GoLYTELY и COLYTE. Для полной эвакуации толстой кишки может потребоваться лечение в течение нескольких дней.
Установление регулярной мягкой и безболезненной дефекации в основном связано с переучиванием ребенка отказаться от привычки задерживать стул. Это достигается ежедневным приемом слабительных для обеспечения мягкости стула. Слабительное следует давать в дозах, достаточных для того, чтобы вызвать одно или два мягких стула каждый день. Мягкий стул будет выходить легко и безболезненно, побуждая ребенка к регулярному опорожнению кишечника, а не к задержке стула. Список часто используемых слабительных средств см. в разделе «Лекарства». Помните, что задержка фекалий и загрязнение идут рука об руку. Таким образом, пока ребенок задерживает стул в прямой кишке, загрязнение будет сохраняться.
Последним этапом работы с ребенком является привитие ему регулярного стула. Этот шаг так же важен, как и первые два, и его нельзя отбрасывать только потому, что после предыдущих шагов степень загрязнения уменьшилась.
- Установите регулярное время посещения туалета: Ребенок должен сидеть в туалете в течение 5-10 минут после завтрака и снова после ужина КАЖДЫЙ ДЕНЬ. Некоторым семьям для этого необходимо изменить свой распорядок дня, но это очень важный шаг, особенно для детей школьного возраста. Сидение в туалете сразу после еды использует «гастроколический рефлекс» — сокращения кишечника, которые естественным образом возникают после еды.
- Поведенческие техники: Предлагайте соответствующее возрасту положительное подкрепление для выработки привычки регулярно пользоваться туалетом. Для маленьких детей может быть полезна таблица со звездами или наклейками. Для детей старшего возраста могут быть полезны привилегии заработка, такие как дополнительное время у телевизора или видеоигры.

- Обучение: Дети могут реагировать на обучение правильному использованию мышц и другим физическим реакциям во время дефекации. Это помогает им научиться распознавать позывы к дефекации и эффективно испражняться.
- Биологическая обратная связь: Этот метод успешно использовался для обучения некоторых детей тому, как лучше всего использовать мышцы живота, таза и анального сфинктера, которые они так часто используют для удержания стула.
Продолжительность лечения энкопреза варьируется от ребенка к ребенку. Лечение следует продолжать до тех пор, пока у ребенка не разовьется регулярное и надежное опорожнение кишечника и он не избавится от привычки сдерживать стул. Обычно на это уходит не менее нескольких месяцев. Как правило, у детей младшего возраста это занимает больше времени, чем у детей старшего возраста.
Многие родители не хотят давать своим детям слабительные, потому что они слышали, что слабительные вредны, вызывают более серьезные заболевания (например, рак толстой кишки) или способствуют зависимости. Нет убедительных доказательств того, что что-то из этого правда. Слабительные не перестают действовать, если их применять каждый день в течение длительного времени.
Нет убедительных доказательств того, что что-то из этого правда. Слабительные не перестают действовать, если их применять каждый день в течение длительного времени.
Большинство случаев энкопреза поддаются описанной выше схеме лечения. Если загрязнение не проходит, лечащий врач вашего ребенка может направить вас к специалисту по расстройствам пищеварения и кишечника (детскому гастроэнтерологу), поведенческому психологу или к обоим специалистам.
Лекарства от энкопреза
Клизмы: Использование клизм при энкопрезе описано выше. Эффективность любого конкретного препарата для клизмы, вероятно, больше зависит от объема (размера) клизмы, чем от ее химического состава. Фосфато-натриевая клизма (Флит-клизма), вероятно, является наиболее широко используемым типом.
Примечание. Некоторые специалисты по желудочно-кишечному тракту не одобряют использование клизм и суппозиториев или любых анальных вмешательств, поскольку у ребенка страх и боль ассоциируются с анальной областью.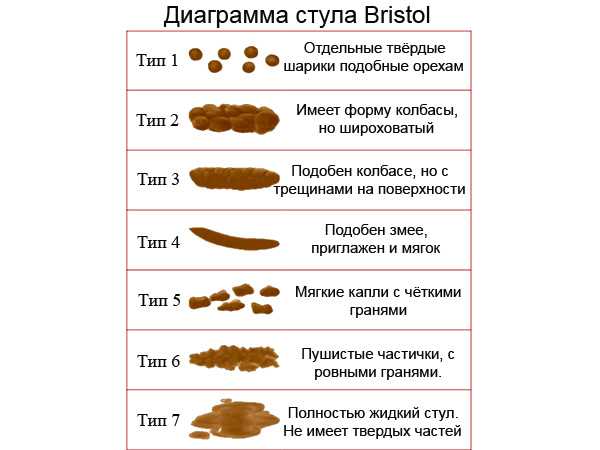 Ребенок может сопротивляться или чувствовать дополнительную травму при выполнении таких манипуляций. В конце концов, весь пораженный стул можно растворить или удалить с помощью лекарств, принимаемых внутрь.
Ребенок может сопротивляться или чувствовать дополнительную травму при выполнении таких манипуляций. В конце концов, весь пораженный стул можно растворить или удалить с помощью лекарств, принимаемых внутрь.
Осмотические слабительные: Эти слабительные средства содержат агенты, которые плохо всасываются слизистой оболочкой кишечника. Это приводит к большому количеству лишней воды в кишечнике, что смягчает стул. Поскольку все осмотические слабительные действуют за счет увеличения количества воды в толстой кишке, важно, чтобы ваш ребенок пил много жидкости во время приема любого из этих слабительных. Как и любые лекарства, их следует давать только в соответствии с рекомендациями лечащего врача вашего ребенка. Если кажется, что слабительное не действует, не увеличивайте дозу, не посоветовавшись с лечащим врачом вашего ребенка. В редких случаях эти продукты взаимодействуют с другими лекарствами, которые принимает ваш ребенок.
- Гидроксид магния (Philip’s Milk of Magnesia, Pedia-Lax) — Помимо задержки жидкости в кишечнике, это слабительное способствует высвобождению гормона, стимулирующего движение стула по кишечнику.
 Некоторые дети испытывают спазмы в животе. Это слабительное не имеет запаха, но имеет густую мелоподобную текстуру, которая может быть более приемлемой при смешивании с жидкостью, такой как молоко или шоколадное молоко. Его следует избегать детям с проблемами почек.
Некоторые дети испытывают спазмы в животе. Это слабительное не имеет запаха, но имеет густую мелоподобную текстуру, которая может быть более приемлемой при смешивании с жидкостью, такой как молоко или шоколадное молоко. Его следует избегать детям с проблемами почек. - Лактулоза (Constulose, Enulose, Generlac, Kristalose) — Это слабительное обычно очень хорошо переносится и имеет сладкий вкус. В обычных дозах может вызывать газы и спазмы в животе.
- Полиэтиленгликоль порошок (Миралакс) — Может представлять меньший риск обезвоживания или дисбаланса электролитов, чем другие осмотические слабительные. Порошок смешивают с 8 унциями воды, сока, содовой, кофе или чая. Обычная доза составляет 17 граммов порошка в день (засыпать до мерной отметки в крышке флакона). Это слабительное не имеет вкуса и запаха, и обычно его довольно легко принимать. Это может занять немного больше времени, чем другие продукты.
- Сорбитол — Этот неперевариваемый сахар имеет довольно сладкий вкус.
 Это часто вызывает газы и спазмы в животе.
Это часто вызывает газы и спазмы в животе. - Цитрат магния (несколько непатентованных версий или Mag Citrate) — Действует по тому же механизму, что и гидроксид магния, и его не следует использовать при подозрении на заболевание почек. Продукт прозрачный (не известковый, как гидроксид магния) и может быть охлажден для улучшения вкусовых качеств.
- Сбалансированные растворы электролитов полиэтиленгликоля (COLYTE, GoLYTELY) — Эти сбалансированные растворы электролитов основаны на тех же ингредиентах, что и Miralax, но используются для полной очистки толстой кишки при подготовке к колоноскопии или абдоминальной хирургии. Они требуют выпивания большого количества жидкости, что может быть более приемлемым при охлаждении. Это слабительное может быть связано с тошнотой, вздутием живота, спазмами в животе и рвотой.
Смягчающие слабительные: Эти продукты уменьшают всасывание воды из толстой кишки и, таким образом, смягчают стул, облегчая его прохождение.
- Минеральное масло, милкинол — Это слабительное почти безвкусно и имеет маслянистую консистенцию. Он может быть более вкусным, если его охладить или смешать с жидкостью, такой как апельсиновый сок. Это может вызвать просачивание апельсинового масла из заднего прохода, что может вызвать зуд и испачкать нижнее белье. Это слабительное, как правило, не следует давать с пищей.
Стимулирующие слабительные: Эти средства оказывают прямое действие на слизистую оболочку стенки кишечника. Они увеличивают секрецию воды и солей в толстой кишке и раздражают слизистую оболочку кишечника, вызывая сокращения.
- Сеннозиды (Ex-Lax, Fletcher’s Castoria, Senokot) — Это слабительное, полученное из растения, стимулирует секрецию солей и воды в толстой кишке и способствует движению стула по толстой кишке. Применяется редко и под тщательным наблюдением у детей. Это может вызвать спазмы в животе при более высоких дозах.

- Бисакодил (Dulcolax или Fleet Bisacodyl) — Это бесцветное и не имеющее запаха соединение усиливает мышечные сокращения в толстой кишке и стимулирует секрецию солей и воды. Его можно давать внутрь или в виде суппозиториев, и в более высоких дозах он может вызывать спазмы в животе. Он также используется редко и под тщательным наблюдением у детей.
- Диоктилсульфосукцинат натрия (Colace, средство для смягчения стула Dulcoease, Fleet Sof-Lax) — Это моющее средство, которое имитирует секрецию соли и воды в толстой кишке и способствует движению стула по толстой кишке. Это может вызвать спазмы в животе при более высоких дозах.
Другие средства для лечения энкопреза
При энкопрезе добавки с клетчаткой и некоторые продукты, такие как фруктовые соки и чернослив, могут оказывать слабительное действие. Эти продукты и соки действуют как осмотические слабительные. Все они содержат различные сахара, которые плохо всасываются слизистой оболочкой кишечника, что увеличивает количество воды в толстой кишке. В достаточно больших дозах все эти продукты и соки являются очень эффективными слабительными средствами. Для контроля веса и предотвращения запоров всем детям следует давать овощи и фрукты. Тем не менее, большинство детей не хотят принимать достаточное количество этих продуктов каждый день в течение многих месяцев, чтобы служить основным средством лечения энкопреза. Эти продукты и соки, употребляемые в достаточно больших количествах, чтобы обеспечить два мягких стула в день, могут вызвать вздутие живота и газы.
В достаточно больших дозах все эти продукты и соки являются очень эффективными слабительными средствами. Для контроля веса и предотвращения запоров всем детям следует давать овощи и фрукты. Тем не менее, большинство детей не хотят принимать достаточное количество этих продуктов каждый день в течение многих месяцев, чтобы служить основным средством лечения энкопреза. Эти продукты и соки, употребляемые в достаточно больших количествах, чтобы обеспечить два мягких стула в день, могут вызвать вздутие живота и газы.
Обильное питье помогает поддерживать мягкость стула и, в первую очередь, может помочь предотвратить запор.
Дети с энкопрезом редко нуждаются в хирургическом вмешательстве. Однако хирургическое вмешательство может быть использовано в чрезвычайно хронических случаях, которые не реагируют на лечение.
Последующее наблюдение при энкопрезе
Объем последующего наблюдения, необходимого при энкопрезе, зависит от ситуации. Лечащий врач вашего ребенка, вероятно, захочет увидеть его хотя бы один раз после того, как лечение уже идет полным ходом, чтобы убедиться, что лечение работает, или изменить лечение, если это необходимо.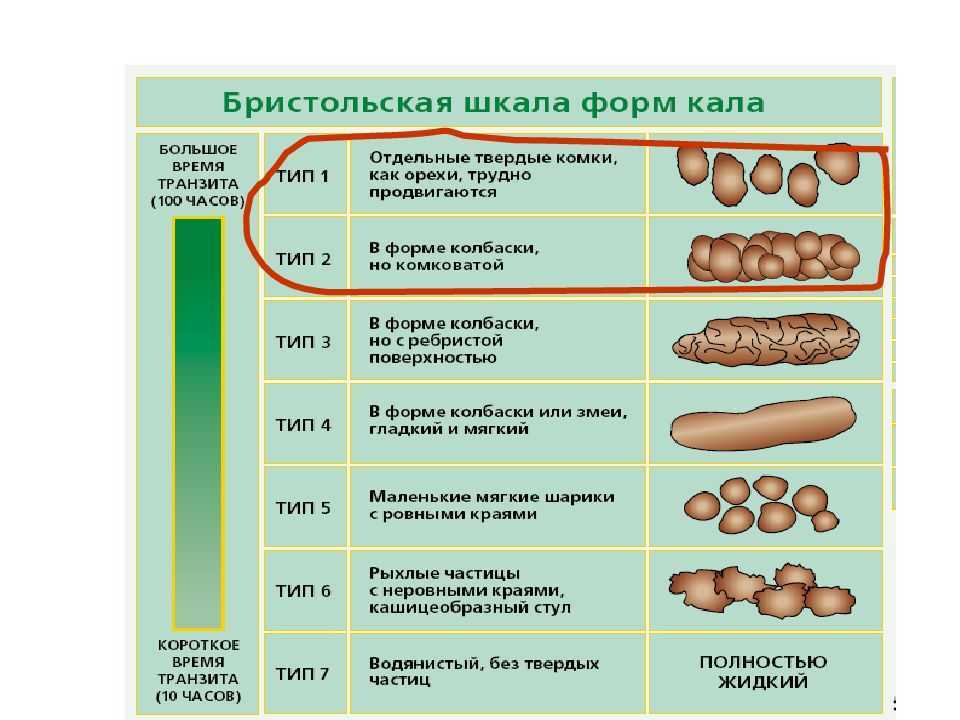
Профилактика энкопреза
Лучший способ предотвратить энкопрез — это, прежде всего, предотвращение запоров. Обеспечьте ребенку разнообразную диету с большим количеством фруктов и овощей, цельнозернового хлеба и каш. Ребенок должен часто пить воду и другие жидкости и быть физически активным каждый день. Наконец, убедитесь, что у ребенка есть регулярное время каждый день, когда он сидит на унитазе. Лучшее время для этого – после еды.
Outlook для Encopresis
Как правило, прогноз энкопреза у детей, проходящих курс лечения, описанный здесь, отличный. Многие дети, не проходящие лечение, по мере взросления способны решить проблему самостоятельно, но на это могут уйти многие годы. Проблема может сохраниться во взрослом возрасте.
Запоры – Болезни и состояния
Лечение запоров зависит от причины, продолжительности заболевания и тяжести симптомов.
Во многих случаях симптомы можно облегчить, изменив питание и образ жизни.
Различные методы лечения запоров описаны ниже.
Рекомендации по образу жизни
Изменение диеты и образа жизни часто рекомендуется в качестве первого лечения запоров. Во многих случаях это улучшит состояние без необходимости приема лекарств.
Ниже перечислены некоторые самостоятельные методы лечения запоров:
- Увеличьте ежедневное потребление клетчатки. Вы должны съедать не менее 18-30 г клетчатки в день. Продукты с высоким содержанием клетчатки включают большое количество свежих фруктов, овощей и злаков.
- Добавьте в свой рацион наполнители, такие как пшеничные отруби. Это поможет сделать ваш стул более мягким и легким.
- Избегайте обезвоживания, пейте много воды.
- Делайте физические упражнения чаще – например, совершайте ежедневные прогулки или бег.
- Если запор вызывает боль или дискомфорт, вы можете принять обезболивающее, например парацетамол. Всегда внимательно следуйте инструкциям по дозировке.
 Детям до 16 лет нельзя принимать аспирин.
Детям до 16 лет нельзя принимать аспирин. - Соблюдайте распорядок (место и время суток), когда вы можете проводить время в туалете. Реагируйте на естественную работу вашего кишечника: когда вы почувствуете позыв, не откладывайте.
- Попробуйте ставить ноги на низкую табуретку, когда идете в туалет, чтобы колени были выше бедер; это может облегчить испражнения.
- Если лекарство, которое вы принимаете, может вызывать запор, ваш лечащий врач может назначить альтернативу.
Прочтите о предотвращении запоров, чтобы узнать больше о способах изменить свой рацион и образ жизни.
Ваш фармацевт может порекомендовать пероральное слабительное, если диета и изменение образа жизни не помогают.
Слабительные
Слабительные – это лекарство, помогающее дефекации. Существует несколько различных типов слабительных, и каждый из них по-разному влияет на вашу пищеварительную систему.
Объемообразующие слабительные
Ваш фармацевт обычно назначает вам объемообразующие слабительные. Они работают, помогая вашему стулу удерживать жидкость. Это означает, что они с меньшей вероятностью высыхают, что может привести к закупорке фекалиями. Объемообразующие слабительные также делают ваш стул более мягким, что означает, что он должен легче проходить.
Они работают, помогая вашему стулу удерживать жидкость. Это означает, что они с меньшей вероятностью высыхают, что может привести к закупорке фекалиями. Объемообразующие слабительные также делают ваш стул более мягким, что означает, что он должен легче проходить.
Обычно назначаемые объемообразующие слабительные средства включают шелуху испагулы, метилцеллюлозу и стеркулию. При приеме этого типа слабительного необходимо пить много жидкости и не принимать ее перед сном. Обычно проходит от 2 до 3 дней, прежде чем вы почувствуете эффект слабительного, увеличивающего объем.
Осмотические слабительные
Если стул остается твердым после приема объемообразующего слабительного, фармацевт может вместо него выписать осмотическое слабительное. Осмотические слабительные увеличивают количество жидкости в кишечнике. Это размягчает стул и стимулирует ваше тело к его прохождению.
Обычно назначаемые осмотические слабительные включают лактулозу и макрогол. Как и в случае с объемообразующими слабительными, убедитесь, что вы пьете достаточно жидкости. Обычно проходит от 2 до 3 дней, прежде чем вы почувствуете эффект от слабительного.
Обычно проходит от 2 до 3 дней, прежде чем вы почувствуете эффект от слабительного.
Стимулирующие слабительные
Если ваш стул мягкий, но вы все еще испытываете затруднения при его прохождении, ваш фармацевт может порекомендовать стимулирующее слабительное. Этот тип слабительного стимулирует мышцы, выстилающие пищеварительный тракт, помогая им продвигать стул и продукты жизнедеятельности по толстой кишке к анусу.
Наиболее часто назначаемыми стимулирующими слабительными являются сенна, бисакодил и пикосульфат натрия. Эти слабительные обычно используются только кратковременно, и они начинают действовать в течение 6-12 часов.
В зависимости от ваших индивидуальных предпочтений и того, насколько быстро вам нужно облегчение, ваш фармацевт может решить комбинировать различные слабительные средства.
Как долго мне нужно будет принимать слабительные?
Если у вас был запор в течение короткого времени, ваш фармацевт обычно советует вам прекратить прием слабительного после того, как ваш стул станет мягким и легко выйдет.
Однако, если ваш запор вызван основным заболеванием или лекарством, которое вы принимаете, ваш лечащий врач может посоветовать вам принимать слабительные в течение гораздо более длительного времени, возможно, в течение многих месяцев или даже лет.
Если вы какое-то время принимали слабительные средства, возможно, вам придется постепенно снижать дозу, а не сразу прекращать их прием. Если вам прописали комбинацию слабительных средств, вам, как правило, придется уменьшать дозировку каждого слабительного по одному, прежде чем вы сможете прекратить их прием. Это может занять несколько месяцев.
Ваш лечащий врач сообщит вам, когда лучше всего прекратить прием слабительных средств длительного действия.
Лечение фекальной закупорки
Фекальная закупорка возникает, когда стул становится твердым и сухим и собирается в прямой кишке. Это блокирует прямую кишку, затрудняя прохождение стула.
Иногда в результате закупорки может возникнуть диарея переполнения (когда жидкий стул просачивается вокруг непроходимости). У вас могут возникнуть трудности с контролем этого.
У вас могут возникнуть трудности с контролем этого.
Если у вас фекальная закупорка, сначала вам назначат высокую дозу осмотического слабительного макрогола. Через несколько дней использования макрогола вам, возможно, также придется начать принимать стимулирующее слабительное.
Если вы не реагируете на эти слабительные и/или если у вас диарея переполнения, вам может понадобиться одно из лекарств, описанных ниже.
- Суппозиторий – этот тип лекарства вводится в задний проход. Суппозиторий постепенно растворяется при температуре тела и затем всасывается в кровоток. Бисакодил является примером лекарства, которое можно давать в форме суппозиториев.
- Мини-клизма – когда лекарство в жидкой форме вводится через задний проход в толстую кишку. Таким образом можно вводить докузат и цитрат натрия.
Беременность или кормление грудью
Если вы беременны, существуют безопасные способы лечения запоров без вреда для вас или вашего ребенка. Ваш фармацевт сначала посоветует вам изменить свой рацион, увеличив потребление клетчатки и жидкости. Вам также порекомендуют легкие упражнения.
Ваш фармацевт сначала посоветует вам изменить свой рацион, увеличив потребление клетчатки и жидкости. Вам также порекомендуют легкие упражнения.
Если изменения в питании и образе жизни не приносят результата, вам могут прописать слабительное, чтобы облегчить дефекацию.
Многие слабительные безопасны для использования беременными женщинами, поскольку большинство из них не всасываются пищеварительной системой. Это означает, что ваш ребенок не почувствует действия слабительного.
Слабительные средства, безопасные для использования во время беременности, включают осмотические слабительные лактулозу и макрогол. Если они не работают, ваш фармацевт может порекомендовать вам принять небольшую дозу бисакодила или сенны (стимулирующие слабительные).
Однако сенна может не подходить для беременных в третьем триместре, поскольку она частично усваивается пищеварительной системой.
Узнайте больше о запорах и других распространенных проблемах беременности.
Младенцы, которых не отлучали от груди
Если у вашего ребенка запор, но он еще не начал есть твердую пищу, первое, что можно сделать, это давать ему больше воды между обычными кормлениями. Если вы используете молочную смесь, приготовьте смесь в соответствии с указаниями производителя и не разбавляйте смесь.
Если вы используете молочную смесь, приготовьте смесь в соответствии с указаниями производителя и не разбавляйте смесь.
Вы можете попробовать осторожно двигать ножками ребенка, как на велосипеде, или осторожно массировать его животик, чтобы стимулировать его кишечник.
Младенцы, которые едят твердую пищу
Если ваш ребенок ест твердую пищу, давайте ему много воды или разбавленного фруктового сока. Постарайтесь убедить их есть фрукты, которые можно сделать пюреобразными или нарезанными, в зависимости от их способности жевать. Лучшие фрукты для младенцев, чтобы лечить запоры:
- яблоки
- абрикосы
- виноград
- персики
- груши
- сливы
- чернослив
- малина
- клубника
Никогда не заставляйте ребенка есть пищу, если он этого не хочет. Если вы это сделаете, это может превратить время приема пищи в битву, и ваш ребенок может начать думать о еде как о негативном и стрессовом опыте.
Если у вашего ребенка по-прежнему возникают запоры после изменения диеты, возможно, ему придется прописать слабительное. Объемообразующие слабительные не подходят для младенцев, поэтому им обычно назначают осмотическое слабительное. Однако, если это не сработает, им могут прописать стимулирующее слабительное.
Дети
Детям часто рекомендуют слабительные вместе с изменением диеты. Сначала обычно пробуют осмотические слабительные, а затем, при необходимости, стимулирующие слабительные.
Дети старшего возраста должны есть не только фрукты, но и здоровую, сбалансированную диету, которая также содержит овощи и цельнозерновые продукты, такие как хлеб из непросеянной муки и макаронные изделия.
Постарайтесь свести к минимуму стресс или конфликты, связанные с приемом пищи или посещением туалета. Важно быть позитивным и ободряющим, когда дело доходит до установления туалетного режима. Дайте ребенку по крайней мере 10 минут в туалете, чтобы убедиться, что он испражняется как можно чаще.


