Содержание
Диета у ребенка после отравления: правильное меню
Одним из наиболее частых заболеваний у детей является отравление. Для того чтобы малыш смог быстрее восстановиться, ему нужно подобрать правильный режим питания. Соблюдение диеты позволит организму вернуться к правильной и полноценной работе постепенно, без лишней нагрузки на органы пищеварения. После того как основные симптомы заболевания остались позади, нужно подумать о составлении правильного меню. При этом стоит учесть особенность перенесенного отравления, его причину и последствия.
Что такое отравление?
Пищевое отравление представляет собой заболевание, вызванное попаданием в организм микроорганизмом или токсинов.
В зависимости от причины возникновения, отравления подразделяются на несколько видов:
- Микробное – связано с попаданием в организм микробов, таких как энтерококки, стрептококки, стафилококки, грибы и другие.
- Немикробное – связано с растениями и морепродуктами.
- Химическое – причиной является попадание в организм химических соединений (нитратов, пестицидов).

Симптомы отравлений
Основными симптомами отравления могут стать: диарея, рвота, тошнота, вялость, повышение температуры тела, головокружение, боли в животе. В серьезных случаях возможна потеря сознания и появление судорог.
Важным этапом на пути к полноценному восстановлению детского организма является правильное питание. Диета у ребенка после отравления должна быть составлена с учетом особенностей его заболевания. Ведь правильный подход поможет восполнить дефицит питательных веществ и витаминов, утраченных во время болезни.
Мнение доктора Комаровского
Для того чтобы нейтрализовать токсины, которые стали причиной заболевания, необходимо особое питание (диета) после отравления у детей. Комаровский в такой ситуации рекомендует воздержаться от еды в течение первых суток. Это делается для того, чтобы скорее вывести яды из организма. В это время ребенку необходимо обильное питье. Оно будет способствовать вымыванию токсинов.
Режим питья
Одним из наиболее частых последствий отравления является обезвоживание организма. Причиной его развития становится частая рвота, понос или высокая температура тела. Обезвоживание может стать причиной сгущения крови, интоксикации или нарушения водно-солевого баланса организма. Для того чтобы восстановить водный баланс, нужно наладить питьевой режим ребенка.
Причиной его развития становится частая рвота, понос или высокая температура тела. Обезвоживание может стать причиной сгущения крови, интоксикации или нарушения водно-солевого баланса организма. Для того чтобы восстановить водный баланс, нужно наладить питьевой режим ребенка.
Для восстановления сил, помимо свежей питьевой воды и горячего чая, диета у ребенка после отравления должна включать водно-солевые настои. Готовятся они из порошка, который можно приобрести в любой аптечной сети.
Питание ребенка в период заболевания
Питание при отравлении у детей в острый период должно быть облегченным. Не стоит дополнительно нагружать организм. Ему сейчас нужны силы на борьбу с инфекцией. Отдавайте предпочтение жидким, полужидким или протертым блюдам. Хорошо готовить на пару или отваривать продукты, после чего протирать их или перемалывать блендером. Прекрасно подойдут в период болезни баночки детского питания.
Обратите внимание на состояние ребенка и его аппетит. Кормить больного рекомендуется часто, но небольшими порциями. Если вы видите, что аппетит у ребенка отсутствует, то не настаивайте. Возможно, ему еще тяжело. В противном случае обильное питание может стать причиной ухудшения самочувствия, привести к тошноте и даже рвоте.
Кормить больного рекомендуется часто, но небольшими порциями. Если вы видите, что аппетит у ребенка отсутствует, то не настаивайте. Возможно, ему еще тяжело. В противном случае обильное питание может стать причиной ухудшения самочувствия, привести к тошноте и даже рвоте.
Не стоит потакать капризам и прихотям малыша, даже если очень хочется. Исключите из питания тяжелую пищу. Колбасы, чипсы, конфеты оставьте на здоровый период. Их употребление может стать причиной воспаления поджелудочной железы, чревато развитием холецистита или других заболеваний, оно усугубит течение основного заболевания.
Для того чтобы питание шло на пользу, нужно сбалансировать его. В нем должно быть необходимое количество жиров, белков и углеводов.
Особое внимание уделите белку. Нельзя полностью исключать его из питания. Он должен обязательно присутствовать, причем животного происхождения. Хорошо употреблять в пищу кисломолочные продукты и творог. Они богаты белком, который легче усваивается.
Диета у ребенка после отравления должна содержать пониженное количество жиров. Лучше снизить норму потребления на 10-20 процентов. Причиной тому является нарушение процесса выработки и расщепления ферментов. Непереваренные и не переработанные, они приводят к нарушению кислотно-щелочной среды организма. Она становится более кислой, что только ухудшает самочувствие малыша.
Лучше снизить норму потребления на 10-20 процентов. Причиной тому является нарушение процесса выработки и расщепления ферментов. Непереваренные и не переработанные, они приводят к нарушению кислотно-щелочной среды организма. Она становится более кислой, что только ухудшает самочувствие малыша.
Не стоит включать в меню большое количество углеводов. Это чревато усилением брожения в еще неокрепшем кишечнике. Отдайте предпочтение таким углеводным продуктам, как каши. Готовить их стоит на воде, чтобы не утяжелять нагрузку на организм.
После того как острый период постепенно будет заканчиваться, рацион нужно расширять. Делать это нужно плавно, добавляя те или иные продукты питания в небольших количествах. Это поможет снизить нагрузку на пищеварительную систему.
Питание при болях в животе
Рацион ребенка нужно составлять, ориентируясь и учитывая симптомы заболевания. Так, если основной удар лег на желудок, то болезнь проявит себя болями в животе. В такой ситуации подойдет диета, которую назначают при гастрите.
- В первую очередь позаботьтесь о том, чтобы малыш получал достаточное количество жидкости.
- Питание должно быть дробным. В первый день болезни уменьшите рацион почти наполовину. Далее постепенно увеличивайте порции. Примерно к 4 дню количество пищи должно стать обычным.
Если ребенку еще нет и года, то его питание должно состоять из грудного молока или смеси. При этом не стоит ограничивать его, кормите по каждому требованию. После достижения малышом полугода можно постепенно вводить молочные каши (в соотношении 1 к 1). Лишь спустя 2 дня можно добавить молочные продукты (творог). После этого можно вводить овощные пюре и фруктовые соки в небольших количествах.
Диета для ребенка (2 года) после отравления будет богаче, если он уже питается пищей с общего стола. Параллельно с молочными кашами можно включать овощные пюре, супы, а также мясные блюда.
Диета после отравления у детей 6 лет и старше основывается на тех же принципах. Не забывайте включать в рацион молочные продукты. Они помогут нормализовать работу желудочно-кишечного тракта. Меню расширяется постепенно, в зависимости от возраста ребенка.
Они помогут нормализовать работу желудочно-кишечного тракта. Меню расширяется постепенно, в зависимости от возраста ребенка.
Питание при энтерите
Если в результате отравления у ребенка развивается понос, то основной удар пришелся на желудочно-кишечный тракт. Это значит, что вам нужно уменьшить нагрузку на кишечник с помощью питания.
- Нормализуйте режим питья. Ребенок теряет много жидкости, которую необходимо восполнять для скорейшего выздоровления.
- Осторожнее с молоком. Чистое молоко – достаточно тяжелый продукт для ослабленного организма. При приготовлении каш разбавляйте его водой в соотношении 1 к 1 или предпочтите первые дни кашу на воде. Чистое молоко лучше временно вовсе исключить из рациона. Отдайте предпочтение кисломолочным продуктам. Однако здесь тоже есть свои нюансы. Так, кефир может вызвать послабление стула.
- Исключите из меню овощи и фрукты, богатые клетчаткой. Из-за слабости кишечника их употребление может стать причиной повышенного газообразования.
 По этой же причине временно придется отказаться от таких продуктов, как: квашеная капуста, свекла, редис, цитрусовые, бобовые, огурцы, виноград, сливы, черный хлеб, а также зелень.
По этой же причине временно придется отказаться от таких продуктов, как: квашеная капуста, свекла, редис, цитрусовые, бобовые, огурцы, виноград, сливы, черный хлеб, а также зелень. - Осторожнее с жирами. Животные жиры лучше исключить временно из рациона. Их придется заменить на растительные, но их количество тоже должно быть значительно ниже нормы.
- Пища при эритрите должна быть обязательно теплой, мягкой и не содержащей большого количества приправ.
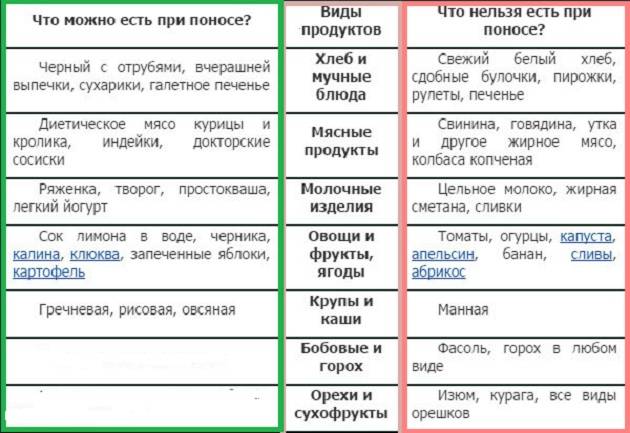
Диета ребенку после отравления: меню и рекомендации
Основными блюдами в питании детей после отравления должны стать:
- Каши на воде или разведенном молоке слизистой консистенции. Нежирные куриные или овощные бульоны, в которые можно добавить лапшу или рис. Если ребенок чувствует себя плохо, то предложите ему суп-пюре (просто измельчив блюдо блендером).
- Из круп лучше предпочесть рис или гречку. В случае ротавирусной инфекции молоко в каши добавлять нельзя. Готовьте их на воде.
- Из овощей и фруктов в период болезни можно: вареную морковь, брокколи, цветную капусту, бананы, яблоки в запеченном виде.

- На 3 день можно ввести в рацион кисломолочные продукты. Начните с творога, кефира или несладкого йогурта.
- Осторожнее с углеводами. Их обилие может привести к обострению симптомов. По этой причине картофельное пюре лучше начать пробовать не ранее 3-4 дня.
- Полезным будет включение в меню рыбы. Предпочтите морскую, нежирную рыбу. Лучше ее отварить, приготовить на пару или запечь в духовке.
Диета у ребенка после отравления должна полностью исключать такую пищу:
- В случае получения ротавирусной инфекции придется отказаться от молочных продуктов. Их употребление может привести к обострению симптомов болезни.
- Копченое, жирное и острое должно быть полностью исключено, в том числе и на период восстановления.
- Откажитесь от мучного и сладкого. Эти продукты могут привести к повышенному газообразованию, что плохо скажется на самочувствии малыша. Ребенок после отравления может стать капризным, но не стоит поддаваться на его уговоры.

- Как минимум на неделю придется отказаться от зелени. Обилие клетчатки станет тяжелой нагрузкой для неокрепшего организма.
Рассмотрим, что кушать ребенку при отравлении: примерное меню может выглядеть следующим образом.
Завтрак: кисель или компот из сухофруктов, каша манная на воде
Обед: постный куриный бульон с вермишелью.
Полдник: кисель.
Ужин: овощное пюре и тефтелька из мяса индейки.
Восстановительный период
Восстановление организма ребенка после отравления может занять различные промежутки времени. Как правило, от недели до трех. Все это время нужно соблюдать диету. Пища должна быть легкой и не вызывать неприятных симптомов. Основными принципами питания в восстановительный период должны стать:
- Обильное питье.
- Приготовление на пару или путем варки.
- Еда должна быть теплой.
- Исключите продукты, раздражающие желудочно-кишечный тракт.
Вывод
Таким образом, зная основные принципы питания ребенка во время болезни, каждая мама сможет помочь ему восстановить силы как можно скорее.
Отравление свинцом
Отравление свинцом
- Вопросы здравоохранения »
- A
- Б
- В
- Г
- Д
- Е
- Ё
- Ж
- З
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Ъ
- Ы
- Ь
- Э
- Ю
- Я
- Популярные темы
- Загрязнение воздуха
- Коронавирусная болезнь (COVID-19)
- Гепатит
- Данные и статистика »
- Информационный бюллетень
- Факты наглядно
- Публикации
- Найти страну »
- А
- Б
- В
- Г
- Д
- Е
- Ё
- Ж
- З
- И
- Й
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Ъ
- Ы
- Ь
- Э
- Ю
- Я
- ВОЗ в странах »
- Репортажи
- Регионы »
- Африка
- Америка
- Юго-Восточная Азия
- Европа
- Восточное Средиземноморье
- Западная часть Тихого океана
- Центр СМИ
- Пресс-релизы
- Заявления
- Сообщения для медиа
- Комментарии
- Репортажи
- Онлайновые вопросы и ответы
- События
- Фоторепортажи
- Вопросы и ответы
- Последние сведения
- Чрезвычайные ситуации »
- Новости »
- Новости о вспышках болезней
- Данные ВОЗ »
- Приборные панели »
- Приборная панель мониторинга COVID-19
- Основные моменты »
- Информация о ВОЗ »
- Генеральный директор
- Информация о ВОЗ
- Деятельность ВОЗ
- Где работает ВОЗ
- Руководящие органы »
- Всемирная ассамблея здравоохранения
- Исполнительный комитет
- Главная страница/
- Центр СМИ/
- Информационные бюллетени/
- Подробнее/
- Отравление свинцом
EPA/L.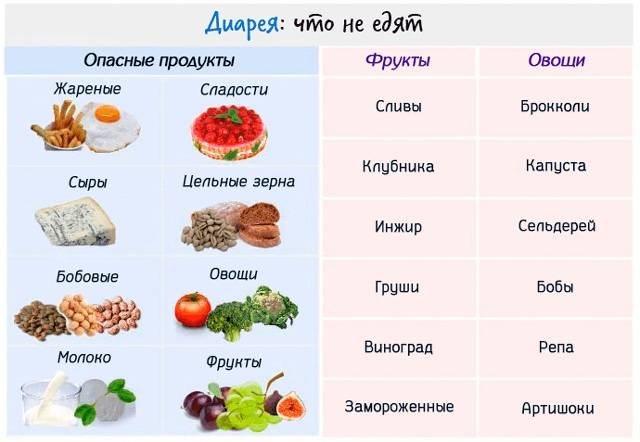 Koula
Koula
A man melts lead metallic wastes use in the production of cooking pots, at a recycling warehouse in Koumassi, Abidjan, Ivory Coast
©
Фото
Основные факты
- Свинец является отравляющим веществом, накопление которого влияет на целый ряд систем организма и особенно вредно для детей младшего возраста.
- В организме свинец попадает в мозг, печень, почки и кости. Со временем свинец накапливается в зубах и костях. Доза свинца, полученная организмом человека, как правило, оценивается путем определения содержания свинца в крови.
- Свинец, накопленный в костях, попадает в кровь во время беременности и становится источником воздействия на развивающийся плод.
- Не существует нормы поступления свинца в организм, при которой, согласно имеющимся данным, не возникает вредных последствий.
- Воздействие свинца можно предотвратить.
Общая информация
Свинец является природным токсичным металлом, который встречается в земной коре. Его широкое применение привело к масштабному загрязнению окружающей среды, попаданию свинца в организм человека и существенным проблемам общественного здравоохранения во многих районах мира.
Его широкое применение привело к масштабному загрязнению окружающей среды, попаданию свинца в организм человека и существенным проблемам общественного здравоохранения во многих районах мира.
Важными источниками загрязнения окружающей среды являются добыча, выплавка свинца, его использование в промышленном производстве, переработка вторсырья, а также применение свинца в составе широкого ассортимента продукции. Более трех четвертей глобального потребления свинца приходится на производство свинцово-кислых батарей для моторного транспорта. При этом свинец применяется также и во многих других изделиях, например в пигментах, красках, припое, витражах, посуде из свинцового хрусталя, боеприпасах, керамической глазури, ювелирных изделиях, игрушках, а также в некоторых косметических средствах (таких как кайал и синдур) и средствах народной медицины в Индии, Мексике, Вьетнаме и других странах. Свинец может содержаться в питьевой воде, поступающей по свинцовым трубам или трубам, соединенным свинцовым припоем. В настоящее время значительная часть свинца для нужд мирового хозяйства получается в результате переработки вторсырья.
В настоящее время значительная часть свинца для нужд мирового хозяйства получается в результате переработки вторсырья.
Дети младшего возраста особенно уязвимы к токсичному воздействию свинца, и их здоровье может подвергаться глубоким и необратимым негативным изменениям, в первую очередь влияющим на развитие мозга и нервной системы. Свинец также вызывает долгосрочные последствия у взрослых, включая повышенный риск высокого артериального давления и повреждения почек. Воздействие высоких концентраций свинца на беременных женщин может вызывать выкидыши, мертворождения, преждевременные роды и низкую массу тела новорожденных.
Источники и пути воздействия
Люди могут подвергаться воздействию свинца в процессе трудовой деятельности или при контактах с объектами окружающей среды. Оно главным образом обусловлено:
- вдыханием частиц свинца, образующихся при сжигании материалов с содержанием свинца, например в ходе выплавки руды, переработки вторсырья, снятия свинецсодержащей краски и использования этилированного авиационного бензина; и
- попадания в желудочно-кишечный тракт загрязненной свинцом пыли, воды (из труб со свинцом) и пищи (из контейнеров, изготовленных с использованием свинцовой глазури или свинцового припоя).

Особенно уязвимы к отравлению свинцом дети младшего возраста, поскольку по сравнению со взрослыми их организм абсорбирует в 4–5 раз больше свинца, попадающего в желудочно-кишечный тракт из того или иного источника. Из-за присущей детям любознательности и свойственного такому возрасту желанию тянуть руки в рот, дети кладут в рот и проглатывают свинецсодержащие или покрытые свинцом предметы, например загрязненную почву или пыль и отслаивающуюся свинцовую краску. Этот путь воздействия особенно опасен для детей, страдающим психологическим расстройством под названием пикацизм (постоянная и навязчивая тяга есть несъедобные вещи), которые могут отковыривать и съедать свинцовую краску со стен, дверных косяков и мебели. Воздействие загрязненной свинцом почвы и пыли в процессе переработки аккумуляторов и добычи полезных ископаемых явилось причиной массового отравления свинцом и многих случаев смерти среди детей младшего возраста в Нигерии, Сенегале и других странах.
При попадании свинца в организм он распределяется между такими органами, как мозг, почки, печень и кости. Свинец откладывается в зубах и костях, где он со временем накапливается. Отложенный в костной ткани свинец может возвращаться в кровь во время беременности, в результате чего его воздействию подвергается плод. Недоедающие дети больше подвержены влиянию свинца, поскольку их организм абсорбирует больше свинца в случае нехватки других питательных веществ, например кальция или железа. Наибольшему риску подвергаются дети самого раннего возраста (включая плод в период внутриутробного развития) и дети, живущие в неимущих семьях.
Свинец откладывается в зубах и костях, где он со временем накапливается. Отложенный в костной ткани свинец может возвращаться в кровь во время беременности, в результате чего его воздействию подвергается плод. Недоедающие дети больше подвержены влиянию свинца, поскольку их организм абсорбирует больше свинца в случае нехватки других питательных веществ, например кальция или железа. Наибольшему риску подвергаются дети самого раннего возраста (включая плод в период внутриутробного развития) и дети, живущие в неимущих семьях.
Последствия для здоровья детей
Воздействие свинца может иметь серьезные последствия для здоровья детей. При высоких уровнях воздействия свинец нарушает функционирование головного мозга и центральной нервной системы, вызывая кому, судороги и даже смерть. У детей, выживших после тяжелого отравления свинцом, могут наблюдаться задержки психического развития и поведенческие расстройства. При более низких уровнях воздействия, которые не вызывают каких-либо явных симптомов, свинец вызывает целый ряд поражений различных систем организма. В частности, свинец может влиять на развитие мозга детей и приводить к снижению коэффициента умственного развития (IQ), поведенческим изменениям, например сокращению продолжительности концентрации внимания и усилению антиобщественного поведения, а также к ухудшению усвоения знаний. Воздействие свинца вызывает также анемию, гипертензию, почечную недостаточность, иммунный токсикоз и токсическое поражение репродуктивных органов. Неврологические и поведенческие последствия воздействия свинца считаются необратимыми.
В частности, свинец может влиять на развитие мозга детей и приводить к снижению коэффициента умственного развития (IQ), поведенческим изменениям, например сокращению продолжительности концентрации внимания и усилению антиобщественного поведения, а также к ухудшению усвоения знаний. Воздействие свинца вызывает также анемию, гипертензию, почечную недостаточность, иммунный токсикоз и токсическое поражение репродуктивных органов. Неврологические и поведенческие последствия воздействия свинца считаются необратимыми.
«Безопасной» концентрации свинца в крови не существует; даже такое низкое содержание свинца в крови, как 3,5 мкг/дл, может вызывать у детей снижение интеллекта, поведенческие расстройства и трудности в обучении (1). По мере повышения концентрации свинца в крови возрастают спектр и тяжесть симптомов и последствий.
К счастью, прекращение производства и использования этилированного бензина в большинстве стран, равно как и другие ограничительные меры в отношении применения этого металла, привели к значительному снижению показателей концентрации свинца в крови на уровне популяции. По состоянию на июль 2021 г. этилированное топливо для легкового и грузового транспорта не продается ни в одной стране мира (2). Тем не менее необходимы дополнительные усилия для отказа от применения свинцовых красок: на сегодняшний день нормативно-правовые ограничения на использование свинцовых красок введены лишь в 45% стран (3).
По состоянию на июль 2021 г. этилированное топливо для легкового и грузового транспорта не продается ни в одной стране мира (2). Тем не менее необходимы дополнительные усилия для отказа от применения свинцовых красок: на сегодняшний день нормативно-правовые ограничения на использование свинцовых красок введены лишь в 45% стран (3).
Бремя болезней, обусловленных воздействием свинца
Согласно оценкам, приведенным в обновленном в 2021 г. документе Всемирной организации здравоохранения «Воздействие химических веществ на здоровье населения: известные и неизвестные факторы», в 2019 г. почти половина из 2 млн случаев смерти в результате установленного воздействия химических веществ была вызвана поступлением свинца в организм. Во всем мире долгосрочные последствия для здоровья, вызванные воздействием свинца, по оценкам, приводят к утрате 21,7 млн лет жизни вследствие инвалидности и смерти (годы жизни, скорректированные на инвалидность, DALY), вызывая 30% глобального бремени идиопатических интеллектуальных расстройств, 4,6% глобального бремени сердечно-сосудистых заболеваний и 3% бремени хронических заболеваний почек.
Деятельность ВОЗ
ВОЗ назвала свинец одним из 10 химических веществ, вызывающих основную обеспокоенность с точки зрения здоровья населения и требующих от государств-членов действий по защите трудящихся, детей и женщин детородного возраста. На своем веб-сайте ВОЗ опубликовала широкий ряд информационных материалов о свинце, включая информацию для директивных органов, технические руководства и материалы для проведения кампаний. ВОЗ разработала руководство по клиническому ведению лиц, подвергшихся воздействию свинца, и готовит и готовит руководящие принципы профилактики воздействия свинца, которые обеспечат сотрудников директивных органов, органы здравоохранения и медицинских работников научно обоснованными рекомендациями о мерах, которые они могут принять для защиты здоровья детей и взрослых от воздействия свинца.
Поскольку свинцовые краски по-прежнему являются источником воздействия во многих странах, ВОЗ вместе с Программой Организации Объединенных Наций по окружающей среде создала Глобальный альянс по отказу от применения свинца в красках. Кроме того, ВОЗ является партнером проекта, который финансируется Глобальным экологическим фондом и призван помочь как минимум 40 странам ввести в действие законодательные меры по ограничению использования содержащих свинец красок (3). Постепенный отказ от свинцовых красок к 2020 г. является одним из приоритетных действий правительств, включенных в Дорожную карту ВОЗ для повышения роли сектора здравоохранения в Стратегическом подходе к международному регулированию химических веществ нам пути достижения цели 2020 г. и на последующий период.
Кроме того, ВОЗ является партнером проекта, который финансируется Глобальным экологическим фондом и призван помочь как минимум 40 странам ввести в действие законодательные меры по ограничению использования содержащих свинец красок (3). Постепенный отказ от свинцовых красок к 2020 г. является одним из приоритетных действий правительств, включенных в Дорожную карту ВОЗ для повышения роли сектора здравоохранения в Стратегическом подходе к международному регулированию химических веществ нам пути достижения цели 2020 г. и на последующий период.
1) US CDC Advisory Committee on Childhood Lead Poisoning Prevention. CDC updates blood lead reference value to 3.5µg/dL. Atlanta: US Centres for Disease Control and Prevention; 2021 (https://www.cdc.gov/nceh/lead/news/cdc-updates-blood-lead-reference-value.html).
(2) End of leaded fuel use a “milestone for multilateralism” press release https://news.un.org/en/story/2021/08/1098792, 2021.
(3) SAICM GEF Project — Lead in Paint Component
Международная неделя по предотвращению отравления свинцом
Пищевое отравление (младенец/малыш)
Пищевое отравление – это болезнь, которая передается через пищу. Обычно это происходит через 1-24 часа после употребления испорченной пищи. Это часто вызвано токсинами бактерий в пище, которая не была должным образом приготовлена или охлаждена. Симптомы могут включать рвоту, диарею и лихорадку. Эти симптомы обычно длятся от 1 до 2 дней. Антибиотики обычно не нужны. Но их можно использовать при некоторых пищевых отравлениях, вызванных бактериями.
Обычно это происходит через 1-24 часа после употребления испорченной пищи. Это часто вызвано токсинами бактерий в пище, которая не была должным образом приготовлена или охлаждена. Симптомы могут включать рвоту, диарею и лихорадку. Эти симптомы обычно длятся от 1 до 2 дней. Антибиотики обычно не нужны. Но их можно использовать при некоторых пищевых отравлениях, вызванных бактериями.
Главная опасность этой болезни — обезвоживание. Это потеря слишком большого количества воды и минералов из организма. Когда это происходит, жидкости организма вашего ребенка должны быть заменены. Это можно сделать с раствор для пероральной регидратации. Раствор для пероральной регидратации можно приобрести в аптеках и большинстве продуктовых магазинов.
Уход на дому
Следуйте всем инструкциям лечащего врача вашего ребенка.
Если вы даете ребенку лекарства:
Не давайте лекарства от диареи, отпускаемые без рецепта, если только врач вашего ребенка не скажет вам об этом.
 Они могут сделать болезнь более длительной.
Они могут сделать болезнь более длительной.Вы можете использовать ацетаминофен или ибупрофен для контроля боли и лихорадки. Или вы можете использовать другое лекарство, как предписано.
Не давайте аспирин лицам моложе 18 лет, у которых высокая температура. Это может вызвать повреждение печени и опасное для жизни состояние, называемое синдромом Рея.
Для предотвращения распространения болезней:
Помните, что мытье рук с мылом и чистой проточной водой или использование дезинфицирующего средства на спиртовой основе — лучший способ предотвратить распространение инфекции.
Мойте руки до и после ухода за больным ребенком.
Очищайте унитаз или место для смены подгузников после каждого использования.
 Выбрасывайте грязные подгузники в герметичный контейнер.
Выбрасывайте грязные подгузники в герметичный контейнер.Не пускайте ребенка в детский сад до тех пор, пока его поставщик не разрешит.
Научите ребенка мыть руки после посещения туалета и перед едой. Это очень важно, если ваш ребенок находится в детском саду.
Мойте руки до и после приготовления пищи. Имейте в виду, что люди с диареей или рвотой не должны готовить еду для других.
Мойте руки и посуду после использования разделочных досок, столешниц и ножей, которые контактировали с сырыми продуктами.
Вымойте, а затем очистите фрукты и овощи.
Держите сырое мясо отдельно от приготовленных и готовых к употреблению продуктов.

При приготовлении пищи используйте пищевой термометр. Готовьте птицу при температуре не менее 165°F (74°C). Готовьте мясной фарш (говядина, телятина, свинина, баранина) при температуре не менее 160°F (71°C). Готовьте свежую говядину, телятину, баранину и свинину при температуре не менее 145°F (63°C).
Не давайте ребенку сырые или недоваренные яйца (пашот или солнечную сторону), птицу, мясо, непастеризованное молоко или соки.
Введение жидкости и кормление
Основной целью лечения рвоты или диареи является предотвращение обезвоживания. Этого можно добиться, часто давая ребенку небольшое количество жидкости.
Если ваш ребенок находится на грудном вскармливании:
При диарее: Продолжайте кормить грудью.
 Кормите ребенка чаще, чем обычно. Если диарея сильная, давайте раствор для пероральной регидратации между кормлениями. По мере уменьшения диареи прекратите давать раствор для пероральной регидратации и возобновите обычный график грудного вскармливания.
Кормите ребенка чаще, чем обычно. Если диарея сильная, давайте раствор для пероральной регидратации между кормлениями. По мере уменьшения диареи прекратите давать раствор для пероральной регидратации и возобновите обычный график грудного вскармливания.При рвоте: Через 2 часа после отсутствия рвоты возобновите грудное вскармливание. Проводите половину обычного времени кормления на каждую грудь каждые 1-2 часа. Если вашего ребенка снова вырвет, сократите время кормления до 5 минут только одной грудью каждые 30–60 минут. Переходите на другую грудь при каждом кормлении. Некоторое количество молока будет поглощено, даже если вашего ребенка вырвет. Когда рвота прекратится, возобновите обычное кормление грудью.
Если ваш ребенок находится на искусственном вскармливании:
Давайте небольшое количество жидкости за раз, особенно если у вашего ребенка рвота.
 Унция или 2 (от 30 до 60 мл) каждые 30 минут могут облегчить симптомы. Начните с 1 чайной ложки (5 мл) каждые 5 минут и постепенно увеличивайте дозу по мере переносимости.
Унция или 2 (от 30 до 60 мл) каждые 30 минут могут облегчить симптомы. Начните с 1 чайной ложки (5 мл) каждые 5 минут и постепенно увеличивайте дозу по мере переносимости.От диареи: Дать полноценную смесь или молоко. Если диарея сильная, давайте раствор для пероральной регидратации между кормлениями. Если давать молоко, а диарея не проходит, прекратите давать молоко. В некоторых случаях молоко может усугубить диарею. Попробуйте соевую или рисовую смесь. Не давайте яблочный сок, газировку или другие подслащенные напитки. Напитки с сахаром могут усугубить диарею. Если вашему ребенку становится хуже с едой, вернитесь к прозрачным жидкостям.
При рвоте: Через 2 часа после отсутствия рвоты попробуйте давать обычную смесь или молоко. Если в какой-то момент у ребенка снова начнется рвота, вернитесь к небольшому количеству прозрачных жидкостей.
 Начните с небольших количеств и увеличивайте количество по мере переносимости.
Начните с небольших количеств и увеличивайте количество по мере переносимости.Если через 24 часа ваш ребенок чувствует себя хорошо, возобновите обычную диету и график кормления.
Если ваш ребенок находится на твердой пище:
Имейте в виду, что сейчас жидкости важнее еды. Давайте небольшое количество жидкости за один раз, особенно если у ребенка спазмы желудка или рвота.
От диареи: Если вы даете ребенку молоко, а диарея не проходит, прекратите давать молоко. В некоторых случаях молоко может усугубить диарею. В этом случае используйте раствор для пероральной регидратации. Если диарея сильная, давайте раствор для пероральной регидратации между кормлениями. Спортивные напитки не эквивалентны растворам для пероральной регидратации. Они содержат слишком много сахара и слишком мало электролитов.

При рвоте: Начните с раствора для пероральной регидратации комнатной температуры. Давайте по 1 чайной ложке (5 мл) каждые 5 минут. Даже если у вашего ребенка рвота, продолжайте давать раствор для пероральной регидратации. Большая часть жидкости будет поглощена, несмотря на рвоту. Через 2 часа после отсутствия рвоты начните с небольшого количества молока или смеси и других жидкостей. Увеличивайте количество по мере переносимости. Не давайте ребенку простую воду, молоко, смесь или другие жидкости, пока рвота не прекратится. По мере уменьшения рвоты попробуйте давать большее количество раствора для пероральной регидратации. Разместите это с большим количеством времени между ними. Продолжайте это до тех пор, пока ваш ребенок не начнет мочиться и не перестанет испытывать жажду (у него не будет интереса к питью). Через 4 часа после отсутствия рвоты возобновите прием твердой пищи. Через 24 часа после отсутствия рвоты возобновите нормальную диету.

Вы можете вернуться к обычному питанию вашего ребенка со временем, когда он почувствует себя лучше. Не заставляйте ребенка есть, особенно если у него болит живот или спазмы. Не кормите ребенка большими порциями за один раз, даже если он голоден. Это может ухудшить самочувствие вашего ребенка. Со временем вы можете давать ребенку больше еды, если он может это терпеть. Ребенку старше 4 месяцев в это время можно давать хлопья, картофельное пюре, яблочное пюре, банановое пюре или протертую морковь. Для детей в возрасте 1 года и старше вы можете добавить крекеры, белый хлеб, рис, крекеры и другие сложные крахмалы, нежирное мясо, йогурт, фрукты и овощи. Диеты с низким содержанием жиров усваиваются легче, чем диеты с высоким содержанием жиров.
Если симптомы вернутся, вернитесь к простой диете или прозрачной жидкости.
Последующий уход
Проконсультируйтесь с лечащим врачом вашего ребенка или в соответствии с рекомендациями.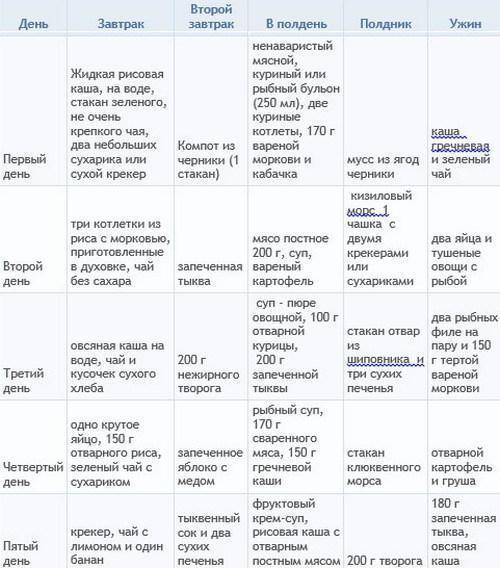 Если был взят образец стула или проведен посев, позвоните поставщику для получения результатов в соответствии с инструкциями.
Если был взят образец стула или проведен посев, позвоните поставщику для получения результатов в соответствии с инструкциями.
Звоните 911
Позвоните по номеру 911, если у вашего ребенка есть какие-либо из следующих симптомов:
Когда обращаться за медицинской помощью
Немедленно позвоните лечащему врачу вашего ребенка, если произойдет что-либо из перечисленного:
Боль в животе, которая усиливается
Постоянная боль внизу живота справа
Повторяющаяся рвота после первых 2 часов приема жидкости
Эпизодическая рвота продолжительностью более 24 часов
Более 8 случаев диареи в течение 8 часов
Продолжающаяся тяжелая диарея в течение более 24 часов
Кровь или черный материал в рвотных массах или стуле
Ограниченное пероральное потребление
Темная моча или отсутствие мочи в течение 4–6 часов, отсутствие слез при плаче, запавшие глаза или сухость во рту
Суетливость или плач, которые невозможно успокоить
Необычная сонливость
Новая сыпь
Диарея, продолжающаяся более 1 недели
Лихорадка (см.
 Лихорадка и дети ниже)
Лихорадка и дети ниже)Симптомы ухудшаются или у вашего ребенка появляются новые симптомы
Лихорадка и дети
Используйте цифровой термометр, чтобы проверить температуру вашего ребенка. Не используйте ртутный термометр. Существуют различные виды и области применения цифровых термометров. В том числе:
Ректально. Для детей младше 3 лет ректальная температура является наиболее точной.
Лоб (височная). Подходит для детей от 3 месяцев и старше. Если у ребенка до 3 месяцев есть признаки болезни, это можно использовать для первого прохода. Медицинский работник может захотеть подтвердить ректальную температуру.
Ухо (барабанное).
 Ушная температура является точной после 6-месячного возраста, но не раньше.
Ушная температура является точной после 6-месячного возраста, но не раньше.Подмышка (подмышечная). Это наименее надежный метод, но его можно использовать в качестве первого прохода для проверки ребенка любого возраста с признаками болезни. Медицинский работник может захотеть подтвердить ректальную температуру.
Рот (оральный). Не используйте термометр во рту вашего ребенка, пока ему не исполнится 4 года.
Используйте ректальный термометр с осторожностью. Следуйте инструкциям производителя продукта для правильного использования. Аккуратно вставьте. Пометьте его и убедитесь, что он не используется во рту. Он может передавать микробы со стулом. Если вы не чувствуете себя хорошо, используя ректальный термометр, спросите у поставщика медицинских услуг, какой тип использовать вместо него. Когда вы говорите с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите им, какой тип вы использовали.
Когда вы говорите с любым поставщиком медицинских услуг о лихорадке вашего ребенка, сообщите им, какой тип вы использовали.
Ниже приведены рекомендации, как узнать, есть ли у вашего маленького ребенка лихорадка. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка. Следуйте конкретным инструкциям вашего провайдера.
Показатели лихорадки у ребенка в возрасте до 3 месяцев:
Показатели лихорадки у ребенка в возрасте от 3 до 36 месяцев (3 года):
Ректально, лоб или ухо: 102°F (38,9°C) или выше
Подмышка: 101°F (38,3°C) или выше
В этих случаях позвоните поставщику медицинских услуг:
Повторяющаяся температура 104°F (40°C) или выше у ребенка любого возраста
Лихорадка 100,4° (38°C) или выше у ребенка в возрасте до 3 месяцев
Лихорадка, которая длится более 24 часов у ребенка в возрасте до 2 лет
Лихорадка в течение 3 дней у ребенка в возрасте 2 лет и старше
© 2000-2022 The StayWell Company, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Было ли это полезно?
Да
Нет
Расскажите нам больше.
Отметьте все подходящие варианты.
Неправильная тема — не то, что я искал.
Это было трудно понять.
Это не ответило ни на один из моих вопросов.
Я до сих пор не знаю, что делать дальше.
Другой.
СЛЕДУЮЩИЙ ▶
Последний вопрос: Насколько уверенно вы заполняете медицинские формы самостоятельно?
Нисколько
Немного
В некотором роде
Немного
Очень сильно
Спасибо!
Младенцы и пищевые отравления.
 Руководство по пищевым отравлениям
Руководство по пищевым отравлениям
Младенцы относятся к группе высокого риска
для пищевого отравления, которое включает других, таких как пожилые люди, люди
со слабым иммунитетом и беременными женщинами.
Все эти группы имеют больше шансов
чем обычно для заражения пищевым отравлением; плюс, если они это сделают, то они
скорее всего разовьется более серьезная версия и с риском осложнений.
Незрелая иммунная система ребенка
Младенцы подвергаются риску из-за того, что
что у них слаборазвитая иммунная система, которая не способна бороться
от болезней и инфекций. И наоборот, взрослый человек имеет полностью функциональную
иммунная система, которая за эти годы накопила достаточный иммунитет, чтобы
бороться с любыми микробами или бактериями.
У младенцев начнет вырабатываться иммунитет
по мере их развития из-за ежедневного контакта с микробами через повседневную деятельность
и контакт. Как только они сталкиваются с микробом, их иммунная система
бороться с этим, что запускает процесс выработки иммунитета.
Но если этот микроб или бактерия слишком
мощной – или сильно размножилась, то она будет
подавляют их иммунную систему и вызывают инфекцию.
В этих случаях лечение будет
быть обязательным.
Виды пищевых отравлений у младенцев
У младенцев могут развиваться те же типы
пищевое отравление, наблюдаемое у взрослых. Они вызываются бактериями и вирусами,
например сальмонелла , е
coli и бактерии campylobacter или норовирус .
Причины пищевых отравлений у детей
Пищевое отравление возникает, если у ребенка
съел что-то зараженное бактериями, такими как e coli ;
выпил неочищенную или зараженную воду; коснулся объекта
например, игрушка, которая контактировала с другим инфицированным ребенком; или же
имел дело с грязью или землей, содержащей инфицированные фекалии животных.
Симптомы пищевого отравления
Симптомы пищевого отравления могут
развиваться в течение всего лишь двух часов после контакта с зараженным
еда или вода.
К ним относятся:
- Лихорадка
- Озноб
- Раздражительность
- Постоянный плач
- Боли/спазмы желудка
- Тошнота
- Рвота
- Диарея (может быть водянистой,
содержат слизь или кровь)
Могут сопровождаться ознобом,
боли и головная боль.
Большинство случаев пищевых отравлений выяснены
в течение нескольких дней, но если он сохраняется, ухудшается или привел к осложнениям
таких как обезвоживание, поговорите со своим лечащим врачом.
Если вы считаете, что ваш ребенок развился
пищевое отравление, и вы не уверены, лечить ли это самостоятельно или
обратитесь за медицинской помощью, а затем обратитесь за советом к своему врачу общей практики или патронажной сестре.
Диагностика пищевых отравлений у младенцев
Это непросто сделать из-за того, что
что младенцы подвержены всевозможным заболеваниям и инфекциям, многие
из которых имеют сходные симптомы с пищевым отравлением.
Примером этого является желудочный вирус
(или желудочный грипп), симптомы которого схожи с пищевым отравлением. Эти
включают боли в животе, тошноту, лихорадку, рвоту и диарею.
Ваш лечащий врач попросит образец кала
от вашего малыша. Это включает в себя сбор небольшой выборки его / ее
фекалии отправляются на лабораторный анализ. Этот анализ будет
быть в состоянии определить, какие бактерии (или вирус) ответственны за
пищевое отравление.
Это поможет вашему терапевту разработать
курс лечения.
Лечение пищевых отравлений у младенцев
Если у вашего ребенка легкая форма питания
отравление, тогда ваш лечащий врач посоветует вам снизить температуру;
дать ему/ей много жидкости для питья (возможно, с пероральной регидратацией)
порошка) и убедитесь, что он/она достаточно отдыхает.
Вы можете дать ребенку ибупрофен, если
у него/нее лихорадка, но не давайте ему/ей аспирин, так как это может вызвать
Синдром Рея, серьезное и потенциально смертельное заболевание.
После появления симптомов у вашего ребенка
чтобы облегчить, вы можете снова ввести напитки, такие как молоко и еда, хотя
избегать жирной, сладкой пищи.
Убедитесь, что ваш ребенок хорошо пьет воду.
Осложнения пищевых отравлений
у младенцев
Основной риск — обезвоживание.
Обезвоживание – это состояние, вызванное
чрезмерная потеря жидкости из организма, часто в результате рвоты или
диарея. Это серьезно для взрослого, но еще больше для ребенка из-за
к их маленькому размеру и меньшему количеству жидкости по сравнению со взрослым.
Следовательно, они хуже справляются с
обезвоживания, чем у взрослого.
Признаки обезвоживания включают:
- Запавшие глаза
- Сухость во рту и губах
- Усталость/потеря энергии
- Отсутствие эластичности в
кожа - Родничок (мягкая область)
на макушке головы) может быть вдавленным. - Невозможно производить слезы
когда плачу - Бледная кожа
- Учащенное сердцебиение
- Холодные пальцы рук и ног
Обратитесь к своему терапевту, если вы подозреваете, что
у вашего ребенка обезвоживание.
