Содержание
Физическое развитие — Материнство в Хабаровске
Физическое развитие,
от
1 дня
до
6 дней
Как выглядит ваш ребенок в 1-ю неделю жизни
Так как еще совсем недавно ваш ребенок находился в утробе в согнутом виде, вероятнее всего он будет выглядеть некоторое время скрюченным, с не полностью выпрямленными руками и ногами. Он даже может показаться кривоногим.
Он даже может показаться кривоногим.
Не беспокойтесь! Ваш ребенок потихоньку выпрямится, и к моменту, когда ему исполнится 6 месяцев, он полностью развернется! В тоже время, так как он приспосабливается к жизни вне теплых, безопасных границ маминого животика, он может наслаждаться тем, что его пеленают в легкое одеяло.
Ваш ребенок рождается с целым рядом рефлексов. Рефлекс Моро, или рефлекс испуга, заставляет его автоматически выгибать свою спину, раскидывают свои руки и ноги и иногда плакать, когда он слышит громкие звуки и ощущает неожиданное движение. Новорожденные имеют такую реакцию даже во время сна, но это проходит в течение нескольких месяцев.
Другими рефлексами новорожденных являются рефлекс Бабинского (если легко провести чем-нибудь по подошве ноги ребенка, то у него веерообразно разойдутся пальцы ноги), шаговый рефлекс (если ноги ребенка касаются твердой поверхности, он начинает шагать или танцевать), и рефлекс выталкивания языка (ребенок высовывает язык, когда что то попадает на него).
Физическое развитие,
от
1 дня
до
1 месяца
Двигательная активность младенца
С первых недель жизни ваш малыш запрограммирован на совершенствование двигательной активности, которая со временем позволит ему самостоятельно пользоваться ложкой во время еды и сделать первый шаг. Сейчас трудно представить, что через несколько месяцев он сможет переворачиваться , садиться и даже ползать.
Сейчас трудно представить, что через несколько месяцев он сможет переворачиваться , садиться и даже ползать.
Младенцы по природе своей любознательны и, как правило хотят двигаться и развиваться.
В первые месяцы у малыша ручки намного сильнее, чем ножки.
А так же, по мере укрепления мышц шеи и спины, малыш учится держать головку.
Физическое развитие,
от
1 месяца
до
3 месяцев
Гимнастика для малышей: правила безопасности
Прежде чем приступить к гимнастике, следует знать технику безопасности. Ведь ваши случайные резкие движения могут травмировать ребенка:
Ведь ваши случайные резкие движения могут травмировать ребенка:
— Всегда поддерживайте головку и шейку малыша.
— Ваши движения должны быть плавными, уверенными и осторожными.
— Сгибая или разгибая ручки и ножки малыша, никогда не принимайте силу.
— Не делайте внезапных резких движений.- Никогда не трясите малыша.
Физическое развитие,
от
3 месяцев
до
3 месяцев
25 дней
Что уже видит ваш малыш
К 3-м месяцам ваш малыш уже в состоянии различать предметы (в том числе и лица) на небольшом расстоянии. Он следует взглядом за движущимся предметом, например когда вы водите игрушкой у него перед глазами. К этому времени он будет реагировать на свет и начнет различать цвета, прежний черно-белый мир для него будет все ярче раскрашиваться. Ребенок теперь проводит больше времени, с интересом разглядывая свои ручки. Он все больше интересуется окружающим миром.
Он следует взглядом за движущимся предметом, например когда вы водите игрушкой у него перед глазами. К этому времени он будет реагировать на свет и начнет различать цвета, прежний черно-белый мир для него будет все ярче раскрашиваться. Ребенок теперь проводит больше времени, с интересом разглядывая свои ручки. Он все больше интересуется окружающим миром.
Физическое развитие,
от
1 месяца
до
4 месяцев
Помогаем развитию малыша
Очень важно создать в доме такую обстановку, которая способствовала бы нормальному развитию ребенка.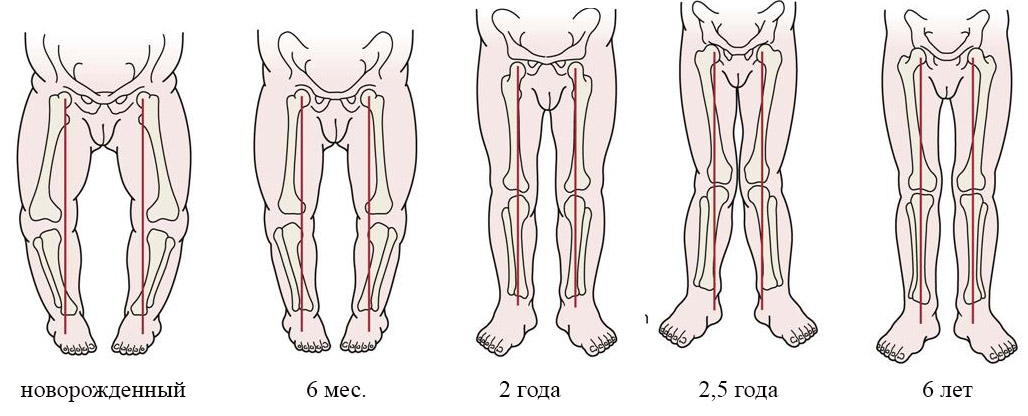 Никогда не стоит торопить события и заставлять ребенка делать что-то против его воли. Он обязательно научится всему в свое время, когда будет полностью готов к этому.
Никогда не стоит торопить события и заставлять ребенка делать что-то против его воли. Он обязательно научится всему в свое время, когда будет полностью готов к этому.
— каждый день регулярно на несколько минут укладывайте малыша на животик, чтобы стимулировать его умение поднимать и держать головку.
— старайтесь проводить с ребенком как можно больше времени в те периоды, когда он бодрствует.
— не скрывайте своих положительных эмоций, пусть ваша мимика и голос будут как можно выразительнее, когда вы разговариваете с малюткой.
— старайтесь регулярно делать малышу массаж. Это стимулирует развитие всех его органов, включая мышечную систему, и способствует общему хорошему самочувствию.
— Чтобы пробудить любопытство малыша и заставить его смотреть вокруг, вы можете повесить яркую игрушку не прямо над его головой, а чуть в стороне.
Физическое развитие,
от
5 месяцев
21 дня
до
5 месяцев
28 дней
График роста ребенка
Поговорим о графике роста. Во время каждого вашего визита к педиатру он смотрит динамику роста, измеряя вес ребенка, длину (или высоту), окружность головы и сравнивая его со средними национальными показателями и предыдущими измерениями. Для того, чтобы оценить физическое развитие ребенка, педиатры пользуются центильными таблицами, в которых указываются нормы по месяцам. Для мальчиков и девочек они различны. Кроме массы и длины тела, в таблицах имеются показатели окружности головы и груди, которые тоже важно учитывать при оценке физического развития малыша.
Во время каждого вашего визита к педиатру он смотрит динамику роста, измеряя вес ребенка, длину (или высоту), окружность головы и сравнивая его со средними национальными показателями и предыдущими измерениями. Для того, чтобы оценить физическое развитие ребенка, педиатры пользуются центильными таблицами, в которых указываются нормы по месяцам. Для мальчиков и девочек они различны. Кроме массы и длины тела, в таблицах имеются показатели окружности головы и груди, которые тоже важно учитывать при оценке физического развития малыша.
Ваш ребенок растет в определенном темпе. Некоторые младенцы, естественно, более крупные или мелкие из-за генетического фона. Естественно, правильное развитие Вашего ребенка включает множество факторов, например, характер и уровень активности, психоэмоциональное и умственное развитие, а не только рост. Однако отклонения от нормы должны насторожить и врача, и родителей.
Физическое развитие,
от
3 месяцев
до
6 месяцев
Двигательная активность малыша
С 3 до 6 месяцев малыш активно растет. Удары ножками становятся сильнее, теперь ваш ребенок отталкивается ножками, если вы ставите его на ровную поверхность, поддерживая подмышками. Движения головы и шеи становятся более координированными.
Удары ножками становятся сильнее, теперь ваш ребенок отталкивается ножками, если вы ставите его на ровную поверхность, поддерживая подмышками. Движения головы и шеи становятся более координированными.
Малыш пытается, иногда успешно, переворачиваться. Сначала с живота на спину, потом с со спины на живот. Ваш ребенок уже дотягивается ручками до предметов и пытается засунуть их в рот. Ему нравится прыгать на кровати или на полу (конечно, когда вы поддерживаете его) — это укрепляет мышцы ног. Поощряйте ребенка к движению, но не вынуждайте делать то, к чему он еще не готов. Чтобы малыш научился отталкиваться, положите его на пеленальный столик, чтобы подошвы ножек упирались в ваши ладони. Разложите игрушки так, чтобы ребенок мог до них дотягиваться лежа на животе.
Физическое развитие,
от
7 дней
до
6 месяцев
Гимнастика для малышей: виды упражнений
Гимнастика для малышей развивает мышцы и суставы, а также вырабатывает у правильные, рациональные стереотипы движения. Предлагаем вам попробовать следующие упражнения:
Предлагаем вам попробовать следующие упражнения:
1. Скрещивание ручек.
Это упражнение помогает расслабить мышцы грудной клетки.
— Положите малыша на пеленальный столик, вложите в его большие пальцы своих рук. Он рефлекторно схватывает их и будет удерживать довольно крепко.
— Теперь осторожно охватите его запястья своими кистями и разведите ручки в стороны до полного выпрямления.
— Медленно скрестите ручки у него на груди.
— Повторите упражнение несколько раз, медленно считая вслух.
2. Поднять — отпустить.
Это упражнение улучшает подвижность плечевых суставов.
— Положите малыша на спину и осторожно, но уверенно возьмите его за предплечья.
— Поочередно поднимайте его ручки над головой и отпускайте их.
— Повторите упражнение 10 раз.
3. Сгибание и разгибание ножек. Это упражнение развивает подвижность тазобедренных суставов и очень полезно для детей, у которых часто болит животик.
— Положите малыша на спину и осторожно возьмите за голени. — Поочередно приводите к животику согнутые в коленных суставов ножки. Сгибая ножки в колене, не принимайте силу. Повторите это упражнение 10 раз.
— Поочередно приводите к животику согнутые в коленных суставов ножки. Сгибая ножки в колене, не принимайте силу. Повторите это упражнение 10 раз.
Физическое развитие,
от
6 месяцев
до
7 месяцев
Что должен уметь малыш в 6 месяцев
Вашему малышу уже 6 месяцев, и если развитие идет планомерно, вот, что он умеет делать:
- Переворачиваться со спины на живот.
- Поднимать верхнюю половину туловища, лежа на животе.
- Сидеть с небольшой поддержкой.
- Поворачиваться, чтобы посмотреть, что происходит вокруг.
- Произносить отдельные открытые слоги («ба-ба, «ма-ма», «да-да»).
- Брать в рот разные предметы, изучая их.
- Стучать и трясти игрушками и другими предметами.
Физическое развитие,
от
6 месяцев
до
7 месяцев
Что может уметь малыш в 6 месяцев
Некоторые малыши очень активны и развиваются огромными скачками. Поэтому к 6 месяцам и ваш малыш может уметь совершать следующие действия:
Поэтому к 6 месяцам и ваш малыш может уметь совершать следующие действия:
- Лепетать и адресовать свой лепет кому-либо с целью общения.
- Дотягиваться до предметов.
- Сидеть без поддержки взрослого.
- Вставать.
- Есть твердую пищу.
- Отличать знакомых людей от незнакомых.
- Тянуться, чтобы его взяли на руки.
- Следить за игрушкой, которая укатилась
Физическое развитие,
от
7 месяцев
до
8 месяцев
25 дней
Двигательная активность ребенка
К 7 месяцам ваш малыш способен двигаться на коврике во всех направлениях. С вашей помощью он может удерживать часть своего веса на ножках. Он уверенно сидит и может сесть из положения лежа на животе. К полугоду ребенок должен уметь переворачиваться с животика на спинку и наоборот. Поддерживайте его усилия. К 7 месяцам ребенок уже может ползать или передвигаться на попке. К 8 месяцам многие дети уже встают на ножки, держась за кроватку и другую мебель. Если вы застали ребенка за этим занятием, удостоверьтесь, что у вас надежная мебель и ребенок не опрокинет ее на себя.
С вашей помощью он может удерживать часть своего веса на ножках. Он уверенно сидит и может сесть из положения лежа на животе. К полугоду ребенок должен уметь переворачиваться с животика на спинку и наоборот. Поддерживайте его усилия. К 7 месяцам ребенок уже может ползать или передвигаться на попке. К 8 месяцам многие дети уже встают на ножки, держась за кроватку и другую мебель. Если вы застали ребенка за этим занятием, удостоверьтесь, что у вас надежная мебель и ребенок не опрокинет ее на себя.
Физическое развитие,
от
10 месяцев
7 дней
до
10 месяцев
14 дней
Как развивается ребенок в 10 месяцев и 2 недели
Ребенок в возрасте 10 месяцев и 2 недели может уверенно сидеть и, возможно, даже ходить, держась за мебель, иногда у него получается отпустить руки на мгновение и стоять какое-то время без поддержки. Он даже может сделать шаг, чтобы приблизиться и взять игрушку. Ах, эти магические первые шаги к независимости! И новые испытания для вас! Если ваш ребенок еще не начал ходить, то сделает это в ближайшее время. Большинство детей делают свои первые шаги, к 12 месяцам, некоторые чуть раньше, а начинают хорошо ходить где-то к 1,5 годам.
Он даже может сделать шаг, чтобы приблизиться и взять игрушку. Ах, эти магические первые шаги к независимости! И новые испытания для вас! Если ваш ребенок еще не начал ходить, то сделает это в ближайшее время. Большинство детей делают свои первые шаги, к 12 месяцам, некоторые чуть раньше, а начинают хорошо ходить где-то к 1,5 годам.
Физическое развитие,
от
10 месяцев
14 дней
до
10 месяцев
21 дня
Как развивается ребенок в 10 месяцев и 3 недели
Ребенок в возрасте 10 месяцев и 3 недели уже может ходить, с вашей поддержкой, он может даже подать вам ножку или ручку, когда вы его одеваете или раздеваете. Во время еды, он может самостоятельно взять в руки чашку и пить из неё (хотя некоторые дети еще не делают этого), может сам руками съесть свою еду. Когда малыш начнет пить из чашки, вам придется следить за этим процессом, т.к. он может облиться, поперхнуться, а потом просто бросить чашку.
Во время еды, он может самостоятельно взять в руки чашку и пить из неё (хотя некоторые дети еще не делают этого), может сам руками съесть свою еду. Когда малыш начнет пить из чашки, вам придется следить за этим процессом, т.к. он может облиться, поперхнуться, а потом просто бросить чашку.
Физическое развитие,
от
11 месяцев
21 дня
до
11 месяцев
28 дней
Как развивается ребенок в 11 месяца и 4 недели
Ребенок в возрасте 11 месяцев 4 недели все ещё не ходит самостоятельно, то скоро, все-таки, настанет то время, когда он захочет сделать свои первые самостоятельные шаги. Если ребенок 11-12 месяцев всё ещё не ходит, не волнуйтесь. Вполне нормально для малышей начинать ходить в 17 или 18 месяцев. Вам необходимо слегка поддерживать малыша при ходьбе или ползании. Можно также, взяв его за обе ручки, вести его к себе. Как правило, походка малыша поначалу будет напоминать походку медвежонка.
Если ребенок 11-12 месяцев всё ещё не ходит, не волнуйтесь. Вполне нормально для малышей начинать ходить в 17 или 18 месяцев. Вам необходимо слегка поддерживать малыша при ходьбе или ползании. Можно также, взяв его за обе ручки, вести его к себе. Как правило, походка малыша поначалу будет напоминать походку медвежонка.
В это время главнее всего не выпускать ребенка из внимания, создав ему безопасные условия перемещения. И, конечно же, запечатлевать эти счастливые моменты для семейного архива.
Физическое развитие,
от
9 месяцев
до
1 года
Кроха учится ходить
Когда ваш малыш начнет учиться ходить, он будет держаться за предметы мебели, добираться из пункта А в пункт Б. Эти попытки вырабатывают у ребенка силу, равновесие и координацию движений, необходимые для первого самостоятельного шага. Если расстояние между двумя предметами слишком велико, то малыш скорее всего плюхнется на пол, переползет нужную дистанцию и снова встанет, когда окажется в пункте назначения.
Эти попытки вырабатывают у ребенка силу, равновесие и координацию движений, необходимые для первого самостоятельного шага. Если расстояние между двумя предметами слишком велико, то малыш скорее всего плюхнется на пол, переползет нужную дистанцию и снова встанет, когда окажется в пункте назначения.
Прежде чем карапуз начнет ходить, придерживаясь за мебель, он должен научиться стоять. Когда ваш ребенок научится этому, то начнет ходить, придерживаясь за мебель. Когда же он освоит и это, то наконец пойдет самостоятельно. В этот период важно по-новому взглянуть на окружающую обстановку и принять меры предосторожности, чтобы ваш ребенок не пострадал.
Врожденный вывих бедра и дисплазия
Подтверждаю
Подробнее
- org/ListItem»>ИНВИТРО
- Библиотека
- Справочник заболеваний
- Врожденный вывих бедра…
Маловодие у беременных
Многоплодная беременность
Тазовое предлежание плода
Анемия беременных
11291
06 Сентября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Врожденный вывих бедра и дисплазия: причины появления, симптомы, диагностика и способы лечения.
Определение
Врожденный вывих или подвывих бедра (дисплазия тазобедренного сустава) — один из наиболее распространенных пороков развития у новорожденного. Заболевание начинает развиваться с первых дней жизни и обычно рано диагностируется. Для врожденного вывиха бедра характерны незначительные проявления в самом начале, неуклонное прогрессирование и полное разрушение тазобедренных суставов при отсутствии своевременного лечения.
Тазобедренный сустав является точкой соединения тазовой и бедренной кости. Сустав образуется путем вхождения головки бедренной кости в чашеобразную вертлужную впадину тазовой кости, что делает его многоосным, то есть способным осуществлять движение во многих направлениях, включая круговое вращение. При врожденной неразвитости (неполноценности) этого сустава двигательная активность оказывается ограниченной вплоть до полной невозможности самостоятельного передвижения.
Сустав образуется путем вхождения головки бедренной кости в чашеобразную вертлужную впадину тазовой кости, что делает его многоосным, то есть способным осуществлять движение во многих направлениях, включая круговое вращение. При врожденной неразвитости (неполноценности) этого сустава двигательная активность оказывается ограниченной вплоть до полной невозможности самостоятельного передвижения.
Вывих затрагивает все элементы сустава: вертлужную впадину, головку бедренной кости с окружающими мышцами, связками, суставной сумкой и не дает правильно и достаточно развиться тканям сустава. Патология чаще поражает один сустав, но в 20% случаев встречаются и двусторонние вывихи.
Врожденный вывих бедра относится к наиболее распространенной и тяжелой патологии опорно-двигательного аппарата у детей и подростков.
В России врожденная дисплазия тазобедренного сустава встречается от 50 до 200 случаев на 1000 (5-20%) новорожденных, врожденный вывих бедра — 3-4 случая на 1000 новорожденных. Чаще эта патология встречается у девочек (80% выявленных случаев).
Чаще эта патология встречается у девочек (80% выявленных случаев).
Причины появления врожденного вывиха бедра
Основной и, по сути, единственной причиной врожденного вывиха бедра является дисплазия тазобедренного сустава — врожденная неполноценность сустава, создающая предпосылки для возникновения вывиха. Строго говоря, дисплазия тазобедренного сустава — это не вывих бедра, однако на практике эти два термина употребляют как синонимы.
К факторам, способствующим реализации анатомических предпосылок к вывиху бедра у ребенка, относят недоразвитие вертлужной впадины и слабость связочно-мышечного аппарата тазобедренного сустава. Дисплазия приводит к тому, что тазобедренный сустав не справляется с положенными нагрузками, что приводит к выпадению (вывиху) головки бедренной кости из вертлужной впадины.
В процессе разобщенного сосуществования элементов тазобедренного сустава происходит увеличение степени их недоразвития, что только усиливает смещение головки бедра.
Чем длительнее существует вывих, тем более неблагоприятный прогноз заболевания.
Нарушения формирования тазобедренных суставов возникают еще в период внутриутробного развития ребенка. К факторам, влияющим на формирование этой патологии, относят маловодие во время беременности, инфекционные болезни, многоплодную беременность, тазовое предлежание плода, анемию беременных, крупный плод, кесарево сечение. Поводом для направления на обследование может послужить наличие врожденного вывиха бедра или другой врожденной ортопедической патологии у одного из родителей малыша.
Классификация заболевания
По Международной классификации болезней 10-го пересмотра различают:
Q65.0 – врожденный вывих бедра односторонний;
Q65.1 – врожденный вывих бедра двусторонний.
Выраженность внешних признаков во многом зависит от формы или стадии, которую приобрело заболевание. Выделяют три степени врожденного вывиха бедра:
Предвывих — головка бедренной кости занимает корректное положение в вертлужной впадине, но дальнейшее правильное развитие сустава невозможно из-за имеющейся дисплазии.
Подвывих — головка бедренной кости все еще располагается в области вертлужной впадины, но занимает неправильное положение, что осложняет двигательную активность и делает невозможным дальнейшее правильное формирование сустава.
Вывих — головка бедренной кости находится за пределами вертлужной впадины, иногда — с повреждением тканей сустава.
Симптомы врожденного вывиха бедра
Важно не пропустить те симптомы, которые указывают на наличие у детей дисплазии тазобедренного сустава и/или врожденного вывиха бедра. К таким симптомам можно отнести:
- асимметрию кожных складок — при укладывании ребенка на живот наблюдается асимметрия расположения подколенных, паховых и/или ягодичных складок;
- наружную ротацию ноги — стопа ребенка повернута наружу, что особенно заметно во время сна;
- укорочение ноги — при укладывании ребенка на спину с выпрямленными ножками заметно, что одна нога короче другой;
- ограничение отведения ноги — при попытке отвести ногу ребенка в сторону (во время купания или переодевания) ощущается заметное «сопротивление», в то время как другая нога (при одностороннем вывихе) отводится свободно;
- симптом «щелчка» — при попытках приведения бедра к животику ребенка в тазобедренной области слышится характерный щелчок.

При наличии любого из перечисленных симптомов необходимо показать ребенка врачу, чтобы как можно скорее поставить диагноз и приступить к лечению.
Врожденный вывих бедра, который не был диагностирован, обычно ближе к году проявляется хромотой на пораженную сторону во время ходьбы или «утиной» походкой, если патология двусторонняя.
Диагностика врожденного вывиха бедра
Для своевременного обнаружения врожденного вывиха бедра необходим осмотр ортопеда в первые дни жизни, причем с обязательным проведением ультразвукового исследования тазобедренных суставов. УЗИ позволяет уточнить соотношения в суставе с учетом хрящевых частей впадины и головки бедра.
УЗИ тазобедреннего сустава на дисплазию у детей до 1 года
Метод исследования строения тазобедренного сустава для диагностики дисплазии у детей до 1-го года жизни.
2 490 руб
Записаться
Повторный осмотр аналогичным образом выполняют на третьем месяце жизни или раньше — при наличии подозрения на наличие патологии.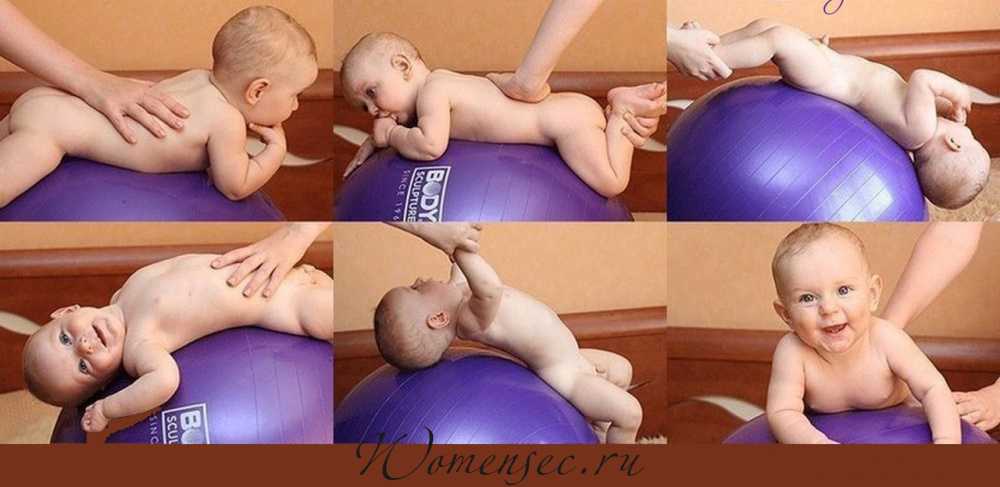
Рентгенологический метод является информативным в возрасте не ранее 3 месяцев, когда эффективность лечения при выявлении патологии уже снижается. Для контроля состояния суставов в процессе лечения выполняются контрольные рентгенограммы.
Рентген тазобедренного сустава
Рентгенологическое исследование тазобедренного сустава и окружающих тканей для оценки патологических изменений и травматических повреждений.
2 340 руб
Записаться
Компьютерно-томографическое исследование позволяет уточнить изменения структуры и пространственного положения компонентов сустава.
КТ тазобедренных суставов (два сустава)
Послойное исследование тканей тазобедренного сустава для диагностики патологических изменений в его структуре.
4 790 руб
Записаться
Магнитно-резонансную томографию назначают только в очень сложных случаях, поскольку у детей процедура требует наркоза.
МРТ тазобедренных суставов (два сустава)
Исследование, позволяющее оценить состояние тазобедренного сустава и обнаружить изменения в его структуре.
6 690 руб
Записаться
К каким врачам обращаться
Клиническая картина заболевания бывает стертой, поэтому посещать детского ортопеда на первом году жизни ребенка нужно обязательно.
Лечение врожденного вывиха бедра
Лечение подбирается индивидуально для каждого маленького пациента и зависит от возраста, веса, клинической и рентгенологической картины. Лечение, как правило, комплексное и длительное — от нескольких месяцев до года.
Основная задача консервативной терапии заключается в правильном сопоставлении и фиксации головки бедренной кости в вертлужной впадине с целью обеспечения правильного формирования сустава в дальнейшем.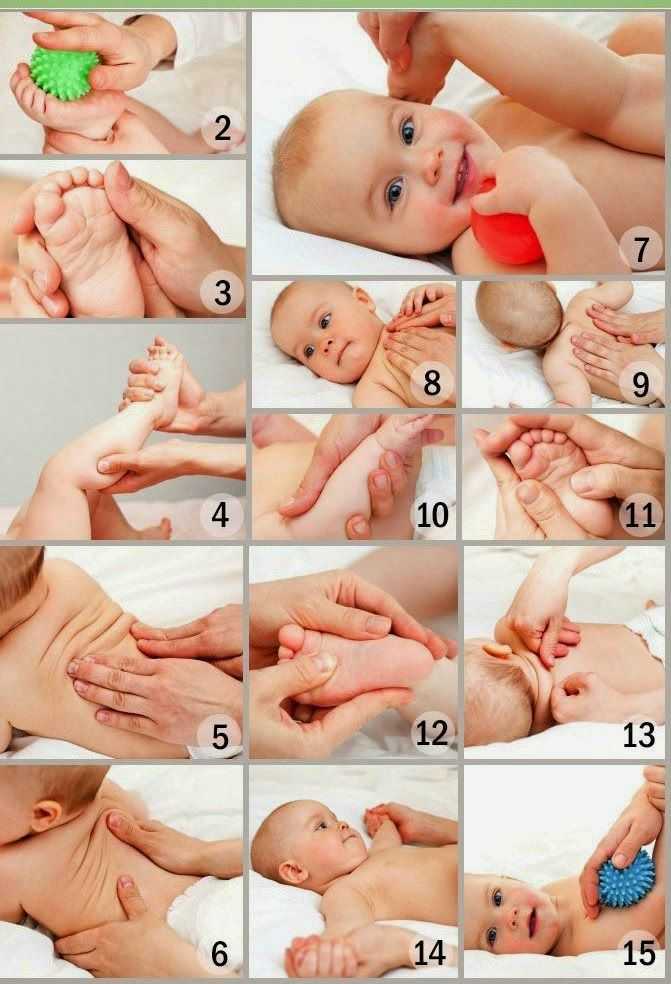
К стандартным методам лечения относят:
- Широкое пеленание – две пеленки прокладывают между ножек младенца, придавая положение сгибания и отведения в тазобедренных суставах, а третьей фиксируют ножки, что позволяет сохранять положение разведения и сгибания под углом 60-80°.
- Подушка (шина) Фрейка – специальное ортопедическое приспособление, которое размещается и закрепляется между ногами ребенка, что позволяет зафиксировать бедра в отведенном положении под требуемым углом (90⁰ и более). Ношение шины Фрейка показано детям в возрасте до 1 года при предвывихе или подвывихе бедра, чтобы обеспечить правильное формирование тазобедренного сустава в случае подтвержденной дисплазии. При полном вывихе тазобедренного сустава изделие противопоказано.
- Мягкие стремена Павлика являются самым щадящим для тазобедренного сустава и самым удобным для ребенка и родителей ортопедическим изделием, рассматривается как золотой стандарт детской ортопедии.
 Оно используется для вправления и фиксации врожденного вывиха тазобедренного сустава в функционально выгодном положении до полного созревания сустава.
Оно используется для вправления и фиксации врожденного вывиха тазобедренного сустава в функционально выгодном положении до полного созревания сустава. - Функциональные жесткие гипсовые повязки накладывают при высоком вывихе бедра у детей раннего возраста, нелеченных подвывихах у детей 1-1,5 лет с наличием приводящей контрактуры мышц бедра.
- Отводящие шины могут быть применены для полной стабилизации сустава. Для детей в возрасте старше 1 года показано ношение отводящих ортезов по Джону и Корну – специальных устройств, которые не позволяют ребенку свести ноги вместе, но одновременно оставляют возможность самостоятельной ходьбы. Такие ортезы носят и при предвывихе или подвывихе бедра, а также в послеоперационный период для корректной реабилитации.
Параллельно проводится физиотерапевтическое лечение и при необходимости массаж. Стоит отметить, что при лечении дисплазии тазобедренных суставов маленький пациент долго не начинает ходить. В этот момент важно, чтобы родители не форсировали этот процесс.
В этот момент важно, чтобы родители не форсировали этот процесс.
Оптимальный возраст для начала консервативного лечения — первые дни жизни ребенка. Если патология была обнаружена после достижения малышом 1-2 лет или при явном вывихе бедра, то эффективность бандажирования существенно снижается, поэтому врачи рекомендуют оперативное вмешательство.
Хирургическое вмешательство назначают детям старше 12-24 месяцев в случае безрезультатности или бесперспективности (по мнению лечащего врача) консервативной терапии, а также при наличии полного вывиха бедра. В послеоперационный период ребенку показано ношение отводящих ортезов, иногда на длительный срок — до 12 месяцев.
Нужно понимать, что врожденный вывих бедра — это не простой травматический вывих, а следствие неполноценности самого тазобедренного сустава.
В отдельных случаях решить проблему помогает закрытое вправление вывиха. Этот метод наиболее результативен, если возраст ребенка до 24 месяцев, но он не отменяет последующего ношения отводящих ортезов или даже хирургического вмешательства, поскольку без устранения дисплазии тазобедренного сустава проблема будет обнаруживаться снова и снова. В дальнейшем эффективность закрытого вправления снижается, а после 5 лет его применение противопоказано.
В дальнейшем эффективность закрытого вправления снижается, а после 5 лет его применение противопоказано.
Осложнения
Необходимо помнить, что вовремя не вылеченные и не долеченные дисплазии, вывихи и подвывихи бедра могут привести к хромоте и инвалидности. В запущенных случаях речь нередко идет только об устранении болевого синдрома и восстановлении способности опираться на ногу.
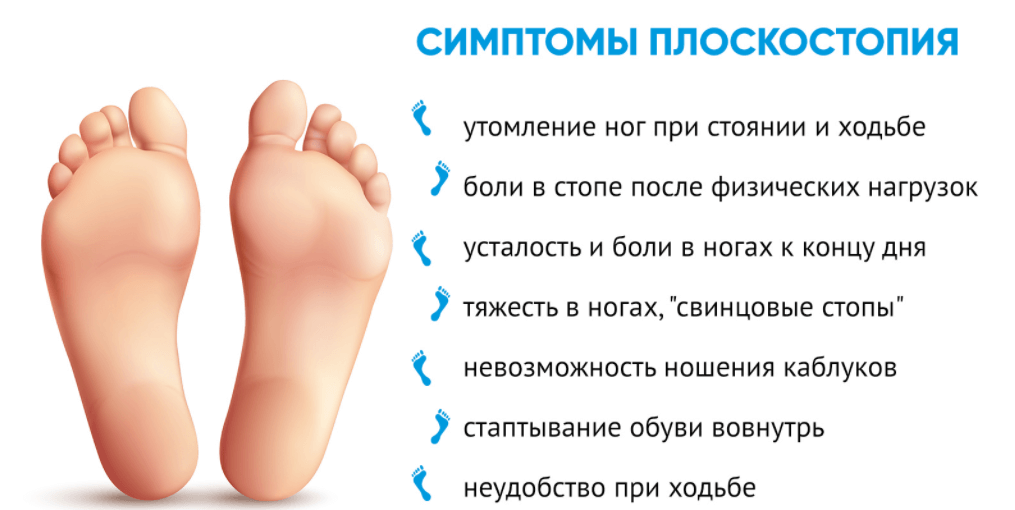
Если своевременно не устранить дисплазию, то у ребенка могут развиться остеохондроз, сколиоз, нарушение осанки, коксартроз, плоскостопие, укорочение одной ноги, неоартроз, асептический некроз головки бедренной кости и инвалидность.
Возникновение рецидивов вывихов и подвывихов бедра чаще всего связано с ранним прекращением скелетного вытяжения и преждевременной нагрузкой на поврежденную конечность. Это влечет за собой неблагоприятные последствия, резко нарушающие статико-динамическую функцию конечности, и требует нередко длительного, тяжелого и упорного восстановительного лечения. Эндопротезирование тазобедренного сустава позволяет успешно решать проблемы, но проведение такой операции возможно лишь у взрослых пациентов с уже сформировавшимся скелетом.
Профилактика врожденного вывиха бедра
Обязательным является ортопедическое обследование новорожденных. Нельзя туго пеленать ребенка, насильственно выпрямлять ножки, преждевременно ставить малыша на ноги.
Головка бедра состоит из хрящевой ткани. Ядро окостенения находится внутри головки бедра и, постепенно увеличиваясь, оно как бы армирует ее изнутри и придает структуре стабильность при осевой нагрузке. При отсутствии ядра окостенения любая осевая нагрузка на бедро приводит к его деформации, вследствие чего может развиться подвывих и далее — вывих бедра. Соответственно, если ядро окостенения не развивается или развивается с задержкой, строго запрещены любые осевые нагрузки: стоять, а тем более – ходить нельзя.
На формирование ядер окостенения влияет, в первую очередь, активность. Рекомендуется ежедневно делать с ребенком гимнастику сразу после рождения. Это должна быть обычная, статическая нагрузка, когда ребенок лежит, а мама разводит его ручки и ножки. Категорически не рекомендуют «динамическую гимнастику» — комплекс упражнений, в котором ребенка крутят, вертят, раскачивают, вращают за руки и ноги и пр. С 2,5 месяцев ребенку можно и даже нужно посещать бассейн.
С 2,5 месяцев ребенку можно и даже нужно посещать бассейн.
При своевременно начатом лечении удается полностью устранить врожденный вывих бедра или даже предупредить его развитие, если дисплазия была обнаружена в младенческом возрасте. После первых 3-4 месяцев жизни ребенка прогноз успешности консервативного лечения ухудшается, а необходимый курс терапии занимает гораздо больше времени.
Источники:
- А.Г. Баиндурашвили, С.Ю. Волошин, А.И. Краснов Врожденный вывих бедра у детей грудного возраста. Клиника, диагностика, консервативное лечение и реабилитация. Санкт-Петербург, СпецЛит, 2016, 103 С.
- Лечение высокого врожденного вывиха бедра у детей младшего возраста. Клинические рекомендации. Общероссийская общественная организация ассоциация травматологов-ортопедов России, Москва, 2014.
- Камоско М.М., Познович М.С. Консервативное лечение дисплазии тазобедренных суставов. Ортопедия, травматология и восстановительная хирургия детского возраста.
 Том II. Выпуск 4. 2014. С. 51-60.
Том II. Выпуск 4. 2014. С. 51-60.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Шизотипическое расстройство
13376
21 Декабря
Лактазная недостаточность
13377
21 Декабря
Свиной грипп (грипп типа A/h2N1pdm09, Калифорния 04/2009, Мексиканский грипп, Swine Flu, Influenza A Subtype h2N1)
13409
20 Декабря
Показать еще
Макротия
Многоплодная беременность
Лопоухость
Лопоухость: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Карбункул
Абсцесс
Сепсис
Целлюлит
Флегмона
Флегмона: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Аллергия
Грибок
Сахарный диабет
ВИЧ
Язва
Гингивит
Гингивит: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Круп
Интоксикация
Фибриновая пленка
Озноб
Асфиксия
Дифтерия
Дифтерия – одна из самых грозных детских инфекций, представляющая высокий риск для жизни пациента. Не случайно первая Нобелевская премия по физиологии и медицине была присуждена в 1901 г. Э.А. Берингу за разработку лечебной сыворотки против этого заболевания.
Подробнее
Анемия
Анорексия
Частое мочеиспускание
Опухоль
Застой мочи
Хлорированная вода
Рак мочевого пузыря
Рак мочевого пузыря: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите
врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите
медицинский офис из списка
Терапевт
Травмотолог-ортопед
Эндокринолог
Уролог
Гинеколог
Врач ультразвуковой диагностики
Врач-кардиолог
Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на
обработку персональных данных
Подписаться
Несоответствие длины ног (для родителей)
Что такое несоответствие длины ног?
У детей с разной длиной ног ноги разной длины. Это происходит из-за того, что бедренная кость (бедренная кость), голени (голень или малоберцовая кость) или обе кости короче на одной ноге.
Это происходит из-за того, что бедренная кость (бедренная кость), голени (голень или малоберцовая кость) или обе кости короче на одной ноге.
Каковы признаки и симптомы несоответствия длины ног?
Признаки и симптомы несоответствия длины ног зависят от причины и от того, насколько короче одна нога. Небольшая разница в длине ног может быть вообще незаметна. Большая разница может вызвать хромоту или боль. Это также может привести к артриту во взрослом возрасте.
В зависимости от возраста ребенка и причины несоответствия разница может оставаться неизменной или ухудшаться по мере роста ребенка.
Что вызывает несоответствие длины ног?
Несоответствие длины ног может присутствовать при рождении (называется врожденным ), но может быть незаметным, пока ребенок не станет старше. Он также может развиваться, когда ребенок становится старше (называется приобретенным ).
Причины врожденного несоответствия длины ног включают:
- малоберцовая гемимелия (когда ребенок рождается с короткой или отсутствующей большеберцовой костью)
- очаговая недостаточность бедренной кости (когда ребенок рождается с короткой или отсутствующей бедренной костью)
- гемигипертрофия (когда одна сторона тела становится больше другой)
Причины приобретенного несоответствия длины ног включают:
- перелом кости ноги
- инфекция костей
Идиопатическое несоответствие длины ног — это такое расхождение, причина которого неизвестна.
Как диагностируется несоответствие длины ног?
Для диагностики несоответствия длины конечностей,
специалисты-ортопеды (врачи и другие медицинские работники, лечащие проблемы с костями и мышцами):
- поговорить с семьей и ребенком (если они достаточно взрослые, чтобы понять)
- сделать медицинский осмотр
- измерить обе ноги
- смотреть как ребенок ходит
- сделать рентген
Как лечится несоответствие длины ног?
Устранение небольшой разницы в длине ног может означать удлинение более короткой ноги или укорачивание длинной ноги. Подъемник для обуви может сгладить небольшие различия, и, возможно, это все, что нужно некоторым детям. Но если разница в длине ног составляет более 1 дюйма (2,5 см) или увеличивается по мере роста ребенка, может помочь операция. По мере взросления детям может потребоваться более одной операции.
Вариантом для детей, которые еще растут, является epiphysiodesis (произносится: ep-i-fiz-ee-uh-DEE-sis). В ходе этой относительно простой амбулаторной операции одна или две зоны роста (области на концах костей, где происходит новый рост) в более длинной ноге соскабливаются или сдавливаются хирургическими пластинами и винтами. Операция замедляет или останавливает рост более длинной ноги, чтобы более короткая нога могла наверстать упущенное.
В ходе этой относительно простой амбулаторной операции одна или две зоны роста (области на концах костей, где происходит новый рост) в более длинной ноге соскабливаются или сдавливаются хирургическими пластинами и винтами. Операция замедляет или останавливает рост более длинной ноги, чтобы более короткая нога могла наверстать упущенное.
Если ребенок перестал расти, ортопеды иногда могут исправить несоответствие длины ног, укоротив более длинную ногу. Это делается путем удаления куска кости из более длинной ноги.
Также можно сделать операцию по удлинению конечности. При этой операции более короткая конечность удлиняется с помощью устройства, находящегося снаружи тела (внешний фиксатор), или устройства, помещаемого внутрь кости (устройство для удлинения конечности). Эта операция требует пребывания в больнице и последующего наблюдения и реабилитации от нескольких недель до месяцев.
Чем могут помочь родители?
Исправление несоответствия длины ног может занять много лет. Большую роль в лечении играют родители и команда ортопедов.
Большую роль в лечении играют родители и команда ортопедов.
Вот что вы можете сделать:
- Поговорите с группой по уходу за вашим ребенком о лечении и исцелении. Задавать вопросы. Узнайте, для чего нужна каждая операция и как ухаживать за ребенком после нее.
- Берите ребенка на все запланированные визиты к врачу.
- Если ваш ребенок достаточно взрослый, расскажите о лечении и о том, чего ожидать. По возможности привлекайте детей старшего возраста к принятию решений об операции.
Что еще я должен знать?
Ваша команда ортопедов поможет вам найти наилучшее лечение для вашего ребенка. Потратьте время, чтобы точно понять, что произойдет на каждом этапе плана лечения. Таким образом, вы и ваш ребенок будете знать, чего ожидать, и сможете следовать плану. Команда ортопедов готова ответить на любые вопросы и помочь вам добиться наилучших результатов для вашего ребенка.
Проверил: L. Reid Nichols, MD
Дата проверки: февраль 2022 г.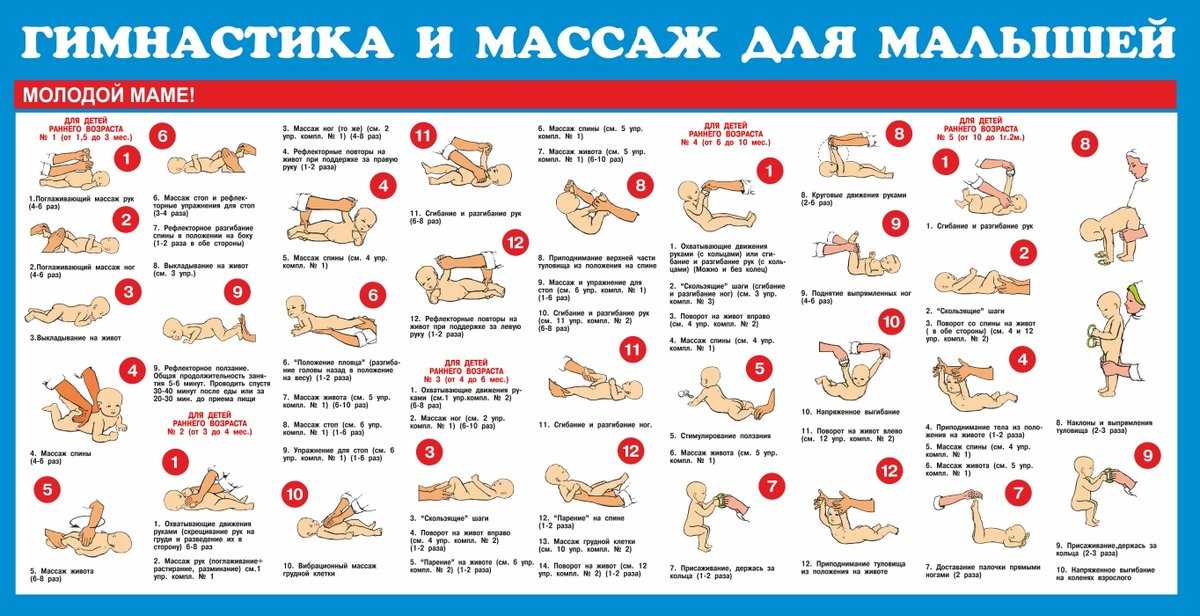
Гипотония у младенцев: симптомы, причины и лечение
Обзор
Что такое гипотония?
Гипотония – плохой мышечный тонус. Люди с диагнозом гипотония не проявляют сопротивления, когда суставы в их теле двигаются. Другой термин для обозначения гипотонии — «синдром вялого младенца».
Мышечный тонус — это степень сопротивления (напряжения) движению мышц в состоянии покоя. Если вы расслабите левую руку, а правой ущипнете бицепс, сопротивление, которое вы почувствуете, и будет тонусом мышц. Людям с диагнозом гипотония пощипывание бицепса будет ощущаться мягко, без какого-либо сопротивления.
Мышечный тонус — это реакция вашего тела на силу, которая позволяет вам сохранять осанку, чтобы сидеть, и использовать свои рефлексы, например, двигать руками и ногами, а также помогает регулировать функции органов вашего тела.
Если у вас плохой мышечный тонус, ваши руки и ноги кажутся обвисшими, как у тряпичной куклы.
Вашему ребенку может быть трудно сидеть прямо, держать голову приподнятой и сгибать локти и колени.
Мышечная слабость и гипотония — не одно и то же. Мышечная слабость — это недостаток силы в мышцах и часто симптом, связанный с гипотонией.
На кого влияет гипотония?
Гипотония присутствует при рождении, и медицинские работники чаще всего диагностируют гипотонию в раннем младенчестве до того, как вашему ребенку исполнится шесть месяцев.
Гипотония также может поражать взрослых.
Насколько распространена гипотония?
Гипотония является наиболее распространенным заболеванием, которое влияет на двигательные навыки новорожденных. Точная частота возникновения неизвестна, так как гипотония часто является симптомом другого заболевания.
Является ли гипотония инвалидностью?
Гипотония, как отдельное состояние, может идентифицироваться как инвалидность, поскольку она может влиять на то, как человек выполняет свои повседневные задачи. Крайне редко у ребенка диагностируется гипотония без основного заболевания, связанного с ней.
Гипотония как симптом не является инвалидностью, но основной диагноз может быть инвалидностью.
Гипотония не влияет на интеллектуальные способности человека.
Симптомы и причины
Каковы симптомы гипотонии?
Дети с гипотонией имеют симптомы, при которых их тело напоминает тряпичную куклу. Медицинские работники могут ссылаться на то, что ваш ребенок «вялый» из-за своего диагноза. Симптомы гипотонии включают:
- Ваш ребенок не может поднять голову или контролировать мышцы шеи.
- Ваш ребенок чувствует себя вялым, когда его берут на руки.
- Ваш ребенок не может опираться на ноги.
- Ручки и ножки вашего ребенка висят прямо по бокам, не сгибаясь в локтях или коленях.
- Ваш ребенок испытывает затруднения при глотании или сосании.
- У вашего ребенка слабый плач.
- У вашего ребенка мышечная слабость.
Дети с диагнозом гипотония могут иметь задержку развития, которая влияет на их двигательные навыки, в том числе:
- Прямохождение.

- Ползание.
- Ходьба.
- Произносят свои первые слова.
- Кормят самостоятельно.
Что вызывает гипотонию?
Ошибка связи между проводящими путями, контролирующими движение, вызывает гипотонию. Эти пути соединяют головной и спинной мозг, нервы и мышцы. Причины гипотонии включают:
- Повреждение головного мозга или проблемы с формированием мозга вашего ребенка во время внутриутробного развития.
- Условия, влияющие на связь нервов с мышцами.
- Состояния, поражающие мышцы.
- Состояния, поражающие нервы, отвечающие за связь с мышцами.
- Инфекция.
- Недостаток кислорода до рождения ребенка или сразу после него.
Симптомом каких состояний является гипотония?
Гипотония обычно является симптомом другого заболевания. Эти состояния могут быть генетическими и врожденными (присутствующими при рождении). Некоторые состояния вызывают повреждение нервов и головного мозга по мере роста ребенка, что приводит к гипотонии как симптому. Эти условия включают:
Эти условия включают:
- Ахондроплазия.
- Синдром Дауна.
- Синдром Прадера-Вилли.
- Спинальная мышечная атрофия.
- Болезнь Тея-Сакса.
- Трисомия 13.
- Синдром Вильямса.
Другие состояния, которые могут вызывать гипотонию, включают:
- Рождение недоношенным (до 37 недель).
- Детский церебральный паралич.
- Воздействие ядов или токсинов.
- Гипотиреоз.
- Ночное апноэ.
- Травма спинного мозга.
Диагностика и тесты
Как диагностируется гипотония?
Диагноз гипотонии ставится сразу после рождения ребенка или до того, как ему исполнится шесть месяцев. Ваш лечащий врач осмотрит вашего ребенка на наличие физических симптомов заболевания мышц вашего ребенка, наблюдая за их:
- Равновесием и координацией.
- Двигательные навыки (хватание, переворачивание, сидение).
- Рефлексы.
- Сенсорные способности (зрение, слух, осязание).
Ваш поставщик медицинских услуг также изучит медицинский и генетический анамнез вашей семьи и определит, было ли это состояние результатом каких-либо осложнений, возникших до рождения вашего ребенка или во время родов.
Какие тесты диагностируют гипотонию?
Если ваш лечащий врач подозревает гипотонию, он предпримет шаги для диагностики основного состояния, вызвавшего симптом гипотонии. Тесты могут включать:
- Визуализирующие тесты для наблюдения за мозгом, такие как МРТ или КТ.
- Генетический тест для выявления любых генетических аномалий, вызывающих симптомы.
- Электромиограммы для измерения функционирования мышц и нервов.
Управление и лечение
Как лечить гипотонию?
После постановки диагноза гипотонии ваш лечащий врач проведет тест на основное состояние, вызвавшее симптом гипотонии. Ваш лечащий врач начнет лечение основного заболевания, после чего будет назначено симптоматическое лечение для устранения симптомов, включая:
- Физическую и трудовую терапию для улучшения двигательных навыков.

- Логопедия для решения проблем с речью, глотанием и дыханием.
- Терапия сенсорной стимуляции для улучшения сенсорной функции.
Поскольку у детей с диагнозом гипотония могут возникнуть проблемы с приемом пищи и глотанием из-за ослабленного мышечного тонуса, врач может поместить трубку в нос или прямо в желудок ребенка, чтобы обеспечить его питанием.
Как скоро после лечения мой ребенок почувствует себя лучше?
Гипотония — это пожизненное состояние, но мышечный тонус может улучшиться со временем при успешном лечении основного заболевания, вызвавшего симптомы у вашего ребенка.
Профилактика
Как снизить риск того, что у ребенка будет диагностирована гипотония?
Не существует способа предотвратить гипотонию, потому что она часто является симптомом основного заболевания, которое может быть генетическим. Генетические заболевания нельзя предотвратить. Если вы планируете забеременеть и хотите понять риск рождения ребенка с генетическим заболеванием, поговорите со своим лечащим врачом о генетическом тестировании.
Если вы беременны, вы можете предпринять шаги, чтобы предотвратить преждевременное рождение ребенка:
- Следуя указаниям вашего лечащего врача о рекомендуемых действиях во время беременности.
- Отказ от табака и неупотребление рекреационных наркотиков.
- Сбалансированное питание.
- Забота о себе и лечение любых основных заболеваний, которые могут повлиять на исход вашей беременности.
Перспективы/прогноз
Чего мне ожидать, если у меня будет ребенок с гипотонией?
Прогноз гипотонии зависит от основного диагноза. Гипотония — это пожизненное состояние, которое можно улучшить при лечении. У большинства детей с диагнозом гипотония наблюдается значительное улучшение мышечного тонуса по мере взросления.
Если вашему ребенку поставили диагноз основного генетического заболевания, есть вероятность, что симптомы гипотонии со временем могут ухудшиться. Чтобы лучше понять диагноз вашего ребенка, поговорите с его лечащим врачом или генетиком.
Жить с
Как ухаживать за ребенком с диагнозом гипотония?
Будьте особенно осторожны, поднимая ребенка, потому что дети с гипотонией более нежные, с мягкими участками в местах расположения мышц, из-за чего они кажутся дряблыми. Если вы поднимаете ребенка с гипотонусом, положив руки ему под мышки, он может выскользнуть из ваших рук, так как у него там нет мышечного сопротивления. Вашему ребенку будет трудно поддерживать себя так же, как детям, у которых нет этого заболевания. Соблюдайте лечение, рекомендованное вашим лечащим врачом, чтобы со временем улучшить мышечный тонус вашего ребенка.
Когда мне следует обратиться к врачу?
Если вы заметили, что мышечный тонус вашего ребенка снижается или ваш ребенок слабее, чем обычно, обратитесь к врачу. Это особенно важно, если ваш ребенок смог выполнить определенные двигательные навыки, например, сидеть прямо или хватать предметы, а затем вдруг не может выполнять эти задачи.
Какие вопросы я должен задать своему врачу?
- Существуют ли побочные эффекты лечения моего ребенка, направленного на устранение основного заболевания?
- Является ли гипотония моего ребенка результатом генетического заболевания?
- Как я могу помочь своему ребенку улучшить мышечный тонус в домашних условиях?
Часто задаваемые вопросы
В чем разница между гипотонией у детей и взрослых?
Диагноз гипотонии может быть поставлен как детям, так и взрослым.
