Содержание
СМИ об ИНВИТРО.
Март, 2010
Издание: Журнал «Детское здоровье» (тематическое приложение к журналу «Мой КРОХА и я»)
Лейла Аскерова, врач-консультант Независимой лаборатории ИНВИТРО
При диспансеризации врач обязательно назначает лабораторные исследования. Какие именно анализы необходимы трехлетнему ребенку перед поступлением в садик и что означают их результаты?
Общий клинический анализ крови
Общий клинический анализ крови широко используется как один из самых важных методов обследования при большинстве заболеваний. Кровь берут из безымянного пальчика или вены.
Как подготовить ребенка к исследованию? Общий клинический анализ крови рекомендуется сдавать утром, натощак — иначе результаты анализа могут оказаться неверными. До проведения исследования можно дать ребенку лишь немного воды.
Гемоглобин — это белковое вещество, содержащееся в эритроцитах крови и доставляющее кислород во все клетки организма. Норма для детей 1-5 лет — 11,0-14,0 г/дл (г на 100 мл). Показатели могут быть повышенными при обезвоживании организма, сильной рвоте, поносах, ожогах, а также при врожденных пороках сердца и других заболеваниях. Пониженные показатели указывают на анемию.
Норма для детей 1-5 лет — 11,0-14,0 г/дл (г на 100 мл). Показатели могут быть повышенными при обезвоживании организма, сильной рвоте, поносах, ожогах, а также при врожденных пороках сердца и других заболеваниях. Пониженные показатели указывают на анемию.
Эритроциты — клетки крови, красные кровяные тельца, которые содержат гемоглобин. Норма для детей 3-6 лет — 3,7-4,9 млн/мкл. Показатель бывает повышен, когда не хватает кислорода (хронические заболевания легких, врожденные пороки сердца), а также при избыточной потливости, рвоте, поносах, ожогах, отеках. Низкие показатели могут свидетельствовать о дефиците железа, белка, витаминов группы В.
Тромбоциты — элементы крови, останавливающие кровотечение. При недостатке тромбоцитов время кровотечения, например при травме, резко увеличивается. Норма для детей и взрослых -150-400 тыс/мкл. Повышенное содержание тромбоцитов может наблюдаться при различных воспалительных процессах. Пониженное — при вирусных заболеваниях (корь, краснуха, ветряная оспа, грипп).
Пониженное — при вирусных заболеваниях (корь, краснуха, ветряная оспа, грипп).
COЭ — скорость оседания эритроцитов. Норма для детей — 2-10 мм/час. Ускоренное СОЭ указывает на воспалительные процессы, острые и хронические инфекции. Замедленная реакция может наблюдаться при длительных диетах, голодании, нехватке питательных веществ.
Лейкоциты — клетки иммунной системы, белые кровяные тельца, обеспечивающие защиту от вирусов и бактерий. Норма для детей 2-4 лет — 5-15,5 тыс/мкл. Уровень лейкоцитов может понижаться при вирусных заболеваниях (грипп, вирусный гепатит, корь, краснуха, эпидемический паротит и др.). Повышенные показатели могут быть при бактериальных инфекциях и при лейкозах.
Существует пять видов лейкоцитов: нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы. Количество каждого вида в крови определяется в процентах.
Нейтрофилы — самый многочисленный вид лейкоцитов.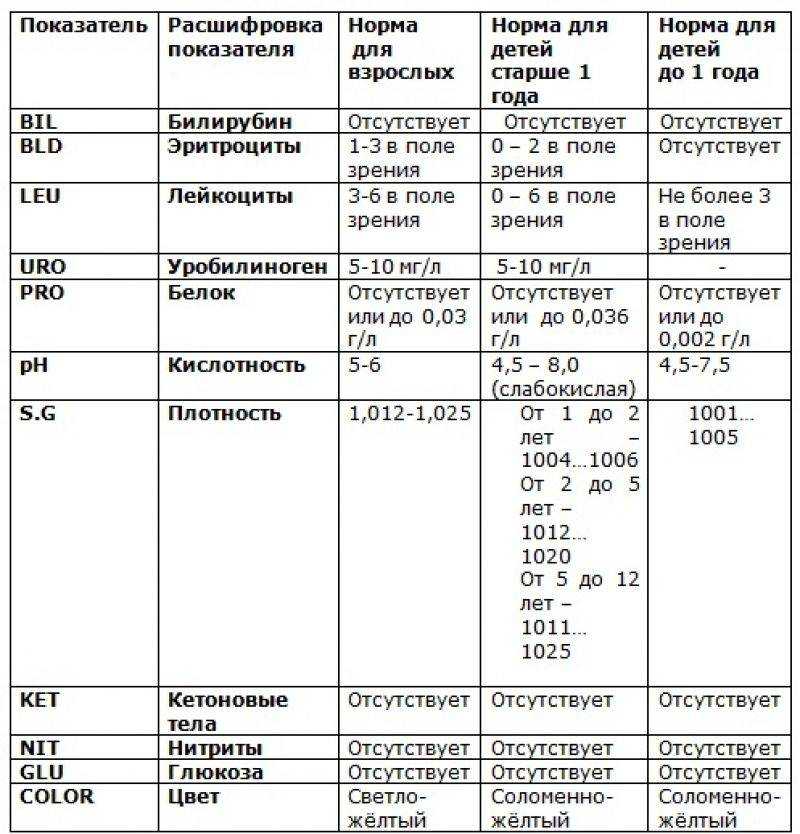 Главная их задача — защита организма от бактериальных инфекций. В зависимости от возраста и формы ядра нейтрофилы бывают сегментоядерные (зрелые) и палочкоядерные — более молодые. Норма для детей 2-5 лет: нейтрофилы сегментоядерные — 32-55%, палочкоядерные — 1-5%. Рост «палочек» свидетельствует об активном воспалительном процессе.
Главная их задача — защита организма от бактериальных инфекций. В зависимости от возраста и формы ядра нейтрофилы бывают сегментоядерные (зрелые) и палочкоядерные — более молодые. Норма для детей 2-5 лет: нейтрофилы сегментоядерные — 32-55%, палочкоядерные — 1-5%. Рост «палочек» свидетельствует об активном воспалительном процессе.
Лимфоциты обеспечивают «надзор» за вирусами, способствуют формированию иммунитета. Норма для детей 2-5 лет -33-55%.
Эозинофилы защищают организм от паразитов (глистов и пр.), а также указывают на аллергические и аутоиммунные реакции. Норма для детей 2-5 лет — 1-6%.
Моноциты выделяются из крови при воспалительных реакциях, поглощают вирусы и бактерии. Норма для детей 2-15 лет — 3-9%.
Базофилы участвуют в аллергических и клеточных воспалительных реакциях. Норма для детей и взрослых — 0-1%.
Общий анализ мочи
Это исследование необходимо для выявления различных заболеваний и контроля за их лечением. Его результаты зависят от того, правильно ли вы подготовили ребенка к исследованию, и как именно собирали мочу.
Его результаты зависят от того, правильно ли вы подготовили ребенка к исследованию, и как именно собирали мочу.
Как правильно собрать мочу? За день до анализа не давайте ребенку красные и оранжевые овощи и (свеклу, морковь, абрикосы и др.) — они могут изменить цвет мочи. Утром тщательно подмойте ребенка. У девочки ваткой, смоченной теплой водой, осторожно промывают область между половыми губами. У мальчика — слегка сдвигают кожицу с головки полового члена. Посуда для сбора мочи должна быть стерилизованной и сухой. В аптеках продаются специальные контейнеры. Собирать нужно так называемую среднюю «порцию» мочи. Это означает, что небольшое количество мочи нужно выпустить в унитаз, а затем подставить емкость для ее сбора. Но нельзя собирать всю мочу, выходящую во время мочеиспускания. Для анализа нужно 100-150 мл мочи. Анализ необходимо доставить в лабораторию в течение 2-3 часов после сбора, иначе результат исследования может поменяться.
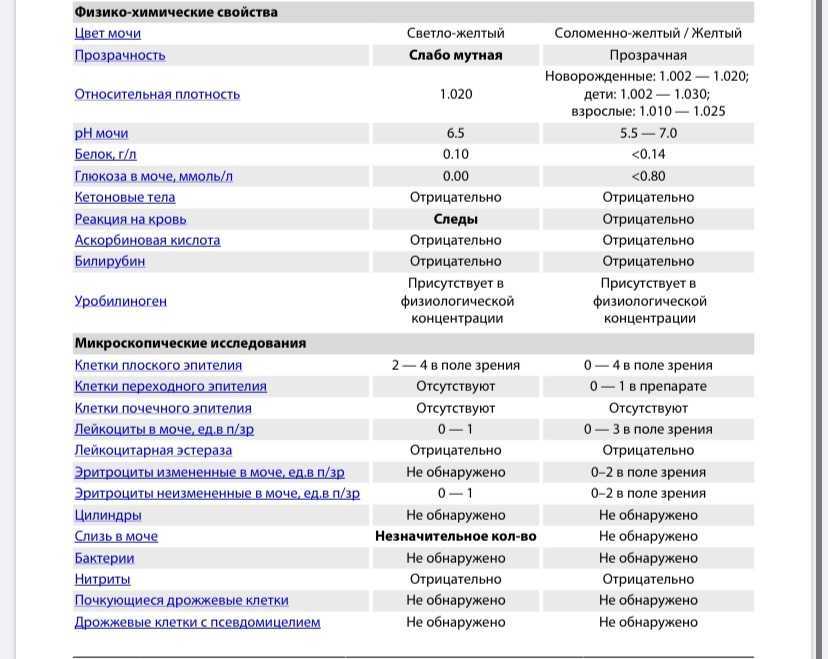
Цвет мочи у здорового ребенка в норме бывает соломенно-желтым. Изменение цвета говорит врачу об определенных проблемах. Например, слишком бледный — может сигнализировать о том, что у ребенка не все в порядке с почками, цвет пива — о вирусном гепатите, молочный — об инфекции мочевыводящих путей и т. д. Но, если накануне сбора анализа ребенок ел, например, свеклу или морковь, это может изменить цвет мочи.
Изменение цвета говорит врачу об определенных проблемах. Например, слишком бледный — может сигнализировать о том, что у ребенка не все в порядке с почками, цвет пива — о вирусном гепатите, молочный — об инфекции мочевыводящих путей и т. д. Но, если накануне сбора анализа ребенок ел, например, свеклу или морковь, это может изменить цвет мочи.
Прозрачность В норме моча прозрачная. При воспалении мочевыводящих путей, например, цистите, пиелонефрите, моча бывает с хлопьями и мутная.
Удельный вес (плотность мочи) Для детей 3 лет норма плотности — 1,010-1,017. Удельный вес снижается при болезнях почек, а также при употреблении большого количества жидкости и увеличивается при сахарном диабете, высокой температуре, поносе и рвоте.
рН (кислотная реакция) У здорового ребенка она слабокислая. В норме рН составляет 4,5-8,0. Если показатель выше нормы — это может говорить об инфекции мочевыводящих путей. Если цифры ниже нормы — проверьте ребенка на сахарный диабет.
Если цифры ниже нормы — проверьте ребенка на сахарный диабет.
Глюкоза В норме сахар в моче отсутствует (хотя показатель да 0,8 ммоль/л тоже считается нормальным). При концентрации глюкозы в крови более 3,8-9,9 ммоль/л сахар появляется в моче. Появление глюкозы может наблюдаться при сахарном диабете, панкреатите.
Белок Допустимо содержание белка до 0,036 г/л. Все, что выше этого показателя, может указывать на острые и хронические заболевания почек, воспалительные заболевания мочевыводящих путей.
Кетоновые тела В норме их быть в моче не должно. Очень часто по появлению кетоновых тел в моче у ребенка впервые диагностируется сахарный диабет.
Билирубин Его не должно быть в моче здорового ребенка. Наличие билирубина может быть обнаружено при заболеваниях печени, нарушениях оттока желчи.
Эпителий В норме в поле зрения должно быть не более 10 эпителиальных клеток.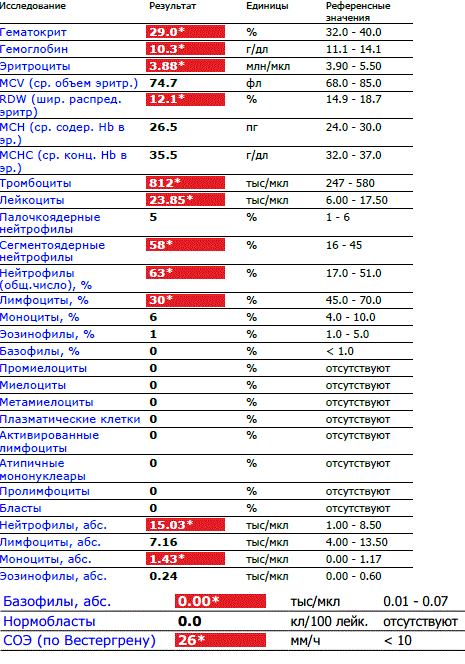 Повышенный показатель может говорить о воспалении мочевыводящих путей, желтухах различного происхождения. Но в такой ситуации обязательно сдайте анализ снова: возможно, что тревога напрасна, — вы просто неправильно подмыли ребенка.
Повышенный показатель может говорить о воспалении мочевыводящих путей, желтухах различного происхождения. Но в такой ситуации обязательно сдайте анализ снова: возможно, что тревога напрасна, — вы просто неправильно подмыли ребенка.
Лейкоциты в моче здорового ребенка содержатся в небольшом количестве — 0-6 в поле зрения. Если показатель выше, это свидетельствует о воспалительных процессах в почках (пиелонефрит) или мочевыводящих путях (цистит).
Эритроциты Норма — 0-2 в поле зрения. Их наличие может говорить о травмах и воспалительных заболеваниях почек и мочевого пузыря.
Бактерии Если на бланке анализа лаборант пишет «не обнаружено» — значит, все в порядке. Выявление бактерий в моче говорит об инфекционном поражении органов мочевыделительной системы (пиелонефрит, цистит и т. д.).
Дрожжевые грибки Чаще всего они оказываются в моче ребенка после лечения антибиотиками.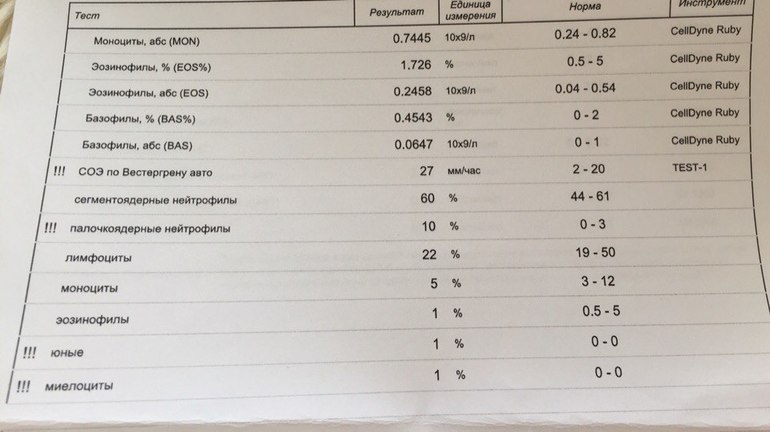
Цилиндры В норме в моче их быть не должно. Их появление может быть симптомом поражения почек.
Слизь В норме отсутствует (или присутствует в моче в незначительном количестве). Повышенные показатели наличия слизи возможны из-за воспалительных процессов в нижних отделах мочевыводящих путей. А может, вы плохо подмыли малыша.
Важно! Если в моче ребенка обнаружены отклонения от нормы, то анализ всегда сдается повторно. Возможно, вы нарушили правила его сбора. Если в моче обнаружены бактерии или грибки, чтобы определить вид конкретного «виновника», врач должен назначить дополнительно бактериологическое исследование мочи.
Исследования кала
Перед поступлением в детский сад обязательно нужно сделать анализ кала на яйца глистов и соскоб на энтеробиоз.
Анализ кала на яйца глистов Важно правильно подготовиться к нему. За 2-3 дня до анализа не рекомендуется ставить ребенку клизмы. Нельзя накануне исследования принимать слабительные, препараты железа, использовать ректальные свечи. Кал собирают сразу после дефекации в одноразовый пластиковый контейнер с герметичной крышкой (продается в аптеках). Контейнер необходимо привезти в лабораторию в течение 4 часов.
Нельзя накануне исследования принимать слабительные, препараты железа, использовать ректальные свечи. Кал собирают сразу после дефекации в одноразовый пластиковый контейнер с герметичной крышкой (продается в аптеках). Контейнер необходимо привезти в лабораторию в течение 4 часов.
Соскоб на энтеробиоз Этот анализ лаборант берет в лаборатории.
Важно! Диагностика гельминтозов по калу довольно затруднена, потому что яйца аскарид или остриц появляются в кале не каждый день, а методика исследования мазков под микроскопом требует большой тщательности. Для повышения достоверности анализ кала на яйца глистов желательно сдавать, как минимум, в течение 3 дней подряд. В случаях повышенного риска заражения (контакт с животными, игры в открытых песочницах, на земле, привычка ребенка грызть ногти или облизывать пальцы и т. п.) желательно пройти углубленное обследование, включающее помимо троекратного анализа кала специальные анализы крови, выявляющие антитела к гельминтам.
Полезные адреса
Получить информацию о ценах на анализы, а также узнать адрес ближайшего к вашему дому медицинского офиса, вы можете на указанных сайтах или по следующим телефонам:
Независимая лаборатория ИНВИТРО
Сайт лаборатории — www.invitro.ru
Телефон единой федеральной справочной службы: 8 (800) 200-363-0 (звонок бесплатный)
Санкт-Петербург
Лабораторная служба «Хеликс»
Сайт лаборатории — www.helix.ru
Тел.: 8 (812) 309-12-21 (многоканальный)
Лейкоциты в моче — норма по возрасту, причины повышенных показателей лейкоцитов у ребенка, женщин, мужчин
Опубликовано: 06.04.2021 16:30:00 Обновлено: 06.04.2021 Просмотров: 428239
Расшифровывать результаты анализов должен специалист, однако мало кто удерживается от того, чтобы самостоятельно не сравнить полученные значения с границами нормы. Результаты, отличающиеся от нормы, могут пугать и расстраивать. В этой статье мы расскажем, всегда ли лейкоциты в моче – это плохо, что означают повышенные и пониженные уровни лейкоцитов в моче, и когда стоит бить тревогу.
Результаты, отличающиеся от нормы, могут пугать и расстраивать. В этой статье мы расскажем, всегда ли лейкоциты в моче – это плохо, что означают повышенные и пониженные уровни лейкоцитов в моче, и когда стоит бить тревогу.
За что отвечают лейкоциты в моче
Лейкоциты – это клетки крови, белые кровяные тельца. Они обеспечивают иммунный ответ организма на внешние и внутренние неблагоприятные факторы. В норме лейкоциты циркулируют в кровяном русле. Уничтожая патогенную флору, они сами погибают и выводятся из организма с мочой. Поэтому высокий уровень лейкоцитов в моче – сигнал воспалительного процесса.
Показания к диагностике
Знать уровень лейкоцитов в моче необходимо в следующих ситуациях:
- Диагностика воспалительных заболеваний в организме.
-
Диагностика воспалительных процессов мочевыводящих путей. -
Профилактическое обследование.
-
Постановка на учет при беременности. -
Перед госпитализацией или любым хирургическим вмешательством. -
Оценка эффективности терапии.
Норма лейкоцитов в моче
Лейкоциты вырабатываются в костном мозге, откуда они попадают в кровь, где от недели до 20 дней защищают организм от вирусов и бактерий, а после погибают и удаляются, в том числе с мочой. В общем анализе мочи здорового мужчины микроскоп обнаружит не более 3 лейкоцитов. У женщин лейкоцитов может быть немного больше – до 6 штук. Большее количество – тревожный симптом. При пробе по Нечипоренко нормальный уровень лейкоцитов – не более 2000 клеток в 1 мл (у женщин допускается до 4000 клеток).
У детей референсные значения отличаются от «взрослых». Так, для грудничков нормальным показателем белых кровяных телец будет до 8 лейкоцитов в поле зрения микроскопа (для общего анализа мочи). Это количество может повышаться, когда у малыша режутся зубы.
У детей постарше нормальные значения приближаются к таковым у взрослых. Для расшифровки детских результатов существует специальная таблица, согласно которой нормальное количество лейкоцитов составляет:
- до 28 дней жизни: 5-7 у мальчиков, 8-10 – у девочек;
- до года: 5-6 у мальчиков, 8-9 – у девочек;
- от года: 0-5 у мальчиков, 0-6 – у девочек.
В целом, чем ниже показатель лейкоцитов, тем лучше. Выше представлена общепризнанная схема интерпретации результатов уровня лейкоцитов в общем анализе мочи, однако некоторые врачи уверены, что любое повышение их уровня выше 3 у людей любого пола и возраста – повод для тщательного обследования.
Повышенные лейкоциты в моче
Повышенные лейкоциты – сигнал воспалительного процесса. Однако часто встречается ложная лейкоцитурия, связанная с неправильным сбором биоматериала. Для общего анализа требуется средняя порция утренней мочи. Перед ее сбором нужно тщательно вымыть внешние половые органы водой комнатной температуры, промокнуть кожу. Горячая вода, активное трение, мытье с мочалкой могут спровоцировать выброс лейкоцитов и привести к ложнозавышенному результату.
Перед ее сбором нужно тщательно вымыть внешние половые органы водой комнатной температуры, промокнуть кожу. Горячая вода, активное трение, мытье с мочалкой могут спровоцировать выброс лейкоцитов и привести к ложнозавышенному результату.
Есть и другие физиологические причины, которые могут повлиять на результаты анализа:
- чрезмерные физические нагрузки;
- частое посещение бани;
- недостаточная гигиена;
- употребление некоторых лекарственных препаратов (антибиотиков и противовоспалительных).
Если сбор биоматериала выполнен верно, и не было внешних факторов, влияющих на результаты, но уровень лейкоцитов выше нормы, значит, присутствует воспалительный процесс. Причем воспаляться могут любые отделы мочевыводящих путей: уретра, мочеточники, мочевой пузырь, почки. Воспаление часто бывает вызвано патогенными микроорганизмами, которые тоже будут определены при анализе. Если в моче обнаружены бактерии, нужно сделать посев с чувствительностью к антибиотикам, чтобы подобрать наиболее эффективное и безопасное лечение.
Некоторые из наиболее распространенных причин повышенных лейкоцитов в моче:
- Инфекция мочевыводящих путей — наиболее вероятная причина лейкоцитов в моче. При любой инфекции иммунная система увеличивает производство белых кровяных телец, чтобы бороться с бактериями. Более половины женщин и примерно каждый пятый мужчина за свою жизнь сталкиваются с ИМП. Симптомы инфекции мочевыводящих путей: боль или жжение при мочеиспускании, более частое мочеиспускание, боль в животе, спине или боку, мутная моча.
- Мочекаменная болезнь. Чаще всего мочекаменная болезнь развивается у людей в возрасте 20–45 лет, причем мужчины страдают от нее в 2,5-3 раза чаще, чем женщины. Когда камень движется по мочеточнику, он царапает окружающие ткани. В ответ на это повреждение больше лейкоцитов выбрасывается в кровь.
- Сахарный диабет. У людей с диабетом чаще возникает бессимптомная бактериурия.
- Поражение почечных клубочков (гломерулонефрит). При этих состояниях почки повреждены и не могут в полной мере выполнять свои функции.

- Системные заболевания. Воспалительные процессы, локализованные в других органах и системах.
- Венерические и гинекологические воспалительные заболевания.
Лейкоциты бывают разных групп: нейтрофилы, эозинофилы, базофилы, клетки системы мононуклеарных фагоцитов (моноциты, тканевые макрофаги, дендритные клетки) и лимфоциты. Каждый тип характерен для разных заболеваний. Для определения вида лейкоцитурии потребуется дополнительное исследование мочи.
Пониженные лейкоциты в моче
У здорового человека максимально низкая концентрация лейкоцитов в моче. Поэтому не существует такого понятия, как пониженные лейкоциты в моче. Низкий уровень лейкоцитов в моче – это и есть норма.
Совсем иначе обстоят дела с анализом крови. Пониженный уровень белых кровяных телец в крови может свидетельствовать о сниженной функции костного мозга, аутоиммунных нарушениях, врожденных патологиях, острых инфекционных процессах.
Подробнее читайте в статье про лейкоциты в крови.
Анализы на лейкоциты в моче
Для определения количества лейкоцитов в моче чаще всего применяют два анализа:
- Общий клинический анализ мочи (код: 85-85-001). Самый простой и распространенный, но от этого не менее информативный анализ мочи. Во время исследования определяют цвет, прозрачность и уровень кислотности мочи, а также количество следующих показателей: эритроцитов, лейкоцитов, белка, сахара, билирубина, гемоглобина, кетоновых тел, цилиндров и клеток эпителиальной ткани.
- Проба по Нечипоренко (подсчет форменных элементов, код: 85-85-009). Назначается по результатам общего анализа мочи, если были обнаружены отклонения в результатах анализа. Определяет количество эритроцитов, лейкоцитов, цилиндров и бактерий в биоматериале. Это дополнительный тест при диагностике воспалительных заболеваний мочевыводящих путей.
Анализы мочи (для родителей) — Nemours KidsHealth
Врачи назначают детям анализы мочи, чтобы убедиться, что почки и некоторые другие органы работают должным образом, или когда они подозревают, что у ребенка может быть инфекция в почках, мочевом пузыре или других отделов мочевыводящих путей.
Почки вырабатывают мочу (мочу), поскольку они фильтруют отходы из кровотока, оставляя в крови вещества, необходимые организму, такие как белок и глюкоза. Поэтому, когда моча содержит глюкозу, слишком много белка или имеет другие нарушения, это может быть признаком проблемы со здоровьем.
Анализ мочи
Анализ мочи обычно назначается, когда врач подозревает, что у ребенка инфекция мочевыводящих путей (ИМП) или проблема со здоровьем, которая может вызвать аномалии в моче. Этот тест может измерить:
- наличие эритроцитов и лейкоцитов
- присутствие бактерий или других организмов
- наличие веществ, таких как глюкоза, которых обычно не должно быть в моче
- рН, который показывает, насколько кислой или щелочной является моча
- концентрация мочи
Иногда, когда моча содержит лейкоциты или белок, или результаты анализов кажутся ненормальными по другой причине, это связано с тем, как или когда была собрана моча. Например, у обезвоженного ребенка может быть концентрированная (более темная) моча или небольшое количество белка в моче. Но это может не означать, что есть проблемы со здоровьем. После регидратации ребенка эти «ненормальные» результаты могут исчезнуть. В зависимости от количества белка или других клеток в моче врач может повторить анализ мочи в другое время, просто чтобы убедиться, что все нормализовалось.
Например, у обезвоженного ребенка может быть концентрированная (более темная) моча или небольшое количество белка в моче. Но это может не означать, что есть проблемы со здоровьем. После регидратации ребенка эти «ненормальные» результаты могут исчезнуть. В зависимости от количества белка или других клеток в моче врач может повторить анализ мочи в другое время, просто чтобы убедиться, что все нормализовалось.
Page 1
Как проводится анализ мочи
В большинстве случаев моча собирается в чистый контейнер, затем в мочу помещается небольшая пластиковая полоска с пятнами химических веществ (щуп). Пятна меняют цвет, чтобы указать на такие вещи, как наличие лейкоцитов или глюкозы.
Далее врач или лаборант также обычно исследует тот же образец мочи под микроскопом на наличие других веществ, указывающих на другие состояния.
Если тест с полоской или микроскопия показывает лейкоциты, эритроциты или бактерии (возможные признаки инфекции почек или мочевого пузыря), врач может отправить мочу в лабораторию для посева мочи, чтобы определить бактерии, которые может быть причиной инфекции.
Получение образца мочи. Может быть сложно получить образцы мочи у детей для проверки на возможную инфекцию. Это связано с тем, что кожа вокруг отверстия мочеиспускательного канала (уретры) обычно является домом для некоторых из тех же бактерий, которые вызывают ИМП. Если эти бактерии загрязняют мочу, врачи не смогут использовать образец, чтобы определить, есть ли истинная инфекция или нет.
Во избежание этого кожу вокруг мочевого отверстия необходимо очистить и промыть непосредственно перед сбором мочи. В этом методе «чистой уловки» пациент (или родитель) очищает кожу, затем ребенок мочится, на мгновение останавливается (если ребенок достаточно взрослый, чтобы сотрудничать), затем снова мочится в контейнер для сбора. Целью является поймать мочу в «середине потока».
В некоторых случаях (например, если ребенок не приучен к туалету) врач или медсестра вводят катетер (узкую мягкую трубку) через отверстие мочевыводящих путей в мочевой пузырь, чтобы получить образец мочи. В определенных ситуациях вокруг области подгузника ребенка можно поместить стерильный пакет для сбора мочи.
В определенных ситуациях вокруг области подгузника ребенка можно поместить стерильный пакет для сбора мочи.
Если у вас есть какие-либо вопросы об анализах мочи, поговорите со своим врачом.
Диагностика инфекций мочевыводящих путей у детей
АЛЕХАНДРО ХОБЕРМАН, доктор медицины, и ЭЛЛЕН Р. ВАЛЬД, доктор медицины.
Статья Hellerstein 1 в этом выпуске посвящена факторам риска инфекций мочевыводящих путей у детей и рассматривает методы профилактики. Оставляя в стороне вопрос обрезания и аномального мочеиспускания, этот комментарий будет посвящен диагностике инфекций мочевыводящих путей у детей и выбору методов визуализации после постановки диагноза.
Новорожденные девочки подвергаются особенно высокому риску инфекции мочевыводящих путей. Заболеваемость инфекциями мочевыводящих путей выше в течение первого года жизни, чем в любом другом возрасте в детстве. 2 В нашем первоначальном исследовании изучалась распространенность инфекций мочевыводящих путей у лихорадящих младенцев с очевидным источником лихорадки и без него, которые поступили в отделение неотложной помощи. Посевы мочи, полученные с помощью катетера, были положительными у 5,3% из 945 младенцев с лихорадкой. Распространенность не менялась с возрастом, но была выше у девочек, чем у мальчиков (8,8 процента против 2,5 процента; P < 0,0001) и была выше у белых младенцев, чем у чернокожих (6,6 процента против 3,6 процента; 9).0055 P < 0,05). Когда пол, раса и степень температуры были объединены в качестве факторов риска, было обнаружено, что белые женщины, чья самая высокая температура составляла не менее 102,2 ° F (39 ° C), подвергались особенно высокому риску инфекции мочевыводящих путей (распространенность 17 процентов).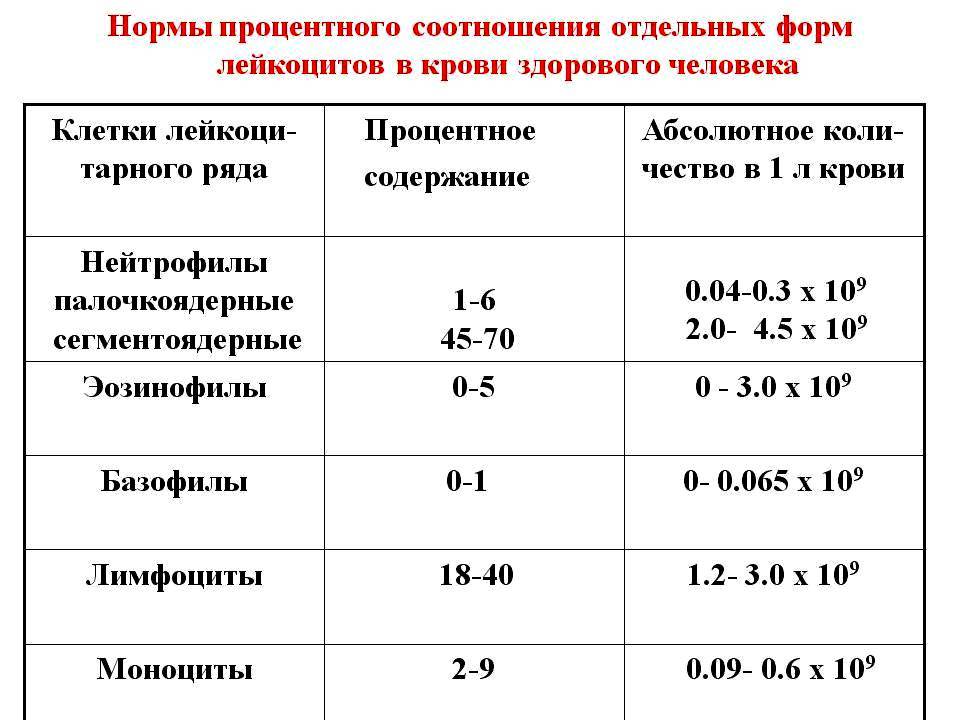 3
3
Диагностика инфекции мочевыводящих путей является серьезной проблемой, и она должна основываться как на результатах анализа мочи, так и на результатах посева правильно собранного образца мочи. У детей старшего возраста, приученных к туалету, уместно поймать чистую особь в середине течения. Надлобковая аспирация может быть необходима недоношенным детям, девочкам, у которых катетеризация невозможна из-за спаек половых губ, необрезанным мальчикам с узкой крайней плотью и детям с различными анатомическими аномалиями. В большинстве других ситуаций обычно получают катетеризированный образец.
Бактерии, выращенные из мочи, могут возникать из следующих источников: (1) контаминация вне мочевыводящих путей, (2) колонизация дистального отдела уретры (контаминация из мочевыводящих путей), (3) бессимптомная колонизация мочевого пузыря моча или (4) истинная инфекция мочевыводящих путей. «Расширенный анализ мочи» был полезным скрининговым тестом для выявления этих состояний.
В течение последних лет мы оценивали нецентрифугированные образцы мочи, полученные с помощью катетера от детей раннего возраста с лихорадкой, и подсчитывали лейкоциты на мм 3 с помощью гемоцитометра Нойбауэра. Из 3 257 посевов мочи в большинстве (2 983 или 92 процента) роста не наблюдалось. Образцы с количеством бактерий от 1 до 49 000 колониеобразующих единиц (КОЕ) на мл с большей вероятностью давали непатогенные микроорганизмы или смешанные микроорганизмы, чем единичные патогены. Образцы с количеством не менее 50 000 КОЕ, скорее всего, дадут одиночные патогены. Из всех образцов, в которых была стерильная культура, 97 процентов имели менее 10 лейкоцитов на мм.3 , и только 89 образцов или 3 процента имели более 10 лейкоцитов на мм 3 . Напротив, в 90% образцов мочи с концентрацией более 50 000 КОЕ на мл было не менее 10 лейкоцитов на мм 3 .
Таким образом, инфекция мочевыводящих путей лучше всего определяется наличием не менее 10 лейкоцитов на мм 3 на гемоцитометре и посевами с ростом не менее 50 000 КОЕ на мл в образцах, полученных катетером у детей раннего возраста с лихорадкой. 4 Для образцов средней порции чистой мочи, по крайней мере, 10 5 КОЕ на мл одного мочевого патогена обычно считается положительным посевом мочи. Эти определения почти всегда отличают истинные инфекции мочевыводящих путей от бактериурии, связанной с контаминацией или колонизацией мочевыводящих путей (бессимптомная бактериурия). Важно понимать, что иногда небольшое количество колоний бактерий в моче может быть значительным.
4 Для образцов средней порции чистой мочи, по крайней мере, 10 5 КОЕ на мл одного мочевого патогена обычно считается положительным посевом мочи. Эти определения почти всегда отличают истинные инфекции мочевыводящих путей от бактериурии, связанной с контаминацией или колонизацией мочевыводящих путей (бессимптомная бактериурия). Важно понимать, что иногда небольшое количество колоний бактерий в моче может быть значительным.
Когда образцы мочи получают путем надлобковой аспирации, рост мочевых патогенов в любом количестве считается значительным (за исключением 20 000–30 000 КОЕ на мл коагулазонегативных стафилококков). Даже при катетеризации образцов повторное обнаружение одного вида бактерий в образцах с количеством колоний ниже 50 000 КОЕ на мл (особенно у пациентов с симптомами) следует рассматривать как показатель истинной инфекции. Количество колоний бактерий может упасть ниже диапазона, характерного для инфекции, при наличии одного из следующих факторов: (1) в моче присутствует бактериостатический агент; (2) наблюдается быстрый поток мочи с уменьшенным инкубационным временем; (3) закупорка мочеточника, препятствующая отхождению бактерий в мочевой пузырь; или (4) инфекция ограничена областями почек, недоступными непосредственно для почечных канальцев.
Визуализирующие исследования являются частью стандартной медицинской помощи после диагностики первой инфекции мочевыводящих путей у детей младшего возраста. В рамках недавно завершенного клинического исследования 5 179 детей в возрасте от 1 до 24 месяцев с лихорадкой (выше 100,9°F [38,2°C]) прошли ультразвуковое исследование почек и сканирование почек с димеркаптоянтарной кислотой, меченной технецием 99m ( сканирование DMSA), выполненное в течение 48 часов после постановки диагноза, цистоуретрограмма мочеиспускания, выполненная через месяц после постановки диагноза, и повторное сканирование DMSA, выполненное через шесть месяцев. Результаты ультразвукового исследования почек и сканирования DMSA во время поступления инфекции мочевыводящих путей не повлияли на тактику лечения ни у одного пациента.
В настоящее время широкое использование пренатальной ультрасонографии приводит к выявлению обструкции мочевыводящих путей внутриутробно. Соответственно, рекомендуется выборочное, а не рутинное проведение УЗИ (т.