Содержание
Делают ли детям КТ? — DocDoc.ru
Компьютерная томография – это информативный метод диагностики костей, сосудов и внутренних органов с применением рентгеновских лучей и компьютерной обработки данных. КТ делают как маленьким детям, так и взрослым. Делают ли КТ грудным и детям до 3 лет, опасны ли такие дозы облучения детям и вредно ли КТ ребенку под наркозом. Эти вопросы волнуют родителей, столкнувшихся с назначениями врачей на компьютерную томографию. На вопрос со скольки лет делают КТ детям врачи отвечают, что выполнение процедуры возможно с рождения. Последствия лучевой нагрузки одинаковы и в 2, и в 5, и в 10 лет.
КТ ребенку можно делать строго по показаниям и назначению врача. Облучение и наркоз действительно вредны для здоровья малыша, поэтому рентгеновское сканирование назначают только если других методов диагностики недостаточно.
Как часто можно делать КТ детям и сколько по времени делается процедура?
Компьютерная томография длится не более получаса, включая укладывание пациента, само исследование занимает несколько минут. Перерыв между обследованиями желателен от 4 до 6 месяцев, но при острой необходимости диагностику повторяют чаще. Для скорейшего выведения радиации, врачи рекомендуют после каждого обследования давать ребенку пить как можно больше, а также гулять на свежем воздухе, но избегая солнца. Детям до 7 лет чаще всего выполняют диагностику под наркозом, с 8 и старше делают без наркоза, так как ребенок уже способен лежать неподвижно несколько минут и задерживать дыхание при необходимости. Особенности проведения КТ грудному ребенку до года заключаются в том, что малыша пеленают и фиксируют ремнями во избежание непроизвольных движений в момент обследования.
Перерыв между обследованиями желателен от 4 до 6 месяцев, но при острой необходимости диагностику повторяют чаще. Для скорейшего выведения радиации, врачи рекомендуют после каждого обследования давать ребенку пить как можно больше, а также гулять на свежем воздухе, но избегая солнца. Детям до 7 лет чаще всего выполняют диагностику под наркозом, с 8 и старше делают без наркоза, так как ребенок уже способен лежать неподвижно несколько минут и задерживать дыхание при необходимости. Особенности проведения КТ грудному ребенку до года заключаются в том, что малыша пеленают и фиксируют ремнями во избежание непроизвольных движений в момент обследования.
Что лучше для ребенка — КТ или МРТ
Первое предполагает рентгеновское излучение, второе воздействие магнитного поля. Безусловно, МРТ безопаснее для здоровья маленького пациента, но, к сожалению, не все патологии можно выявить без КТ. Для улучшения визуализации кровеносных сосудов, или опухоли применяют контрастный препарат. В таком случае важно обратиться к аллергологу и исключить аллергическую реакцию на йод, так как это составляющая контрастного вещества.
В таком случае важно обратиться к аллергологу и исключить аллергическую реакцию на йод, так как это составляющая контрастного вещества.
Если вас беспокоит какая-то проблема со здоровьем, запишитесь на диагностику. Успех лечения зависит от правильно поставленного диагноза.
Подготовка к исследованию
Если планируется применение наркоза необходимо подготовить малыша и не кормить его за 4 часа до исследования. Кроме этого врачи просят заключение электрокардиограммы, общие анализы мочи и крови. Деток старшего возраста важно подготовить морально, объяснить заранее как будет проходить процедура и убедить слушаться указаний врача.
Наиболее часто малышам делают КТ головы, рук, ног, пальцев, предплечья и т.п. Это связано с подвижностью малышей, падениями с высоты и полученными травмами. Новорожденным назначают компьютерную томографию головного мозга в связи с родовыми травмами, врожденными аномалиями, преждевременными родами. В возрасте до года первичной диагностикой головного мозга является нейросонография и только если на УЗИ выявлен серьезный диагноз, для уточнения применят компьютерную томографию головы. После года нейросонография неэффективна, так как закрывается родничок, и кости черепа препятствуют прохождению ультразвуковых лучей. КТ органов грудной клетки детям выполняют при подозрениях на пневмонию, патологии развития сердца, пищевода, легких. В любом случае, окончательное решение о выборе метода диагностики остается за врачом, который учитывает соотношение пользы и вреда для организма малыша.
После года нейросонография неэффективна, так как закрывается родничок, и кости черепа препятствуют прохождению ультразвуковых лучей. КТ органов грудной клетки детям выполняют при подозрениях на пневмонию, патологии развития сердца, пищевода, легких. В любом случае, окончательное решение о выборе метода диагностики остается за врачом, который учитывает соотношение пользы и вреда для организма малыша.
Данная статья размещена исключительно в познавательных целях, не заменяет приема у врача и не может быть использована для самодиагностики.
20 мая 2020
Топ-5 диагностических центров
299 отзывов
78 отзывов
2451 отзыв
839 отзывов
61 отзыв
Показать все клиники
Компьютерная томография повышает риск возникновения рака мозга и лейкоза у детей
Такая разновидность рентгеновского исследования, как компьютерная томография (КТ) представляет собой экономически выгодный, легко выполнимый и в то же время высокоинформативный диагностический метод, а потому широко применяется как у детей, так и у взрослых. Популярность КТ во всем мире существенно возросла за последние десятилетия: в частности, в США с 1980 по 2006 г. число случаев проведения КТ увеличилось с 3 млн до 60 млн в год (в последнем случае из них 7 млн проведены детям).
Популярность КТ во всем мире существенно возросла за последние десятилетия: в частности, в США с 1980 по 2006 г. число случаев проведения КТ увеличилось с 3 млн до 60 млн в год (в последнем случае из них 7 млн проведены детям).
У детей в возрасте до 16 лет примерно в 80% случаев КТ проводится исследование головы, в то время как после 16 лет этот показатель снижается уже до 40% с увеличением доли КТ грудной клетки, брюшной полости и таза. При этом чаще всего поводами для направления детей на КТ головы являются травмы, подозрения на новообразования и врожденные аномалии.
Доза облучения, полученная пациентом при прохождении КТ, зависит от размеров пациента и исследуемой области тела. Например, по данным P.C. Shrimpton и соавторов (2006), исследовавших около ¼ всех КТ-аппаратов Великобритании, при КТ головы младенца первого года жизни поглощенная доза составляет до 28–34 мГр, ребенка в возрасте 5 лет — до 42–50 мГр, 10 лет — до 52–68 мГр (по показателям верхней границы 3-го квартиля). Предполагается, что такая доза относительно безопасна, то есть диагностическая ценность КТ превышает опасность потенциальных побочных эффектов.
Предполагается, что такая доза относительно безопасна, то есть диагностическая ценность КТ превышает опасность потенциальных побочных эффектов.
Однако результаты когортного ретроспективного исследования, опубликованного в онлайн-версии журнала «Lancet», свидетельствуют о том, что ребенок, который подвергся КТ и получил дозу облучения около 50 мГр, имеет в дальнейшем в 3 раза выше риск развития лейкоза, а те, кто получил дозу около 60 мГр, — почти в 3 раза выше риск злокачественных новообразований головного мозга.
«Уже более 20 лет специалисты из нашего университета изучают влияние радиации на человеческий организм, а данное исследование продлилось 8 лет, — рассказал руководитель исследовательской группы Марк Пирс (Mark Pearce) из Нью-Каслского университета, Великобритания. — И по завершении работ мы можем утверждать: получаемая ребенком при КТ доза радиации утраивает риск развития лейкоза и рака мозга в дальнейшем… Дети более радиочувствительны, чем взрослые, и потому ионизирующее излучение представляет для них бóльшую опасность».
Участниками исследования стали дети и молодые взрослые (в возрасте <22 лет), без онкологических заболеваний в анамнезе, которые впервые проходили КТ-обследование в одном из центров Национальной службы здравоохранения (National Health Service) в 1985–2002 г. Исследователи измеряли поглощенную дозу для головного мозга и красного костного мозга пациента при проведении однократной КТ. Для исключения вероятности того, что в поле зрения ученых попадут заболевания, по поводу которых и была назначена КТ, наблюдение за случаями лейкоза начиналось через 2 года, а за случаями рака мозга — через 5 лет после проведения КТ.
За время наблюдения лейкоз выявлен у 74 из 178 604 человек, новообразования мозга — у 135 из 176 587 пациентов. При этом определена достоверная положительная ассоциация между поглощенной дозой излучения при КТ и развитием лейкоза (избыточный относительный риск (ИОР) на 1 мГр 0,036; 95% доверительный интервал (ДИ) 0,005–0,120; p=0,0097), а также развитием опухолей мозга (ИОР на 1 мГр 0,023; 95% ДИ 0,010–0,049; p<0,0001).
По сравнению с пациентами, получившими дозу излучения <5 мГр, те дети, которые получили >30 мГр (средняя доза 51,13 мГр), имели относительный риск развития лейкоза 3,18 (95% ДИ 1,46–6,94). Аналогичный показатель касательно рака мозга для тех больных, которые получили суммарно 50–74 мГр (в среднем — 60,42 мГр), составил 2,82 (95% ДИ 1,33–6,03). При подсчетах с использованием регрессивной модели выяснено, что получение стандартной дозы облучения при однократном КТ головы среди детей в возрасте <10 лет приводит к 1 случаю лейкоза и 1 случаю рака мозга на 10 тыс. пациентов.
По словам М. Пирса, указанную суммарную дозу (60 мГр) мозг ребенка в возрасте до 15 лет обычно получает при проведении 2–3 КТ, а что касается красного костного мозга, то так как при КТ туловища доза значительно ниже, чем при КТ головы, то указанную дозу можно получить за 5–10 КТ. Безусловно, риск развития указанных заболеваний варьирует в зависимости от характеристик аппаратуры, возраста ребенка и исследуемой области.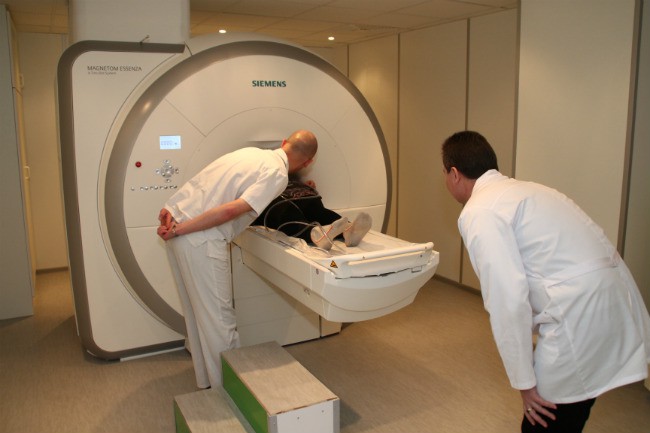
М. Пирс и его коллеги полагают, что следует шире применять альтернативные диагностические методы, которые не связаны с ионизирующим излучением: например, в некоторых случаях могут быть уместны ультразвуковое исследование и магнитно-резонансная томография. С учетом полученных сведений КТ стоит проводить по строгим клиническим показаниям и только тогда, когда это действительно необходимо. В таком случае немедленная выгода от КТ перевешивает потенциальные долгосрочные риски, кроме того, КТ устраняет необходимость седации или наркоза у пациентов раннего возраста, потому в обозримом будущем КТ останется широко используемым диагностическим методом. Усилия исследователей в области радиологии и производителей КТ-аппаратуры при этом должны быть направлены на максимальное снижение дозы излучения.
Алина Жигунова
© Alexei171/Dreamstime.com/Dreamstock.ru
КТ для детей с травмами головы
Когда они нужны, а когда нет
Удар по голове может быть страшным. Но обычно это не очень серьезно. Часто бывает просто легкое сотрясение мозга, без серьезных повреждений, таких как кровотечение или трещины в черепе.
Но обычно это не очень серьезно. Часто бывает просто легкое сотрясение мозга, без серьезных повреждений, таких как кровотечение или трещины в черепе.
После травмы головы врач может назначить обследование, называемое компьютерной томографией (произносится как «кошачье» сканирование). Компьютерная томография требует много рентгеновских снимков, чтобы создать трехмерное изображение мозга. Но вашему ребенку может не понадобиться компьютерная томография при незначительной травме головы. Вот почему:
Часто компьютерная томография не требуется.
Около половины детей, находящихся в отделениях неотложной помощи с черепно-мозговыми травмами, проходят компьютерную томографию. Но каждый третий томограф не нужен. Перед назначением компьютерной томографии врач должен осмотреть ребенка и расспросить о травме и симптомах.
Если ваш врач считает, что у вашего ребенка легкое сотрясение мозга, компьютерная томография, вероятно, не поможет — результаты компьютерной томографии обычно в норме.
КТ
лучше подходит для других видов травм, таких как переломы черепа или кровоизлияние в мозг. Сотрясение мозга не вызвано кровоизлиянием в мозг.
Компьютерная томография сопряжена с риском.
КТ использует радиацию, которая может увеличить риск развития рака. Дети, и особенно младенцы, подвергаются большему риску, потому что их мозг все еще развивается. А ненужные компьютерные томографии могут привести к большему количеству анализов и процедур с большим риском.
Компьютерная томография стоит дорого.
КТ головного мозга могут стоить от 500 до 900 долларов. Стоимость варьируется в широких пределах. Можно спросить, действительно ли сканирование необходимо, прежде чем тратить деньги.
Когда обратиться к врачу.
Немедленно обратитесь к врачу, если ваш ребенок потерял сознание, у него непрекращающаяся головная боль, головокружение, спутанность сознания или тошнота. Эти симптомы могут проявиться через несколько часов или дней.
Когда делать компьютерную томографию головного мозга.
Врач должен назначить компьютерную томографию, если существует вероятность перелома черепа или кровотечения у ребенка. Врач должен спросить о несчастном случае и симптомах, перечисленных ниже. Врач также должен осмотреть ребенка на наличие признаков перелома черепа, таких как синяки под глазами и кровотечение.
Несчастные случаи , перечисленные ниже, с большей вероятностью могут привести к серьезным травмам головы:
- Автомобильная авария
- Падение с высоты трех и более футов над землей
- Падение с пяти или более ступенек
- Падение с велосипеда без шлема
Симптомы , перечисленные ниже, могут быть признаками серьезной травмы:
- Потеря сознания
- Покалывание на одной стороне тела
- Головокружение или потеря равновесия
- Потеря зрения или слуха
- Головная боль, которая усиливается
- Быть очень сонным или раздражительным
Чего ожидать, если потребуется компьютерная томография.
- Скоро должна пройти компьютерная томография. Ребенку может потребоваться немедленное лечение.
- Врач применит самую низкую дозу радиации.
- Сканирование будет включать только голову (если нет травм шеи или позвоночника).
- Повторные сканирования будут исключены.
Этот отчет предназначен для использования при разговоре со своим лечащим врачом. Это не замена медицинской консультации и лечению. Вы используете этот отчет на свой страх и риск.
© 2014 Consumer Reports. Разработан в сотрудничестве с Американской академией педиатрии.
03/2014
Когда безопасно отказаться от КТ у детей с черепно-мозговой травмой?
- Список журналов
- Джей Фам Практ
- PMC3183937
J Fam Pract. 2010 март; 59(3): 159–164.
2010 март; 59(3): 159–164.
, MD и , MD, MPP
John Hickner, MD, MSc, PURLS Editor
John Hickner,
Отделение семейной медицины, Кливлендская клиника
;
Информация об авторе Информация об авторских правах и лицензиях Отказ от ответственности
Новые правила клинического прогнозирования облегчают выявление детей с низким риском серьезного повреждения головного мозга и снижают зависимость от компьютерной томографии.
ИЗМЕНЕНИЕ ПРАКТИКИ
Используйте эти недавно полученные и проверенные правила клинического прогнозирования, чтобы решить, каким детям требуется компьютерная томография после черепно-мозговой травмы. 1
СИЛЬНАЯ РЕКОМЕНДАЦИЯ
A : Основано на последовательных, качественных доказательствах, ориентированных на пациента.
Kuppermann N, Holmes JF, Dayan PS, et al. Выявление детей с очень низким риском клинически важных повреждений головного мозга после черепно-мозговой травмы: проспективное когортное исследование. Ланцет . 2009; 374:1160-1170.
Ланцет . 2009; 374:1160-1170.
К вам в кабинет врывается встревоженная мать, неся своего 22-месячного сына, который час назад упал и ударился головой. У ребенка на лбу шишка размером с яйцо. Расспросив его маму об инциденте, вы узнаете, что мальчик упал из сидячего положения на стул, который находился примерно в 2 футах от земли. Он не потерял сознание, у него нет пальпируемого перелома черепа, и с тех пор он ведет себя нормально. Тем не менее, его мать хочет знать, следует ли ей отвезти мальчика в отделение неотложной помощи (ED) для компьютерной томографии (КТ) головы, «просто на всякий случай». Что ты должен сказать ей?
Черепно-мозговая травма (ЧМТ) является ведущей причиной детской заболеваемости и смертности. В Соединенных Штатах детская травма головы является причиной 7200 смертей, 60 000 госпитализаций и более 600 000 посещений отделения неотложной помощи ежегодно. 2 КТ является диагностическим стандартом при подозрении на серьезное повреждение в результате травмы головы, и более половины всех детей, доставленных в отделения неотложной помощи в результате травмы головы, проходят КТ. 3
3
КТ не является безопасным
9Однако 0004 КТ не являются доброкачественными. Помимо рисков, связанных с седацией, диагностическое облучение является канцерогеном. Подсчитано, что от 1 из 1000 до 1 из 5000 КТ головы приводит к летальному исходу, и чем младше ребенок, тем выше риск. 4 Таким образом, когда ребенок получает травму головы, жизненно важно взвесить потенциальную пользу визуализации (обнаружение серьезной, но излечимой травмы) и риск (рак, вызванный КТ).
Клинические правила прогнозирования изображений головы у детей традиционно менее надежны, чем правила для взрослых, особенно для невербальных детей. Руководящие принципы согласны с тем, что для детей с умеренной или тяжелой травмой головы или с оценкой по шкале комы Глазго (ШКГ) ≤13 обязательно рекомендуется КТ. 5 Руководящие принципы менее ясны в отношении необходимости КТ для детей с ШКГ 14 или 15 лет. результаты, производительность. Только 2 из 8 правил прогнозирования были получены в результате высококачественных исследований, и ни одно из них не было подтверждено в популяции, отдельной от группы, в которой они были получены. 6 Для выявления детей с низким риском серьезной излечимой травмы головы, которым не требуется КТ головы, требовалось высококачественное, эффективное, проверенное правило.
6 Для выявления детей с низким риском серьезной излечимой травмы головы, которым не требуется КТ головы, требовалось высококачественное, эффективное, проверенное правило.
Исследователи из Сети прикладных исследований педиатрической неотложной помощи (PECARN) провели проспективное когортное исследование, чтобы сначала вывести, а затем проверить правила клинического прогнозирования для выявления детей с очень низким риском клинически значимой черепно-мозговой травмы (КИЧМТ). Они определили киЧМТ как смерть в результате ЧМТ, потребность в нейрохирургическом вмешательстве, интубации > 24 часов или госпитализации на > 2 ночей по поводу ЧМТ.
Двадцать пять отделений неотложной помощи в Северной Америке включали пациентов моложе 18 лет с оценкой по ШКГ 14 или 15, обратившихся в течение 24 часов после черепно-мозговой травмы. Пациентов исключали, если механизм травмы был тривиальным (т. е. падение с уровня земли, ходьба или наезд на неподвижные объекты без каких-либо признаков или симптомов травмы головы, кроме ссадин или рваных ран на коже головы). Также были исключены дети, перенесшие проникающую травму, у которых была известная опухоль головного мозга или ранее существовавшее неврологическое расстройство, что осложняло оценку, или дети, подвергшиеся визуализации черепно-мозговой травмы во внешнем учреждении. Из 57 030 потенциальных участников 42 412 пациентов прошли квалификацию для участия в исследовании.
Также были исключены дети, перенесшие проникающую травму, у которых была известная опухоль головного мозга или ранее существовавшее неврологическое расстройство, что осложняло оценку, или дети, подвергшиеся визуализации черепно-мозговой травмы во внешнем учреждении. Из 57 030 потенциальных участников 42 412 пациентов прошли квалификацию для участия в исследовании.
Поскольку исследователи намеревались разработать 2 правила клинического прогнозирования для детей — 1 для детей младше 2 лет (довербальное) и 1 для детей ≥2 лет, — они разделили участников на эти возрастные группы. Обе группы были дополнительно разделены на производные когорты (8502 довербальных пациента и 25 283 пациента ≥2 лет) и валидационные когорты (2216 и 6411 пациентов соответственно).
Основываясь на своей клинической оценке, врачи скорой помощи выполнили компьютерную томографию в общей сложности 14 969 детей и обнаружили КИЧМТ у 376—35% и 0,9% от 42 412 участников исследования соответственно. Шестидесяти пациентам потребовалась нейрохирургия. Исследователи установили результаты для 65% участников, которые не проходили компьютерную томографию, по телефону, медицинской карте и последующему наблюдению в морге; В результате 96 пациентов вернулись в участвующее медицинское учреждение для последующего лечения и компьютерной томографии. Из этих 96 у 5 пациентов была обнаружена ЧМТ. Один ребенок перенес ЧМТ и был госпитализирован на 2 ночи по поводу ушиба головного мозга.
Исследователи установили результаты для 65% участников, которые не проходили компьютерную томографию, по телефону, медицинской карте и последующему наблюдению в морге; В результате 96 пациентов вернулись в участвующее медицинское учреждение для последующего лечения и компьютерной томографии. Из этих 96 у 5 пациентов была обнаружена ЧМТ. Один ребенок перенес ЧМТ и был госпитализирован на 2 ночи по поводу ушиба головного мозга.
Исследователи использовали установленные методы правил прогнозирования и рекомендации Стандартов отчетности об исследованиях диагностической точности (STARD) для получения правил. Они присвоили относительную стоимость 500 к 1 за неспособность идентифицировать пациента с КИЧМ по сравнению с неправильной классификацией пациента, у которого не было КИЧМ.
Отрицательный результат = 0 из 6 предикторов
Правила, которые были выведены и утверждены на основе этого исследования, являются более подробными, чем предыдущие правила педиатрического прогнозирования. Для детей младше 2 лет новый стандарт включает 6 факторов: измененное психическое состояние, пальпируемый перелом черепа, потеря сознания (LOC) на ≥5 секунд, нелобная гематома скальпа, тяжелая травма и ненормальное поведение (по словам родителей).
Для детей младше 2 лет новый стандарт включает 6 факторов: измененное психическое состояние, пальпируемый перелом черепа, потеря сознания (LOC) на ≥5 секунд, нелобная гематома скальпа, тяжелая травма и ненормальное поведение (по словам родителей).
Правило прогнозирования для детей ≥2 лет также имеет 6 критериев с некоторыми ключевыми отличиями. Хотя он также включает измененный психический статус и механизм тяжелой травмы, он также включает клинические признаки перелома основания черепа, любой LOC, рвота и сильная головная боль в анамнезе. Далее критерии определяются следующим образом:
Измененный психический статус: GCS <15, возбуждение, сонливость, повторяющиеся вопросы или замедленная реакция на вербальное общение.
Механизм тяжелой травмы: Автокатастрофа с катапультированием пациента, смертью другого пассажира или опрокидыванием автомобиля; пешеход или велосипедист без шлема, сбитый автомобилем; падение с высоты более 3 футов для детей младше 2 лет и с высоты более 5 футов для детей ≥2 лет; или удар по голове ударопрочным предметом.
Клинические признаки перелома основания черепа: Ретроаурикулярные кровоподтеки — симптом Баттла (периорбитальные кровоподтеки) — глаза енота, гемотимпанум или спинномозговая жидкость, оторея или ринорея.
В обоих правилах прогнозирования ребенок считается отрицательным и, следовательно, не нуждается в КТ, только если у него или нее нет ни одного из 6 клинических предикторов КИЧМ.
Новые правила обладают высокой прогностической ценностью
В когортах валидации правило для детей младше 2 лет имело 100% отрицательную прогностическую ценность для ЧМТ (95% доверительный интервал [ДИ], 99,7-100) и чувствительность 100% (95% ДИ, 86,3-100). Правило для детей старшего возраста имело отрицательную прогностическую ценность 99,95% (95% ДИ, 99,81-99,99) и чувствительность 96,8% (95% ДИ, 89-99,6).
У ребенка, у которого нет клинических предикторов, риск КИТМ незначителен, и, учитывая риск злокачественного новообразования при КТ, визуализация не рекомендуется. Рекомендации о том, как действовать, если у ребенка есть какие-либо прогностические факторы, зависят от клинического сценария и возраста пациента. У детей с оценкой по шкале ШКГ 14 или с другими признаками измененного психического состояния или пальпируемым переломом черепа в возрасте до 2 лет или признаками перелома основания черепа у детей ≥2 лет риск КИЧМ чуть превышает 4%. КТ однозначно рекомендуется.
Рекомендации о том, как действовать, если у ребенка есть какие-либо прогностические факторы, зависят от клинического сценария и возраста пациента. У детей с оценкой по шкале ШКГ 14 или с другими признаками измененного психического состояния или пальпируемым переломом черепа в возрасте до 2 лет или признаками перелома основания черепа у детей ≥2 лет риск КИЧМ чуть превышает 4%. КТ однозначно рекомендуется.
У детей с оценкой по ШКГ 15 и тяжелый механизм травмы или любой другой изолированный прогностический фактор (LOC > 5 секунд, нефронтальная гематома или ненормальное поведение по словам родителя у детей <2; любой анамнез LOC, сильная головная боль или рвота в анамнезе у пациентов ≥2 лет), риск КИЧМ составляет менее 1%. Для этих детей может быть целесообразным либо КТ, либо наблюдение, что определяется другими факторами, включая клинический опыт и предпочтения пациента/родителя. КТ следует уделить больше внимания пациентам с множественными находками, ухудшением симптомов или детям младше 3 месяцев.
Эти новые правила PECARN работают намного лучше, чем предыдущие педиатрические клинические предикторы, и в некоторых отношениях отличаются от 8 старых правил педиатрической КТ головы. Основные положения те же — при изменении психического статуса у ребенка с пальпаторными или видимыми признаками перелома черепа приступают к визуализации. Однако это исследование проясняет, какие из других предикторов являются наиболее важными. Тяжелый механизм травмы важен для всех возрастов. Для младших, невербальных детей важными предикторами являются нелобная гематома и сообщение родителей об аномальном поведении; рвота или LOC в течение <5 секунд не являются. Для детей ≥2 лет важны рвота, головная боль и любой LOC; гематомы нет.
Правила PECARN должны направлять, а не диктовать принятие клинических решений. Они используют узкое определение «клинически важных» исходов ЧМТ — в основном смерть, нейрохирургическое вмешательство для предотвращения смерти или длительное наблюдение для предотвращения нейрохирургического вмешательства. Существуют и другие важные, хотя и менее ужасные, клинические решения, связанные с ЧМТ, для которых может быть полезна КТ головного мозга: определение того, сможет ли спортсмен средней школы безопасно завершить футбольный сезон или следует ли ребенку получать противосудорожные препараты для снижения вероятности посттравматических припадков. .
Существуют и другие важные, хотя и менее ужасные, клинические решения, связанные с ЧМТ, для которых может быть полезна КТ головного мозга: определение того, сможет ли спортсмен средней школы безопасно завершить футбольный сезон или следует ли ребенку получать противосудорожные препараты для снижения вероятности посттравматических припадков. .
Мы также обеспокоены тем, что у некоторых провайдеров может возникнуть соблазн использовать правила сортировки по телефону в нерабочее время. Однако клиническая оценка наличия признаков перелома черепа, базилярного или иного, требует личного осмотра опытным клиницистом.
Правила принятия решений PECARN должны упростить оценку травмы головы у детей. Врачи должны сначала проверить наличие измененного психического статуса и признаков перелома черепа и немедленно направить пациента на визуализацию, если таковые имеются. В противном случае врачам следует продолжить оценку — искать другие клинические предикторы и назначать КТ головного мозга, если они обнаружены. Однако риск КИЧМ составляет всего 1% при наличии только 1 критерия прогноза. Эти случаи требуют тщательного рассмотрения потенциальной пользы и риска.
Однако риск КИЧМ составляет всего 1% при наличии только 1 критерия прогноза. Эти случаи требуют тщательного рассмотрения потенциальной пользы и риска.
Некоторые врачи скорой помощи могут сопротивляться использованию контрольного списка, даже такого полезного, как руководство по принятию решений PECARN, и продолжать полагаться исключительно на свое клиническое суждение. И некоторые родители, вероятно, будут настаивать на проведении компьютерной томографии, чтобы убедиться в отсутствии ЧМТ, несмотря на отсутствие каких-либо клинических предикторов.
Система наблюдения PURLs частично поддерживается грантом № UL1RR024999 от Национального центра исследовательских ресурсов; грант является премией в области клинической трансляционной науки Чикагского университета. Содержание является исключительной ответственностью авторов и не обязательно отражает официальную точку зрения Национального центра исследовательских ресурсов или Национального института здравоохранения.
Авторы выражают благодарность Саре-Энн Шуманн, доктору медицины, медицинский факультет Чикагского университета, за ее руководство при подготовке этой рукописи.
Кохар Джонс,
Кафедра семейной медицины Чикагского университета
.
Гейл Патрик,
Департамент семейной и общественной медицины, Северо-Западный университет, Чикаго
.
1. Kuppermann N, Holmes JF, Dayan PS, et al. Выявление детей с очень низким риском клинически важных повреждений головного мозга после черепно-мозговой травмы: проспективное когортное исследование. Ланцет. 2009;374:1160–1170.. [PubMed] [Google Scholar]
2. Национальный центр профилактики и контроля травматизма. Черепно-мозговая травма в Соединенных Штатах: оценка исходов у детей. CDC; 2006. Доступно по адресу: http://www.cdc.gov/ncipc/tbi/tbi_report/index.htm. По состоянию на 3 декабря 2009 г. [Google Scholar]
3. Klassen TP, Reed MH, Stiell IG, et al. Варианты использования компьютерной томографии для исследования легких травм головы у детей: опыт Канады. Академия скорой медицинской помощи. 2000;7:739–744.. [PubMed] [Google Scholar]
4. Brenner DJ. Оценка риска развития рака при КТ у детей: переход от качественного к количественному.
