Содержание
Несколько важных правил введения в меню новых блюд — Беллакт
- Главная
- Инфоцентр
- Полезно знать
- Несколько важных правил введения в меню новых блюд
Введение в меню грудного ребенка новых блюд нельзя назвать делом элементарным. Не зная правил прикорма и давая новые блюда ребенку, не посоветовавшись заблаговременно с врачом, мать может совершить досадные ошибки, которые могут привести к нарушению здоровья малыша. Но, если знать хотя бы несколько основных правил введения новых блюд и следовать им, то вероятность ошибок можно свести к минимуму.
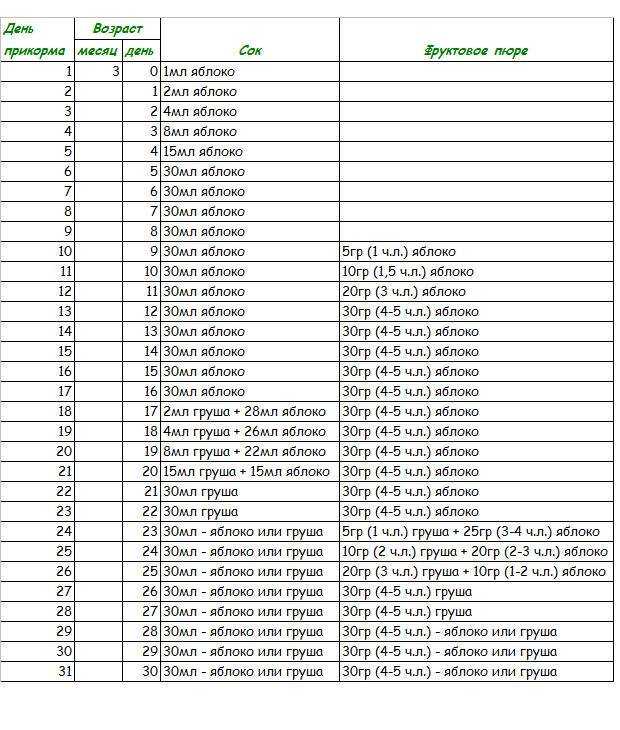
Самый ранний возраст, при котором можно вводить первые продукты для прикорма — 4 месяца. Ранее этого срока ребенок еще просто не готов осваивать еще что-то, кроме женского молока или специальных смесей. Да, раньше малышам давали сок, начиная даже с 3-х недель, но многочисленные наблюдения доказали, что при этом у малышей часто появляются кишечные дисфункции и аллергические реакции. У кормящих мам при этом быстро уменьшается количество молока. С 4-х месяцев прикорм вводим обязательно, если прибавка в весе стала меньше обязательной для его возраста.
К пятому месяцу жизни пищеварительный тракт малыша становится более зрелым — у него появляются нужные пищеварительные ферменты, снижается проницаемость стенок тонкой кишки, развивается местный иммунитет. Зрелость желудочно-кишечного тракта оценивается на основании переносимости небольшого количества прикорма, с которого начинается введение новых продуктов.
Как узнать, готов ли малыш к введению продукта, значительно отличающегося по вкусу и консистенции от привычного родного грудного молока? Прикорм можно вводить, если:
- вес малыша с рождения удвоился и он весит более 6 кг,
- малыш с поддержкой сидит, поворачивает голову в сторону подаваемой ложки или отворачивается, если еда не нравится;
- после 8-10 кормлений грудью или смесью (более 900 мл) ребенок все еще остается голодным;
- угасает «рефлекс выталкивания пищи» языком (малыш перестает выплевывать пищу), при хорошо скоординированном рефлексе проглатывания пищи — ребенок готов проглатывать густую пищу;
- кроха может усвоить небольшое количество прикорма без расстройств пищеварения и аллергических реакций на этот продукт, что говорит о зрелости его желудочно-кишечного тракта.

Чтобы введение новых продуктов прошло успешно, мы рекомендуем соблюдать следующие правила:
- Начинать вводить новые продукты можно только здоровому ребенку. Нужно воздержаться от введения новых продуктов в дни проведения профпрививок, если ребенок болен, попал в больницу — в таких случаях мы не сможем правильно понять, что именно вызвало недомогание малыша;
- Для того чтобы отследить реакцию малыша на новый продукт, нельзя его вводить при изменении условий жизни (переезд в другую квартиру, смена ухаживающих лиц, например, появление новой няни, с осторожностью — в жаркую погоду). Если мама внезапно стала долго отсутствовать (заболела, вышла на работу или учебу), поведение малыша может быть беспокойным и по психологическим причинам;
- Прикорм следует давать перед кормлением грудью или смесью, когда малыш голоден, начиная с 1-2 чайных ложек и постепенно увеличивая объем до 150г в течение 7-10 дней;
- Максимальный объем блюд прикорма не должен превышать 180 г;
- Новый вид прикорма можно вводить после полной адаптации к предыдущему, соблюдая интервал в 5-7 дней перед введением следующего продукта.
 Два новых вида прикорма вводить одновременно не рекомендуется;
Два новых вида прикорма вводить одновременно не рекомендуется; - Новые блюда лучше вводить в первую половину дня, чтобы проследить за реакцией ребенка. При этом следует наблюдать за поведением, состоянием кожных покровов (появление сыпи), характером стула;
- В случае появления нежелательной реакции (разжижение стула, сыпь, покраснение и др.) необходимо исключить данный продукт из рациона не менее чем на один-два месяца;
- Вначале всегда нужно вводить прикорм, состоящий из одного вида продуктов (монокомпонентный). Первые продукты должны быть низкоаллергенными — безмолочные каши без сахара, овощи и фрукты зеленой окраски). После привыкания и отсутствии нежелательной реакции на продукты постепенно вводят блюда из нескольких продуктов;
- Первый прикорм должен быть гомогенным и не вызывать затруднений при глотании. С возрастом переходим на более густой, затем кусочковый прикорм, требующий жевания;
- Для принятия новой консистенции и нового вкуса иногда требуется 10-15 попыток, поэтому предлагать новую пищу малышу следует спокойно и терпеливо;
- Прикорм всегда дается с ложечки, в теплом виде;
- Обязательно следует сохранить грудное вскармливание — это поможет предупредить развитие аллергии.
 Грудным молоком можно разводить кашки и овощное пюре. Вкус грудного молока поможет малышу легче принять новый вкус и консистенцию пищи;
Грудным молоком можно разводить кашки и овощное пюре. Вкус грудного молока поможет малышу легче принять новый вкус и консистенцию пищи; - Начало введения первых продуктов прикорма у доношенных и недоношенных детей не различается — первый прикорм начинаем вводить не ранее 4-х и не позже 6-ти месяцев, с учетом всех признаков готовности к восприятию нового продукта питания.
Как вводить прикорм, чтобы ребенок правильно развивался и рос — инструкция для мам
Разбираемся, как правильно кормить ребенка, когда у него появляется пищевой интерес, а его потребности в питании меняются.
Согласно общепринятым рекомендациям ВОЗ, грудное молоко — самое сбалансированное и полезное питание для ребенка первого года жизни. Этот факт так же неоспорим, как и то, что потребности растущего организма меняются, и наступает тот возраст, когда у малыша появляется пищевой интерес. Грудь мамы может продолжать оставаться для него дополнительным источником питания и способом успокоения, однако у ребенка появляются новые пищевые возможности и формируются новые привычки.
Задача педиатра и родителей обеспечить ребенку подходящее именно ему и соответствующее возрасту питание. На этом этапе каждую маму волнует два вопроса: как вводить прикорм и какое детское питание самое лучшее для ее ребенка.
КАК УЗНАТЬ, ЧТО ПОРА ВВОДИТЬ ПРИКОРМ?
Чуть выше мы упомянули словосочетание «пищевой интерес». Это ряд признаков, проявляемых ребенком, на которые и следует ориентироваться:
• Возраст. Начинаем с 4-6 месяцев, если малыш находится полностью на грудном вскармливании. С 4 месяцев можно попробовать начать прикорм для ребенка, который частично или полностью на искусственном питании.
• Вес. К моменту начала прикорма ребенок, как правило, заметно прибавляет в росте и весе — в два раза точно.
• Физические способности. Малыш должен уметь самостоятельно сидеть с опорой, у него возникает тяга к обычной еде. Это самый яркий показатель пищевого интереса. Ребенок тянется к еде, которую ест кто-то из взрослых, он чувствует запах пищи и у него повышается слюноотделение. Если дать малышу небольшой кусочек какого-то продукта, то он его не выталкивает, а смакует.
Если дать малышу небольшой кусочек какого-то продукта, то он его не выталкивает, а смакует.
• Беспокойство, потеря в весе и ощущение, что ребенок не наедается смесью и молоком, тоже является признаком того, что пора вводить первые продукты.
Споры между поколениями по поводу возраста для начала прикорма нескончаемы. Наши мамы и бабушки еще помнят те времена, когда прикорм начинали в 3 месяца и со сладких соков. Однако медицина не стоит на месте, и сегодня рекомендуется не торопиться. Детская пищеварительная система должна «созреть» для полноценной работы. Если у малыша недостаточно ферментов для переваривания, то ранний прикорм может вылиться в аллергию и проблемы с кишечником. Идеальный возраст для начала прикорма — 6 месяцев, допустимо начинать в 4-5 месяцев.
КАШИ, ОВОЩИ, ФРУКТЫ ИЛИ…
Итак, все вышеуказанные признаки очевидны, материнского молока уже недостаточно для удовлетворения детского организма в питательных веществах, малыш хочет пробовать новые вкусы и … возникает третий по важности вопрос в голове молодых мам: с чего начать ввод прикорма?
Тут многие снова могут поспорить, опираясь на то, что полезнее, какого цвета овощ, какая крупа легче переваривается, и вообще «с фруктов начинать нельзя, так как после сладкого ребенок не станет больше есть». Во всех этих доводах есть зерно истины, однако в разных точках мира продукты для первого прикорма очень отличаются. В жарких странах вполне логично начинать прикорм с манго, а на севере — с оленины.
Во всех этих доводах есть зерно истины, однако в разных точках мира продукты для первого прикорма очень отличаются. В жарких странах вполне логично начинать прикорм с манго, а на севере — с оленины.
У нас есть на этот вопрос свой ответ. До того, как начать вводить прикорм, надо учесть все особенности маленького организма. Если у ребенка недобор в весе и жидкий стул, то логичнее начать с безмолочных каш, а если малыш страдает запорами, то помочь его пищеварению смогут овощные пюре. Причем каши тоже вводятся не все, а только те, что не содержат глютен, а именно: гречневая, рисовая и кукурузная. А вот фрукты и сладкое в прикорме ребенку действительно лучше оставить на более поздний срок, когда у малыша уже сформируется первое меню.
ОШИБКИ, КОТОРЫЕ НАДО ИЗБЕГАТЬ
Иногда случается так, что хорошо продуманный прикорм вдруг идет не по плану. Это не повод расстраиваться и паниковать. Организм каждого ребенка индивидуален, поэтому не всегда общие рекомендации могут работать с конкретным малышом. Тем не менее, есть ряд ошибок, которые часто допускают неопытные мамы. Избежав их, можно значительно снизить риск неудачного введения прикорма ребенку.
Тем не менее, есть ряд ошибок, которые часто допускают неопытные мамы. Избежав их, можно значительно снизить риск неудачного введения прикорма ребенку.
• Ребенок должен быть здоров. Не начинайте прикорм, если у малыша признаки ОРВИ, режутся зубы, имеются любые признаки аллергии, период вакцинации или беспокойный живот.
• Малыш должен хотеть есть. Не заставляйте ребенка есть насильно, у него закрепятся негативные ассоциации.
• Не перебарщивайте с порцией. Новые продукты вводятся по половине чайной ложки, а увеличивается доза постепенно в течение недели, если на продукт нет аллергической реакции.
• Придерживайтесь правильной консистенции пищи. На начальном этапе прикорма еда должна быть в виде пюре.
• Соблюдайте режим кормления. Прикорм вводите в утреннее время, чтобы успеть понаблюдать за реакцией организма на новый продукт в течение дня. Старайтесь кормить малыша по режиму, 4-5 раз в день. Всегда начинайте прием пищи именно с прикорма, а потом предложите ребенку грудное молоко или смесь.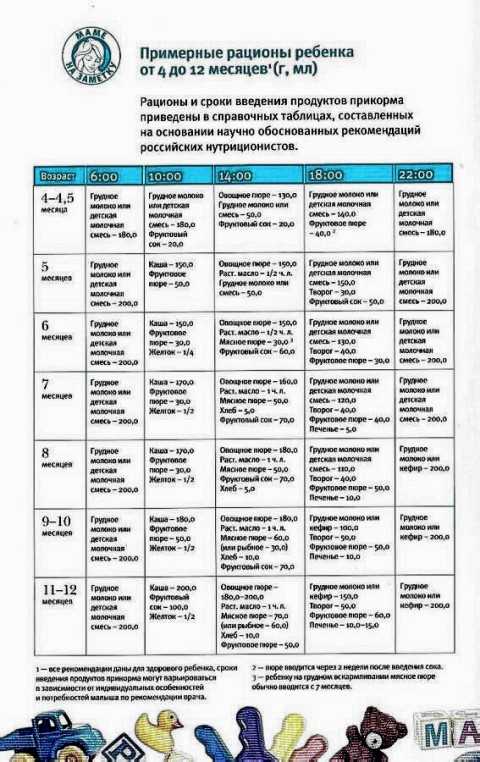
• Давайте ребенку продукты в чистом виде. Это могут быть самостоятельно сделанные пюре или купленные в магазине, главное, чтобы там не было соли и сахара, а сам продукт был свежим.
• Не смешивайте продукты. Они должны сочетаться. Если вы уже попробовали рыбу, то мясо в этот же день давать не следует.
• Соблюдайте питьевой режим. Обязательно давайте малышу пить воду или теплые детские чаи.
С ЧЕГО НАЧАТЬ?
Спорные моменты во время введения прикорма не заканчиваются. На этом этапе встает вопрос, готовить ли для малыша самостоятельно или покупать магазинные баночки. Тут выбор исключительно за мамой. Детского питания сегодня много, все оно высшего качества, разнообразие вкусов и сочетаний поражает, поэтому нет смысла лишний раз стоять на кухне. Однако если вам хочется готовить для своего ребенка — никто не в праве вам это запретить. Главное — соблюдать стерильность!
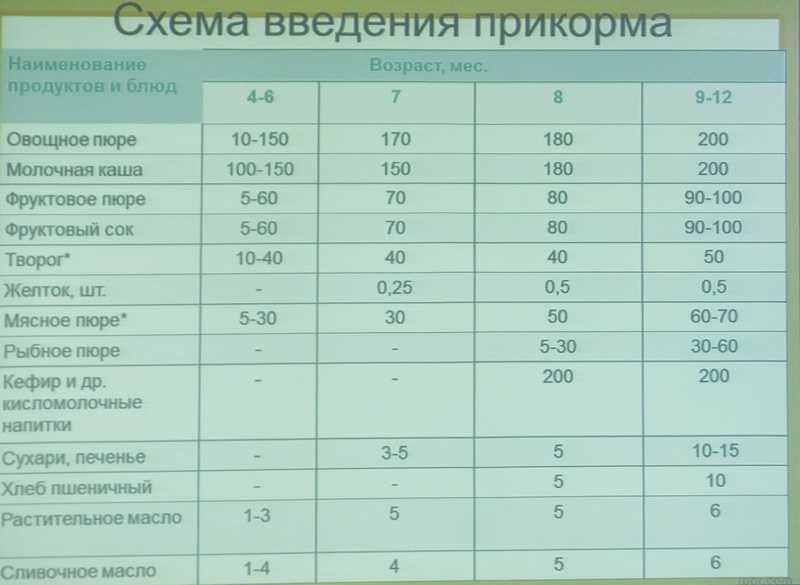
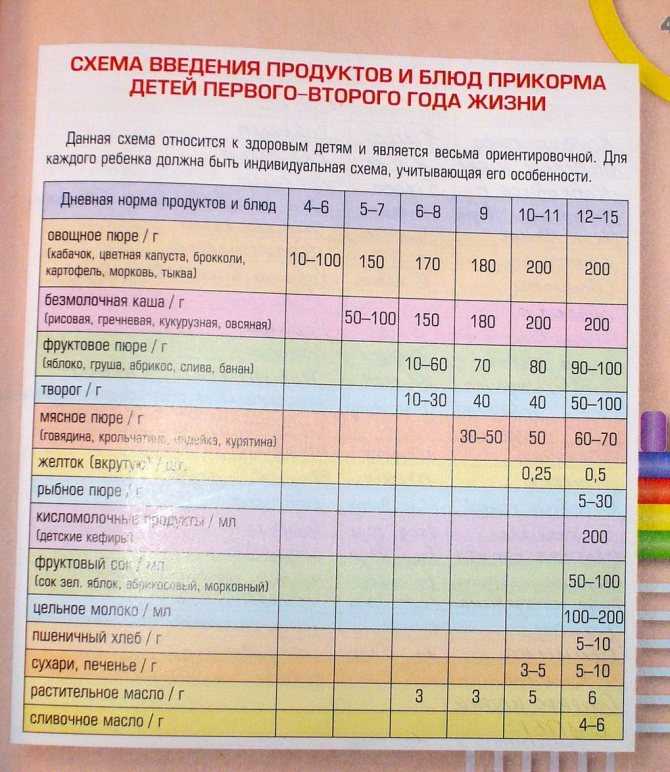
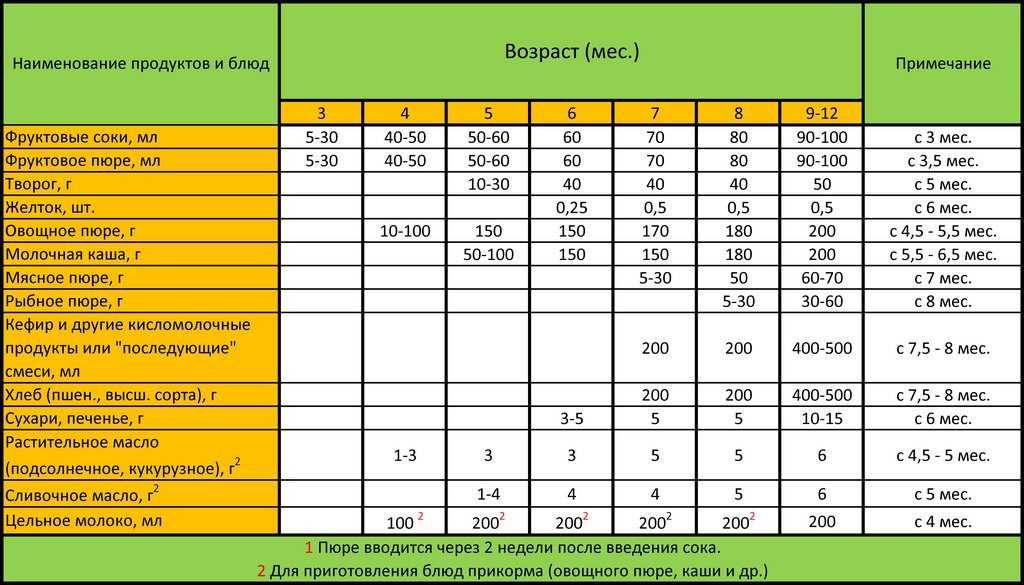
4-5 месяцев
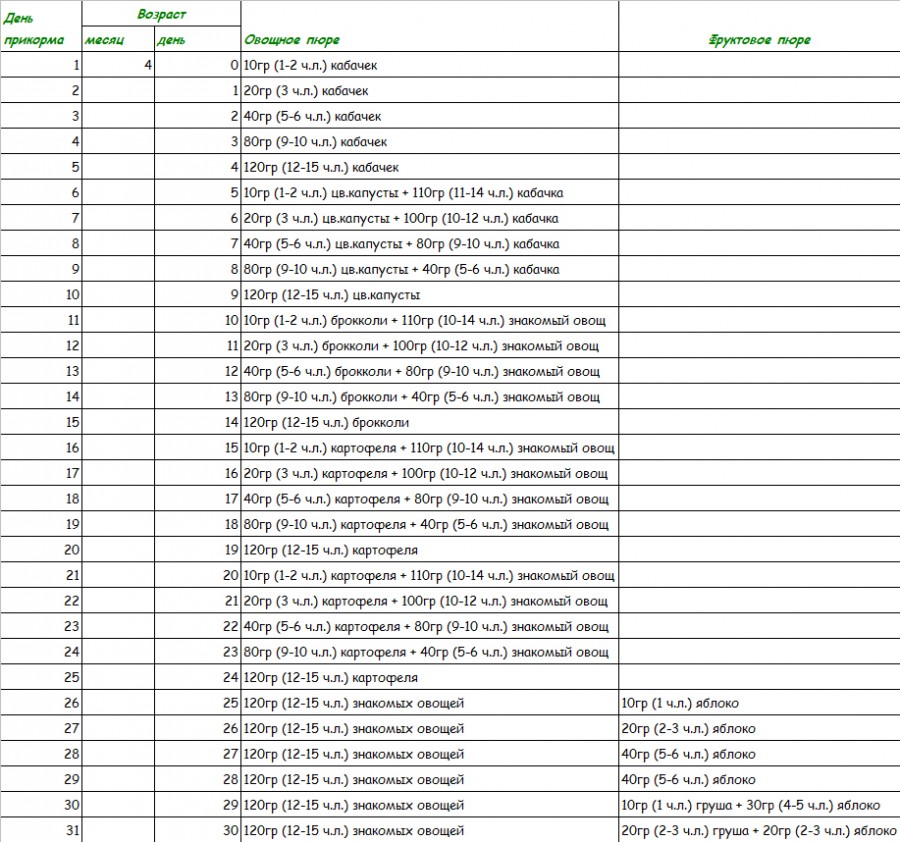
Обозначим этот период, как среднестатистическую цифру для начала прикорма. Суть его в том, чтобы выбранные продукты в рационе ребенка должны полностью покрывать потребности маленького организма в витаминах и минералах. Начинаем с безмолочных каш без глютена или зеленых овощей, например, с кабачка, брокколи или цветной капусты.
Суть его в том, чтобы выбранные продукты в рационе ребенка должны полностью покрывать потребности маленького организма в витаминах и минералах. Начинаем с безмолочных каш без глютена или зеленых овощей, например, с кабачка, брокколи или цветной капусты.
6 месяцев
Время густой пищи. Можно начинать давать молочные каши, вводить детский творожок (не более 50 г в сутки), ¼ желтка (проверьте, нет ли аллергической реакции). Молочные продукты малышу давать нельзя, если его организм не переваривает лактозу. Если ребенок еще ничего не пробовал, то также начинаем с безмолочных каш, зеленых овощей или самой легкоусвояемой каши.
7 месяцев
Предполагается, что к этому времени в детское меню уже входят хотя бы 1-2 вида каш и несколько овощей, а также кисломолочная продукция. Пора знакомить малыша с мясными пюре. Начинаем с самых гипоаллергенных видов — индейка, ягненок, кролик. Потом уже можно вводить курицу, телятину и т.д.
8 месяцев
В меню у ребенка появляется суп. Уже введено несколько видов овощей и мяса, поэтому вполне нормально провести их сочетание через блендер и приготовить ребенку его первый крем-суп. Продолжаем на этом этапе знакомить малыша с новыми вкусами и форматами.
Уже введено несколько видов овощей и мяса, поэтому вполне нормально провести их сочетание через блендер и приготовить ребенку его первый крем-суп. Продолжаем на этом этапе знакомить малыша с новыми вкусами и форматами.
Если хочется побаловать малыша чем-то вкусным, то можно ввести в рацион пудинги Kabrita®. Вообще их можно начать давать малышу и с 6 месяцев! Пудинги Kabrita® на сливках козьего молока, то есть это вкусный, полезный, продукт. Еще формат мягкой упаковки с носиком — дойпак — делает пудинг удобным продуктом для прогулок. Козье молоко считается очень питательным, максимально приближенным к материнскому молоку и легко усваивается.
Помимо козьего молока в состав пудингов Kabrita® входят злаки и фрукты. Они не содержат ГМО, сахар и крахмал. В ассортименте сейчас три вкуса: ванильный, какао и облепиховый. Пудинг считается абсолютно натуральным продуктом. Его легко можно использовать, как отдельный прием пищи, так и в виде десерта после основной еды!
Не забываем про питье. В 8 месяцев ребенок уже должен пить компот из чернослива, детские чаи и просто воду. Можно начать давать специальное детское печенье.
В 8 месяцев ребенок уже должен пить компот из чернослива, детские чаи и просто воду. Можно начать давать специальное детское печенье.
9 месяцев
Малыш уже живет на свете столько же, сколько времени сидел у мамы в животе. К этому возрасту у ребенка уже сформировался минимальный рацион. В нем есть первое, второе и даже десерт. Консистенция пищи переходит в более твердый формат, например, если до этого суп был в виде жидкого пюре, то сейчас можно начать просто разминать в нем кусочки вилкой для выработки жевательного навыка.
На этом этапе можно вводить фрукты. В виде пюре либо выдавать ребенку кусочки в ниблере — специальном девайсе с сеткой, куда кладется продукт. Ребенок «мусолит» эту сетку, а фрукт через нее попадает в рот в виде пюре. В качестве фруктовых пюре хорошо начинать с яблока, банана и чернослива. Красные фрукты и ягоды лучше начать давать ближе к году.
10-12 месяцев
К этом моменту у малыша, скорее всего, есть несколько зубов, поэтому можно давать кусковую пищу. При этом внимательно следить, чтобы ребенок не подавился.
При этом внимательно следить, чтобы ребенок не подавился.
Не ранее 10 месяцев можно начинать вводить в прикорм рыбу нежирных сортов. Продукт высокоаллергенный, поэтому чем позже предложить его ребенку — тем лучше. В меню рыба должна появляться примерно раз в две недели.
Если у ребенка нет аллергии, он хорошо ест и любит новые вкусы, то можно потихоньку знакомить его со всеми продуктами, предлагая маленький кусочек. К году у него сформируется меню общего стола.
1 год
Общий стол. К годику в рационе малыша довольно много блюд. При идеальном раскладе малыш еще частично находится на грудном вскармливании, при этом полноценно и сбалансировано питается.
Если малыш был на искусственном вскармливании, то две порции Kabrita® 3 или Kabrita® 4 в день помогут восполнить рацион малыша старше года всеми необходимыми витаминами и минеральными веществами, чтобы помочь полноценному росту и развитию ребенка.
Примерное меню после полугода введения прикорма в год выглядит следующим образом:
Завтрак: каша, омлет на пару, грудное молоко или некрепкий чай.
Второй завтрак: фруктовое пюре или йогурт.
Обед: овощной суп, гречка с мясом, компот из сухофруктов.
Полдник: творожная запеканка, диетические блинчики или печенье с чаем.
Ужин: салат с мясом или рыбной котлетой, или каша.
На ночь малышу лучше выпить грудного молока, смесь по возрасту или любимый кисломолочный напиток.
Перед тем, как начать вводить прикорм обязательно проконсультируйтесь со своим педиатром. Крепкого здоровья и хорошего аппетита вашему малышу!
Поделиться
Твитнуть
Класс
Поделиться
Мы в соцсетях
Pain in Infants (Babies)
Переводы статей: (испанский) (хмонг) (сомалийский)
Наша приверженность обезболиванию
Мы считаем, что младенцы имеют право на наилучший уровень обезболивания, которое может быть безопасно обеспечено . В Children’s Comfort Promise™ говорится, что мы сделаем все возможное для предотвращения и лечения боли, поэтому мы используем командный подход к управлению болью и тревогой, используя медикаментозные и немедикаментозные методы лечения.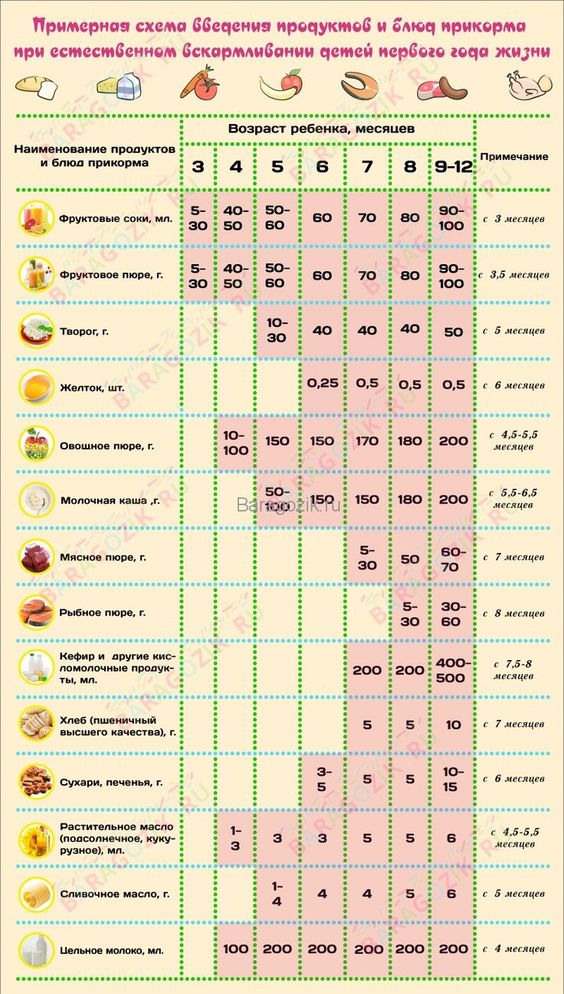 Наша цель состоит в том, чтобы сотрудники и семьи работали вместе, чтобы быстро оценить боль и эффективно лечить ее.
Наша цель состоит в том, чтобы сотрудники и семьи работали вместе, чтобы быстро оценить боль и эффективно лечить ее.
Младенцы испытывают боль?
Несмотря на то, что младенцы все еще развиваются и не могут рассказать нам о своей боли, они чувствуют боль, и их боль можно лечить. Медицинская команда сделает все возможное, чтобы облегчить боль и обеспечить ребенку комфортные условия.
Почему младенцы испытывают боль?
Боль может быть вызвана многими причинами, включая:
- болезненность после операции, вызванную:
- разрез (отверстие, сделанное в хирургии)
- растяжение или отек тканей или органов
- процедуры, такие как внутривенное вливание или взятие крови для лабораторного анализа
- нервов, которые воспринимают повреждение или отек тканей
- болезненное ощущение, которое может быть вызвано инфекцией
- боль в мышцах от долгого пребывания в постели
- дискомфорт от трубок
- кожные ссадины или язвы
Откуда мы знаем, что младенец испытывает боль?
Младенцы не могут рассказать нам о своей боли словами, как дети старшего возраста, но они дают нам подсказки определенным поведением.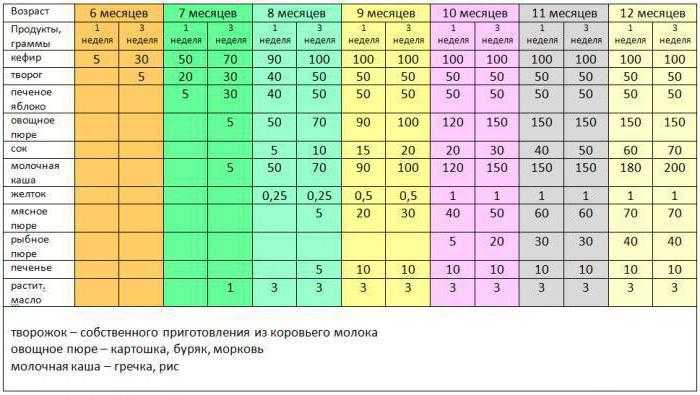 Мы можем измерять боль, наблюдая за такими показателями, как сон, раздражительность, беспокойство, аппетит, движения и жизненно важные показатели (частота сердечных сокращений, частота дыхания, артериальное давление), чтобы определить, есть ли у вашего ребенка боль.
Мы можем измерять боль, наблюдая за такими показателями, как сон, раздражительность, беспокойство, аппетит, движения и жизненно важные показатели (частота сердечных сокращений, частота дыхания, артериальное давление), чтобы определить, есть ли у вашего ребенка боль.
Как ведут себя младенцы, когда им больно?
Младенцы ведут себя иначе, когда им больно, чем когда им комфортно. Каждый младенец будет реагировать индивидуально и время от времени может быть непоследовательным в своих реакциях. Младенцы используют комбинацию поведения , чтобы сигнализировать о боли. Эти признаки могут возникать, когда младенец не испытывает боли, но их комбинации обычно присутствуют у младенцев с болью. Ищите подсказки, перечисленные ниже.
- Плач : Ваш ребенок может сильно плакать. Плач часто увеличивается по высоте и продолжительности. Дети, которые очень больны или недоношены и у которых меньше энергии, могут молчать, даже если они чувствуют себя некомфортно.

- Выражение лица : Младенцы могут иметь нахмуренные или глубокие морщины на бровях с закрытыми глазами. Иногда их подбородок дрожит. Это могут делать даже младенцы на дыхательных аппаратах.
- Мышечное напряжение : Младенцы напрягают свои мышцы, втягивая ручки и ножки вверх, а иногда и растягивая все (это называется размахиванием руками). Они также могут сжимать кулаки или сохранять неподвижность тела. Тяжелобольные дети могут потерять мышечное напряжение и стать вялыми.
- Младенцы, испытывающие боль, также часто раздражительны, беспокойны, могут отказываться от еды и не могут спать.
- Движение будет зависеть от состояния здоровья и уровня энергии вашего ребенка. Некоторые младенцы будут извиваться и энергично сгибать ручки и ножки. Ослабленные дети могут быть очень тихими и не двигаться.
- Режим сна/бодрствования : Младенцы, испытывающие боль, часто более беспокойны и меньше спят.
 Некоторые младенцы могут замкнуться в себе и казаться, что они все время спят.
Некоторые младенцы могут замкнуться в себе и казаться, что они все время спят.
Что могут сделать родители?
Родители играют очень важную роль. Поскольку вы лучше всех знаете своего ребенка, вы можете тесно сотрудничать с персоналом Children’s (например, с врачами, медсестрами или специалистами по детской жизни), чтобы принимать решения о том, как справиться с болью. Вы лучший человек, который поможет вашему ребенку справиться с новыми или трудными ситуациями. Чтобы помочь вашему ребенку справиться с болью, вы можете:
- Присутствовать или попросить кого-нибудь, кто знает вашего ребенка, посетить его.
- Сообщите персоналу, если вы считаете, что боль не контролируется, или , если ваш ребенок готов к приему болеутоляющего средства, потому что он или она слишком сонный или более активный.
Используйте обычные успокаивающие действия до и после стрессового события: нежно похлопывайте или массируйте ребенка, держите его на руках, покачивайте или разговаривайте успокаивающим голосом.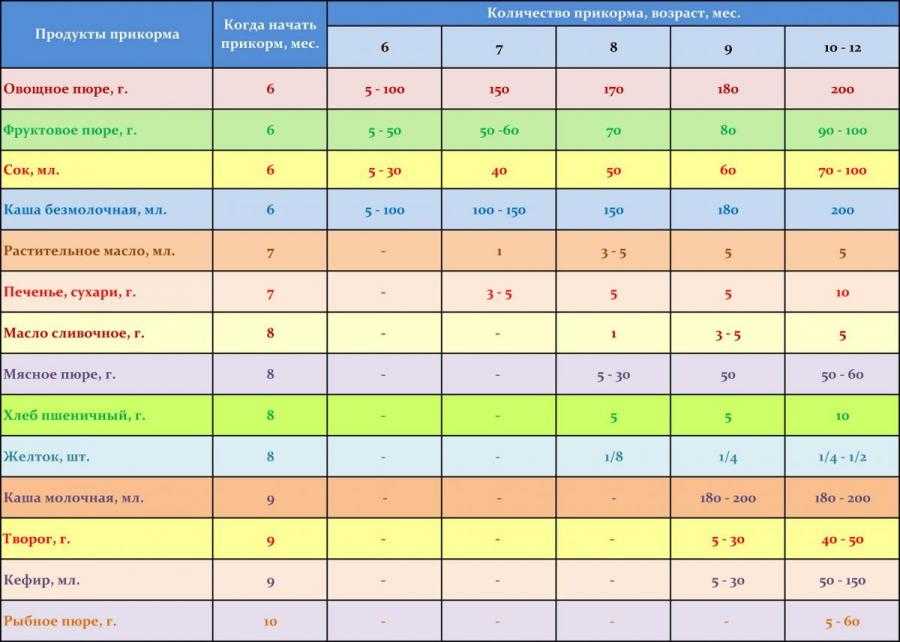
Что можно сделать, чтобы уменьшить боль?
Немедицинские методы
Боль является как физическим, так и эмоциональным состоянием. Младенцы чувствуют боль в своем теле, и у них также могут быть мысли и воспоминания о боли. Поскольку у младенцев еще нет языка, нам трудно точно знать, что они о нем думают. Мы будем сотрудничать с вами, чтобы попытаться уменьшить как чувства, так и беспокойство по поводу боли. Вот некоторые вещи, которые могут помочь уменьшить боль у вашего ребенка:
- Изменить окружение младенца. Меньше света, шума и активности у постели часто помогает успокоить ребенка.
- Сосание соски может помочь младенцу справиться с процедурами и другими болезненными событиями.
- Сахарная вода (24 % сахарозы) часто используется до, во время и после инъекций и других процедур для облегчения боли. (См. информационный лист для сахарозы 24%)
- Такие отвлекающие факторы, как успокаивающий голос, музыка, рассказы или песни, могут отвлечь внимание ребенка от боли или процедуры.
- Держите ребенка; могут помочь ритмичные движения, покачивания или другие медленные, устойчивые движения.
- Положение младенцев таким образом, чтобы они были более закрытыми и теплыми, может быть очень удобным.
- Уход за кенгуру или телесный контакт могут быть очень успокаивающими и облегчать боль.
- Растирание или легкий массаж помогают расслабить мышцы и нервы, которые посылают болевые сигналы в мозг, поэтому мозг не ощущает боли.
Мы поможем вам научиться использовать некоторые или все эти методы с вашим ребенком. Чтобы узнать больше, обратитесь к медсестре или поставщику медицинских услуг вашего ребенка.
Лекарства
Есть много видов обезболивающих, которые мы можем использовать. Какой тип лучше для вашего ребенка, будет зависеть от многих вещей, включая тип боли, как долго она будет длиться, и причина, по которой у вашего ребенка есть боль. Некоторые лекарства описаны ниже.
Обезболивающий крем, , такой как 4% лидокаин, можно нанести на кожу, чтобы обезболить ее перед процедурой с иглой, такой как внутривенное введение, взятие пробы в лаборатории или инъекция.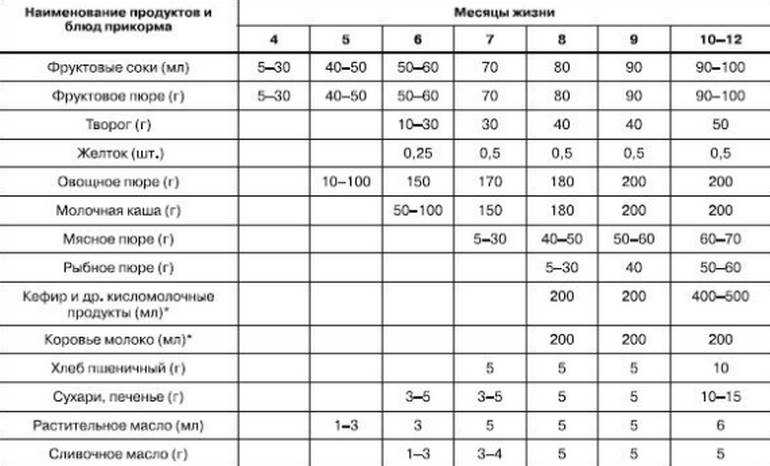 Он должен быть включен не менее 30 минут, чтобы лучше всего работать и помочь уменьшить дискомфорт от игл. Обычно он не используется у детей до 37 недель беременности. (См. информационный лист «Анестезирующий (обезболивающий) крем».)
Он должен быть включен не менее 30 минут, чтобы лучше всего работать и помочь уменьшить дискомфорт от игл. Обычно он не используется у детей до 37 недель беременности. (См. информационный лист «Анестезирующий (обезболивающий) крем».)
Нестероидные противовоспалительные препараты (НПВП) уменьшают боль и воспаление. Их можно купить без рецепта, и они помогают справиться с легкой и умеренной болью. Чтобы уменьшить боль в животе, их следует принимать с пищей или смесью, когда это возможно. Ибупрофен (Pediaprofen®, Motrin®, Advil® или другой бренд) является примером НПВП.
Ацетаминофен (Tylenol® или другая торговая марка) – это еще одно лекарство, отпускаемое без рецепта, которое помогает при легкой и умеренной боли. Он имеет меньше побочных эффектов, чем НПВП, но не уменьшает воспаление.
Опиоиды — сильнодействующие лекарственные средства, применяемые для снятия умеренной и сильной боли, часто применяемые после хирургических вмешательств.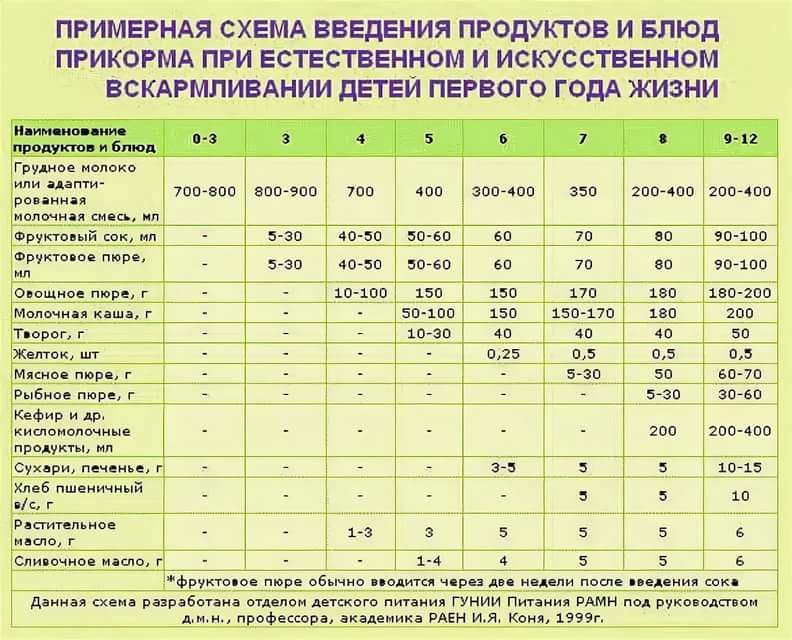 Их можно вводить внутривенно или принимать внутрь. Опиоиды могут иметь побочные эффекты в виде зуда, тошноты и запоров. Младенцы часто становятся сонливыми, и их дыхание может замедлиться. Иногда НПВП или ацетаминофен и опиоиды используются вместе. Чтобы предотвратить запор, вашему ребенку может потребоваться больше жидкости, чем обычно, или средство для размягчения стула.
Их можно вводить внутривенно или принимать внутрь. Опиоиды могут иметь побочные эффекты в виде зуда, тошноты и запоров. Младенцы часто становятся сонливыми, и их дыхание может замедлиться. Иногда НПВП или ацетаминофен и опиоиды используются вместе. Чтобы предотвратить запор, вашему ребенку может потребоваться больше жидкости, чем обычно, или средство для размягчения стула.
После того, как вашего ребенка выпишут домой, следуйте инструкциям своего врача о том, как давать обезболивающие. Дайте лекарство, как только начнется боль. Сильнейшую боль снять сложнее. Обязательно давайте лекарство перед сном , чтобы ребенку было комфортно спать. Некоторые лекарства необходимо давать круглосуточно. Ваш врач сообщит вам расписание для этого, если это необходимо.
Обязательно позвоните врачу, если кажется, что лекарство не снимает боль или если боль усиливается. Если вы позвоните врачу по поводу боли, вас могут спросить, есть ли у вашего ребенка лихорадка, насколько сильна боль в зависимости от того, как ведет себя ваш ребенок, и как выглядит рана или место операции (если таковые имеются).
Вопросы?
Этот лист не относится конкретно к вашему ребенку, но содержит общую информацию. Если у вас есть какие-либо вопросы или опасения, обратитесь к врачу или персоналу, работающему с вашим ребенком. Ваш врач или медсестра могут также обратиться к другим специалистам по боли в больнице. Хорошее обезболивание — это командная работа.
Последний пересмотр 6/2020
Вернуться к началу
Как заставить детей принимать лекарства
Когда ваш ребенок болен, вы хотите сделать все возможное, чтобы он почувствовал себя лучше, например, много объятий, объятий и мультфильмов. . Но когда медицина участвует в том, чтобы помочь им чувствовать себя лучше, это может быть проблемой.
«Проблемы с приемом лекарств — это обычная ситуация, с которой мы сталкиваемся в педиатрическом кабинете», — сказала Меган Фелс, доктор медицинских наук, педиатр из клиники Banner Health Clinic в Грили, Колорадо.
Будь то обезболивающее, отпускаемое без рецепта (OTC), или прописанный антибиотик, иногда невозможно добиться того, чтобы лекарство подействовало. Доктор Фелс поделился некоторыми беззаботными способами, которые помогут вам избавиться от стресса самым восхитительным образом (надеюсь!).
Доктор Фелс поделился некоторыми беззаботными способами, которые помогут вам избавиться от стресса самым восхитительным образом (надеюсь!).
Улучшение вкуса
Поскольку это может сочетаться с едой, запах, вкус, консистенция и внешний вид некоторых лекарств могут отталкивать детей всех возрастов. «Хорошая новость заключается в том, что большинство лекарств имеют достаточно приятный вкус или аромат, который легко замаскировать», — сказал доктор Фелс.
По возможности ищите лекарства, ароматизированные или адаптированные к вкусу вашего ребенка. Многие безрецептурные лекарства выпускаются как в жидкой, так и в жевательной форме с различными забавными вкусами — от арбузного до ягодного.
Для получения рецептов обратитесь к поставщику медицинских услуг вашего ребенка или в аптеку, чтобы узнать, могут ли они помочь улучшить вкус. Многие традиционные аптеки предлагают услугу под названием FLAVORx. «Но проконсультируйтесь с врачом или фармацевтом вашего ребенка, потому что не все лекарства могут быть ароматизированы из-за их состава», — сказал доктор Фелс.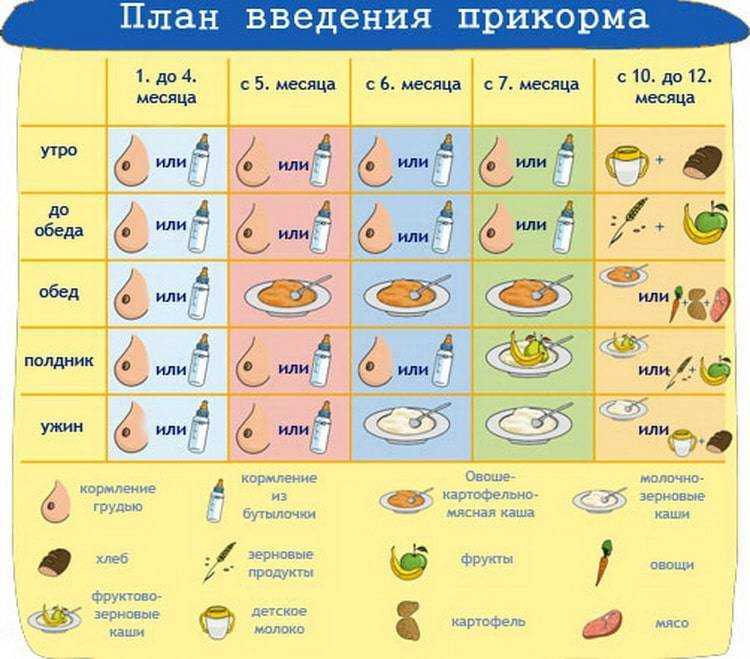
Обмани их вкусовые рецепторы
Прояви творческий подход! Если у вашего ребенка его нет, попробуйте смешать дозу лекарства с сильным, сладким вкусом по выбору вашего ребенка (то есть, если он достаточно взрослый, чтобы говорить). «Обычно я предпочитаю шоколадный или клубничный сироп, — говорит доктор Фелс. «Обычно 5 мл подсластителя достаточно для одной дозы». Сироп для блинов или мороженое — альтернативные варианты, которые можно попробовать с дозой лекарства. Однако, если вашему ребенку меньше 1 года, держитесь подальше от меда из-за риска ботулизма.
При этом: некоторые лекарства нельзя давать во время еды или с определенными продуктами, поэтому не забудьте проконсультироваться со своим фармацевтом или лечащим врачом ребенка относительно любых ограничений. И воздержитесь от разбавления лекарства в большой чашке жидкости. Вы хотите убедиться, что они принимают все лекарства, что может быть затруднительно в большом количестве.
Сосредоточьтесь на сохранении спокойствия
«Всегда лучше сосредоточиться на хорошей, спокойной технике приема лекарств, — сказал доктор Фелс.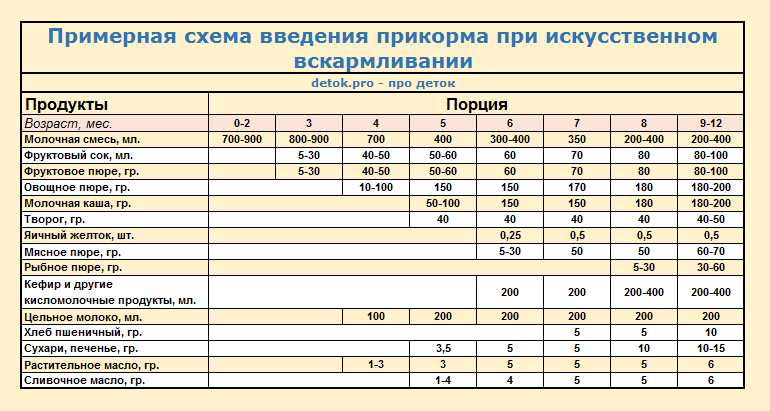 «Принуждение ребенка к приему лекарств может быть борьбой, борьба может вызвать сопротивление, а также рвоту или удушье».
«Принуждение ребенка к приему лекарств может быть борьбой, борьба может вызвать сопротивление, а также рвоту или удушье».
Дети могут понять, что вы записываете, особенно если вы расстроены или нервничаете. Если вы остаетесь спокойным и позитивным, это поможет вашему ребенку тоже оставаться спокойным. «Для детей старшего возраста, которые поймут, объясните, почему лекарство поможет их телу и поможет им почувствовать себя лучше или выздороветь», — сказал доктор Фелс.
Попробуйте другую доставку
Если у вас сначала не получится, попробуйте другой способ.
- Трудно глотать таблетки? Если вашему ребенку трудно глотать таблетки, проверьте, существуют ли другие лекарственные формы для этого лекарства. Иногда лекарства выпускаются в жевательной форме или в капсулах, которые можно открыть и легче проглотить. Вы также можете попробовать пить быстро через соломинку или использовать более густую жидкость, например коктейль, чтобы помочь таблетке пройти вниз.
 Позвоните врачу вашего ребенка, если вы не добились успеха.
Позвоните врачу вашего ребенка, если вы не добились успеха. - Трудно глотать жидкость? Попробуйте с помощью пластикового шприца или пипетки медленно ввести лекарство в рот ребенка. «Обычно я рекомендую шприц или пипетку, чтобы вы знали, что вводите нужное количество», — сказал доктор Фелс.
Наградите и отпразднуйте
После того, как вы дадите им лекарство, закончите с положительным подкреплением. Это может быть так же просто, как наклейка и объятие. Дайте им знать, что они помогают себе чувствовать себя лучше.
Полезные напоминания о приеме лекарств
Независимо от того, продаются ли они без рецепта или по назначению поставщика медицинских услуг, лекарства могут быть опасными, если с ними не обращаться должным образом. Д-р Фелс поделился некоторыми важными напоминаниями для всех родителей и опекунов:
- Держите ребенка/младенца в вертикальном положении при выдаче лекарств — никогда не давайте ему лежа.
 Это поможет предотвратить удушье или рвоту медицины.
Это поможет предотвратить удушье или рвоту медицины. - Не впрыскивайте лекарство в заднюю часть горла. Вместо этого цельтесь в тыльную сторону щеки и медленно выдавливайте лекарство, чтобы ребенок мог легко проглотить.
- Давайте лекарства только в случае необходимости.
- Всегда читайте этикетки на предмет подходящей дозировки и того, достаточно ли взрослый ваш ребенок для приема лекарства. Это связано с тем, что некоторые лекарства небезопасны для младенцев/младенцев. Если у вас есть какие-либо вопросы, всегда уточните у лечащего врача вашего ребенка дозировку, время и подходящее лекарство.
- Средства от кашля не рекомендуются детям младше 6 лет.
- Медовые препараты не рекомендуются детям младше 1 года.
- Капли для младенцев (например, Motrin) более сильные (более концентрированные), чем детские препараты, поэтому всегда читайте этикетки, чтобы определить правильную дозировку.
- Всегда помните, что лекарства следует хранить вне досягаемости и вне поля зрения, наверху и в запертом шкафу.