Содержание
Запоры у детей. Их диетическое лечение
Запор является часто встречающимся клиническим синдромом у детей, который проявляется нарушением процесса опорожнения кишечника (дефекации). По данным разных авторов, им страдают от 10 до 25% детского населения нашей страны.
Под запором понимают нарушение функции толстой кишки с урежением возрастного ритма дефекации (отсутствие самостоятельного стула в течение 32 ч и более, в зависимости от возраста и индивидуальных особенностей ребенка), а также с достаточным или затрудненным опорожнением кишечника, сопровождающимся беспокойством, сильными продолжительными натуживаниями, болезненностью при дефекации.
К развитию запора могут приводить различные факторы: замедленный транзит каловых масс по толстой кишке, повышенное всасывание в ней воды и неспособность пациента произвести акт дефекации. Эти патогенетические механизмы действуют изолированно или сочетанно.
Запоры бывают временными (эпизодическими) или систематическими (хроническими), т. е. продолжающимися в течение 3 мес. и более.
е. продолжающимися в течение 3 мес. и более.
Среди наиболее частых причин временных запоров у детей выделяют перемену места жительства, изменение режима питания, характера пищи и минерального состава питьевой воды, непривычные и некомфортные условия для дефекации, эмоциональные стрессы, лихорадочные состояния, длительный постельный режим, прием антибиотиков, сорбентов, антацидных препаратов и др. Специального лечения временные запоры, как правило, не требуют и проходят самостоятельно при выздоровлении больного или устранении причинно-значимого фактора.
При хронических запорах замедленное продвижение каловых масс по отделам кишечника может быть обусловлено слабостью внутрибрюшного давления, нарушением рецепторной чувствительности кишки, ослаблением или усилением мышечных сокращений, что приводит к формированию фрагментированного стула, гипер- и гипомоторным нарушениями перистальтики.
Для постановки диагноза «хронический запор» достаточно в течение 3 мес. наблюдать не менее 2 признаков из числа существующих стандартных диагностических критериев хронического запора:
наблюдать не менее 2 признаков из числа существующих стандартных диагностических критериев хронического запора:
- натуживание не менее ? времени всего акта дефекации;
- плотная (в виде комочков) консистенция кала;
- чувство неполного опорожнения кишечника;
- 2 или менее акта дефекации в неделю (для взрослых) и менее 3 раз в неделю (для детей старше 3 лет).
Хронические запоры у детей делятся на функциональные и органические, что отражается на выборе лечебной тактики. Запоры могут возникать также при воспалительном поражении толстой кишки (колитах) и при заболеваниях, сопровождающихся общей мышечной гипотонией (рахите, гипотрофии, гипотиреозе, болезни Дауна и пр.).
К запорам функционального происхождения относят алиментарные и неврогенные формы (дискинетические с преобладанием атонии или спазма, рефлекторные, условно-рефлекторные, психогенные). В основе функциональных запоров лежит дискоординация моторной функции толстой кишки. Анатомические (структурные) нарушения при этом, как правило, отсутствуют. Причины развития функциональных запоров многообразны.
Анатомические (структурные) нарушения при этом, как правило, отсутствуют. Причины развития функциональных запоров многообразны.
В детском возрасте они чаще всего обусловлены нарушениями питания (алиментарные запоры), перенесенными ранее перинатальным поражением центральной нервной системы, висцеро-висцеральными патологическими рефлексами, исходящими из органов пищеварения, умышленным подавлением позывов на дефекацию, дефицитом двигательной активности, реже – длительным или бесконтрольным использованием ряда медикаментозных средств (сорбентов, антацидов, ганглиоблокаторов, холинолитиков, диуретиков, транквилизаторов и др.).
Органические запоры у детей обусловлены в основном различными аномалиями развития толстой кишки или аноректальной области (долихосигма, долихоколон, мегаколон (болезнь Гиршпрунга), мегаректум и др.), а также наличием пресакральных опухолей и кист.
Клинические проявления хронических запоров разнообразны. Помимо задержки опорожнения кишечника ребенка могут беспокоить различные диспепсические явления, такие как тошнота, снижение аппетита, гнилостный запах изо рта, метеоризм, также нередко наблюдается налет на языке, беспокоят боли в животе, присоединяется дисбиоз кишечника. Стул становится плотным, фрагментированным в виде «овечьего кала» (спастическая, гипермоторная дискинезия) или в виде калового цилиндра большого диаметра (атоническая, гипомоторная дискинезия).
Стул становится плотным, фрагментированным в виде «овечьего кала» (спастическая, гипермоторная дискинезия) или в виде калового цилиндра большого диаметра (атоническая, гипомоторная дискинезия).
В тяжелых случаях развивается хроническая интоксикация, проявляющаяся бледностью кожных покровов, периорбитальными тенями, вялостью и повышенной утомляемостью, головными болями и нарушением сна.
Хронический запор может стать причиной серьезных осложнений, таких как анальные трещины и свищи, геморрой, энкопрез, парапроктит.
В комплексе терапевтических мероприятий при хронических запорах ведущую роль играет лечебное питание. Наиболее эффективной диетотерапия бывает при функциональных запорах алиментарного и неврогенного генеза, которые чаще всего встречаются в детском возрасте.
Среди основных алиментарных причин, приводящих к формированию запоров у детей старше 1 года, выделяют нарушения режима питания:
- редкие и обильные приемы пищи, ночные кормления, частые «перекусывания», переедание, быстрая еда;
- неправильный подбор продуктов питания: отсутствие или ограничение в рационе свежих овощей и фруктов, преимущественное использование измельченных, протертых и пюреобразных блюд (каши быстрого приготовления, протертые супы, мясные, овощные и фруктовые пюре и пр.
 ), рафинированной пищи (кондитерские и макаронные изделия, сладости, сухие завтраки и чипсы, осветленные соки и кисели) и продукции предприятий быстрого питания (fast-food).
), рафинированной пищи (кондитерские и макаронные изделия, сладости, сухие завтраки и чипсы, осветленные соки и кисели) и продукции предприятий быстрого питания (fast-food).
Диетическая коррекция в этом случае заключается в строгом соблюдении ребенком режима питания. В рационе должны присутствовать свежие овощи и фрукты (в т.ч. в виде салатов с добавлением растительного масла), сухофрукты, хлебобулочные и макаронные изделия из муки грубого помола, показано регулярное употребление кисломолочных напитков и слабогазированных соляно-щелочных и гидрокарбонатно-сульфатных минеральных вод со степенью минерализации более 8 г/л, оказывающих стимулирующее действие на моторную деятельность кишечника (Ессентуки №17, Арзни, Донат магний). Следует приучать ребенка к приему плотной пищи, учить медленно и хорошо разжевывать ее. Из рациона следует исключить жирные и острые блюда (тугоплавкие животные жиры, маргарины, крепкие бульоны, копчености, пряности, маринады), продукты, усиливающие процессы брожения и гниения в кишечнике и способствующие развитию метеоризма (бобовые, сырую белокочанную капусту, орехи, жилистое мясо, хрящи, кожу птиц и рыб), «грубоволокнистые» овощи (редьку, репу, редис), вязкие блюда, замедляющие прохождение пищевого комка по кишечнику (кисели, протертые каши, слизистые супы), свежую выпечку, крепкий чай, кофе, какао, сильно газированные напитки, вызывающие рефлекторный спазм кишечника.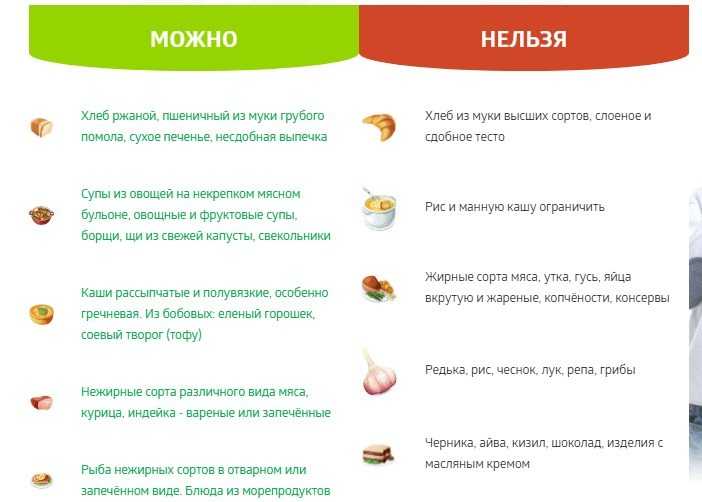
Необходимо ограничить или исключить бедные пищевыми волокнами рафинированные и легкоусвояемые продукты: манную и рисовую крупы, макаронные и кондитерские изделия, сладости, чипсы, кукурузные хлопья, осветленные фруктовые и овощные соки, измельченные блюда. В ряде случаев ограничивают употребление яиц и пресного молока, т.к. они усиливают процессы брожения и гниения в кишечнике.
Для дополнительного обогащения пищи растительными волокнами детям старше 1 года можно назначать пшеничные отруби, суточное количество которых (М) рассчитывают в граммах в зависимости от возраста ребенка: М (г) = n (число лет) + 5 и дают с едой в 3-4 приема. Отруби можно использовать в неизмененном виде, измельчать или предварительно запаривать кипятком в течение 1-2 часов.
В целом больным, страдающим хроническим алиментарным запором, показана диета №3, которая полностью соответствует возрастным потребностям детей в пищевых веществах и энергии, необходимых для нормального развития ребенка (табл. ).
).
При этом необходимо не только обращать внимание на состав диеты, но и не забывать о строгом соблюдении режима питания. Беспорядочные приемы пищи приводят к нарушению ритмичности работы кишечника вследствие ослабления гастроколитического рефлекса. Ребенку с запором с лечебной целью дополнительно натощак назначают плодоовощные соки, кисломолочные напитки или минеральную воду, в качестве второго завтрака – свежие фрукты, перед сном – кефир, иммунеле, актимель и др.
Неврогенные запоры встречаются у детей с дискинезией желчных путей, холестазом, нарушениями внешнесекреторной функции поджелудочной железы, при болезнях желудка и мочеполовой системы, дисбактериозе кишечника, лактазной недостаточности («запорная» форма), гастроинтестинальных проявлениях пищевой аллергии. Нередко запоры возникают у детей-невропатов, при неврозах, в результате информационных и психогенных перегрузок.
Терапию неврогенных запоров следует начинать с лечения основного заболевания, приводящего к нарушению опорожнения кишечника.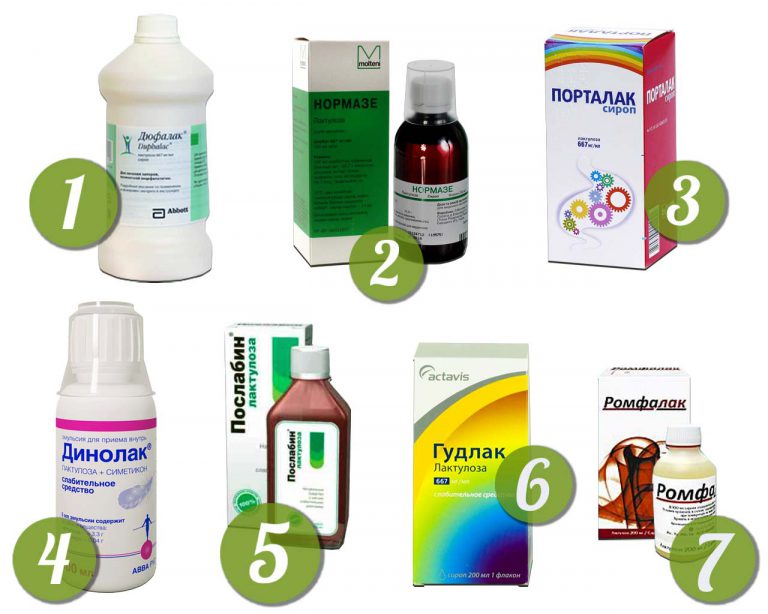 Одновременно, в случае гипомоторной дискинезии, назначается диета №3, рекомендуемая при алиментарных запорах.
Одновременно, в случае гипомоторной дискинезии, назначается диета №3, рекомендуемая при алиментарных запорах.
При гипермоторных (спастических) запорах, которым свойственны приступообразные боли в животе, сухой, сегментированный «овечий» кал со слизью и прожилками крови, для снятия кишечного спазма и профилактики болевого синдрома, в первые 5-7 дней диетотерапии назначается щадящее питание с ограниченным содержанием пищевых волокон: овощи и фрукты дают только после тепловой обработки, хлебобулочные и макаронные изделия допускаются только из пшеничной муки высшего сорта. С целью послабления рекомендуются растительные масла, минеральные воды без газа, кисломолочные напитки с пробиотическими свойствами, гомогенизированные фруктово-ягодные пюре и соки с мякотью. По мере уменьшения кишечного спазма в рационе постепенно увеличивают долю продуктов, богатых растительными волокнами, и в конечном итоге ребенка переводят на диету №3.
При органических запорах, обусловленных аномалиями развития толстой кишки или новообразованиями в пресакральной области, ведущим методом лечения является оперативное вмешательство, а диетическая коррекция носит симптоматический характер. Лечебное питание в этом случае направлено на поддержание двигательной функции толстой кишки, а также призвано предупреждать возникновение кишечной непроходимости. Для избежание копростаза сырые фрукты и овощи с нежной клетчаткой (спелые фрукты и ягоды, морковь, свекла, кабачки) назначают с осторожностью, дробно, в небольших количествах, а репу, редис, виноград, хлеб грубого помола, пшенную и перловую крупы полностью исключают. Продуктами выбора при органических заболеваниях кишечника являются кисломолочные напитки, содержащие полезную бактериальную флору и органические кислоты (нарине, иммунеле, активиа, актимель, биокефир и др.), а также плодоовощные соки (осветленные и с мякотью), гомогенизированные фруктово-ягодные пюре, компоты из сухофруктов, слабогазированные минеральные воды средней и высокой степени минерализации, растительные масла, оказывающие умеренное стимулирующее влияние на двигательную активность кишечной мускулатуры.
Лечебное питание в этом случае направлено на поддержание двигательной функции толстой кишки, а также призвано предупреждать возникновение кишечной непроходимости. Для избежание копростаза сырые фрукты и овощи с нежной клетчаткой (спелые фрукты и ягоды, морковь, свекла, кабачки) назначают с осторожностью, дробно, в небольших количествах, а репу, редис, виноград, хлеб грубого помола, пшенную и перловую крупы полностью исключают. Продуктами выбора при органических заболеваниях кишечника являются кисломолочные напитки, содержащие полезную бактериальную флору и органические кислоты (нарине, иммунеле, активиа, актимель, биокефир и др.), а также плодоовощные соки (осветленные и с мякотью), гомогенизированные фруктово-ягодные пюре, компоты из сухофруктов, слабогазированные минеральные воды средней и высокой степени минерализации, растительные масла, оказывающие умеренное стимулирующее влияние на двигательную активность кишечной мускулатуры.
Помимо диетотерапии важно соблюдать водный режим: ребенок в зависимости от возраста, а также с учетом влажности и температуры окружающей среды должен потреблять в среднем 1,5-2,5 л жидкости в сутки (с учетом жидких блюд).
К немедикаментозным методам лечения запоров можно отнести также ежедневную двигательную активность, занятия лечебной физкультурой, массаж передней брюшной стенки, физиотерапию (электрофорез с кальцием, электростимуляцию кишечника и др.), которые способствуют повышению перистальтики толстой кишки. Не следует игнорировать возникающие позывы на дефекацию, т.к. в противном случае может наблюдаться снижение порога возбудимости рецепторов прямой кишки.
При отсутствии или недостаточной эффективности этиотропной терапии и немедикаментозных методов восстановления регулярного стула прибегают к симптоматической терапии. С этой целью используют слабительные средства, которые по механизму действия можно разделить на 4 группы.
- Контактные слабительные: увеличивают объем кишечного содержимого. К этой группе относятся растворимые волокна с высокой водосвязывающей способностью (пектин), нерастворимые растительные волокна (пшеничные отруби, морская капуста, метилцеллюлоза, семена льна и подорожника (мукофальк).

- Осмотические слабительные повышают содержание воды в каловых массах и ускоряют их транзит по толстой кишке. В эту группу входят сульфат магния и натрия, Карловарская соль, многоатомные спирты (сорбитол, маннитол, глицерол), гидрофильные коллоиды (полиэтиленгликоль (транзипег), форлакс, фортранс), природные и синтетические дисахариды (сахароза, лактоза, лактулоза (дюфалак, нормазе).
- Стимулирующие слабительные оказывают раздражающее действие на рецепторы слизистой толстой кишки. К этой группе относятся антрахиноны (препараты сены, крушины, ревеня), соединения дифенилметана (фенолфталеин, бисакодил (дульколакс), натрия пикосульфат (гутталакс), рецинолиевая кислота (касторовое масло).
- Мягчительные средства (вазелиновое и миндальное масла) размягчают каловые массы и облегчают процесс дефекации.
Для коррекции эпизодических и хронических запоров у детей раннего возраста препаратом выбора является лактулоза, которая хорошо переносится маленькими пациентами, не вызывает побочных эффектов и, помимо слабительного, оказывает выраженное пребиотическое действие. У детей старше 7 лет при временных ситуационных запорах, болезненной дефекации, а также при подготовке к исследованию желудочно-кишечного тракта эффективен препарат гутталакс, который обычно назначается коротким курсом (1-3 дня). При спастических запорах одновременно с гутталаксом целесообразно назначение спазмолитиков: папаверина, дротаверина (но-шпы), мебеверина (дюспаталина), бускопана.
У детей старше 7 лет при временных ситуационных запорах, болезненной дефекации, а также при подготовке к исследованию желудочно-кишечного тракта эффективен препарат гутталакс, который обычно назначается коротким курсом (1-3 дня). При спастических запорах одновременно с гутталаксом целесообразно назначение спазмолитиков: папаверина, дротаверина (но-шпы), мебеверина (дюспаталина), бускопана.
Особое место в лечении запоров у детей отводится клизмам. Основной механизм их действия заключается в растяжении прямой кишки и раздражении ее слизистой оболочки, кроме того, в ампуле прямой кишки размываются имеющиеся каловые «пробки». У детей используют различные виды клизм: водные, солевые, масляные и травяные (с ромашкой, толченым льняным семенем и пр.) или смешанные.
Вид клизмы и объем вводимой жидкости в каждом случае подбирают индивидуально. При длительных хронических запорах, осложненных интоксикаций, наличии каловых камней и «завалов» обычно назначают ежедневные солевые клизмы (1-1,5 и 5%) в течение 3-4 нед.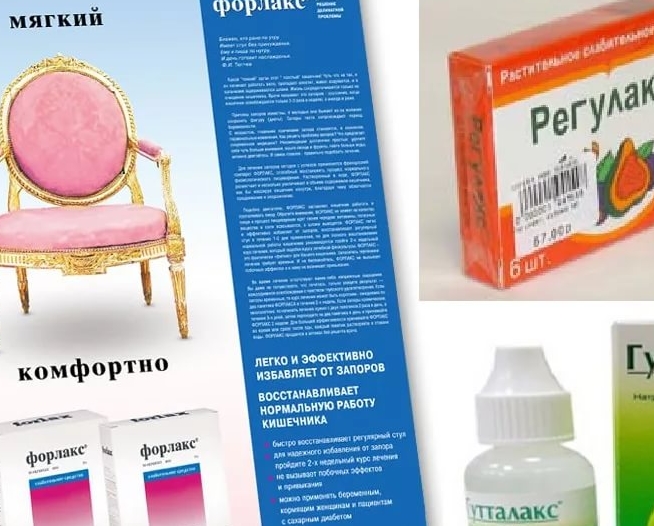 В случаях эпизодических, «условно-рефлекторных» и других функциональных запоров ограничиваются назначением курса из 5-10 клизм (солевых, травяных). При воспалительных изменениях в прямой кишке показаны масляные клизмы (с маслом шиповника, облепихи). При подборе объема клизм руководствуются минимальным объемом жидкости, после введения которой наступает дефекация. Максимальный объем вводимой жидкости при очистительных (водных и 1% солевых) клизмах составляет не более 500 мл, при гипертонических (5% солевых) – 200 мл. Объем лечебных масляных и травяных клизм, в зависимости от возраста ребенка и их назначения, составляет 50-200 мл.
В случаях эпизодических, «условно-рефлекторных» и других функциональных запоров ограничиваются назначением курса из 5-10 клизм (солевых, травяных). При воспалительных изменениях в прямой кишке показаны масляные клизмы (с маслом шиповника, облепихи). При подборе объема клизм руководствуются минимальным объемом жидкости, после введения которой наступает дефекация. Максимальный объем вводимой жидкости при очистительных (водных и 1% солевых) клизмах составляет не более 500 мл, при гипертонических (5% солевых) – 200 мл. Объем лечебных масляных и травяных клизм, в зависимости от возраста ребенка и их назначения, составляет 50-200 мл.
Следует заметить, что при длительном (на протяжении 3 и более месяцев) приеме слабительных средств и применении клизм может развиваться привыкание и психологическая зависимость от них. Очистительные клизмы и многие слабительные препараты могут вызывать побочные эффекты: спастические боли в животе, тенезмы, раздражение слизистой оболочки толстой кишки, диарею, обезвоживание и электролитные нарушения, аллергические реакции. Препараты, содержащие растительные волокна, набухают и вызывают интенсивное газообразование в толстой кишке, и поэтому противопоказаны больным с органическими запорами. Кроме того, при гипермоторной дискинезии переполнение толстой кишки жидкостью может вызвать или усилить спазмы и тем самым усугубить запор. Все вышеперечисленное ограничивает применение слабительных средств и слабительных клизм в педиатрической практике. В случае необходимости при функциональных запорах у детей клизмы и слабительные средства назначают на максимально возможный короткий срок – до достижении регулярного стула, после чего следует стремиться к формированию у ребенка самостоятельного рефлекса на дефекацию.
Препараты, содержащие растительные волокна, набухают и вызывают интенсивное газообразование в толстой кишке, и поэтому противопоказаны больным с органическими запорами. Кроме того, при гипермоторной дискинезии переполнение толстой кишки жидкостью может вызвать или усилить спазмы и тем самым усугубить запор. Все вышеперечисленное ограничивает применение слабительных средств и слабительных клизм в педиатрической практике. В случае необходимости при функциональных запорах у детей клизмы и слабительные средства назначают на максимально возможный короткий срок – до достижении регулярного стула, после чего следует стремиться к формированию у ребенка самостоятельного рефлекса на дефекацию.
Следует подчеркнуть, что очень важно не оставлять без внимания ни один эпизод задержки стула у ребенка и стараться своевременно принимать соответствующие лечебные меры, т.к. на ранних стадиях нарушения моторной функции толстой кишки провести ее коррекцию значительно легче, чем в более поздние сроки, когда запоры приобретают систематический характер.
Источник: журнал «Медицинский совет» №3 2008.
06.12.2022
Характеристика профиля личности и приверженность к терапии как факторы прогноза компенсации сахарного диабета 1-го типа у подростков
02.12.2022
Топическая антибактериальная терапия перфоративных отитов в пандемию COVID-19
01.12.2022
Лекция: Нереспираторные осложнения COVID у детей
01.12.2022
Факторы риска развития асфиксии при рождении
29. 11.2022
11.2022
Алгоритмы диагностики и лечения хронического тонзиллита
28.11.2022
Обеспеченность витамином D и уровень провоспалительных цитокинов у новорожденных от матерей с эндокринными заболеваниями
Без табу: запор и как его избежать
Блажен, кто рано по утру
имеет стул без принужденья –
Тому и пища — по нутру,
и все доступны наслажденья.
А.С. Пушкин
Мы готовы часами обсуждать головную и суставную боль, радикулит, простуду и аллергию, но проблемы со стулом по-прежнему остаются неким табу. О них не принято говорить не то что с друзьями, но и с самыми близкими людьми. Тем удивительнее, что великий русский поэт не минул своим вниманием столь деликатную проблему, а даже больше — посвятил этой теме четверостишье. Однако стыдливость, которую часто проявляют наши современники, когда речь заходит о запоре, ничуть не умоляет его значения и того дискомфорта, который он приносит в повседневную жизнь, отравляя не только организм в целом, но и настроение, забирая жизненные силы и энергию.
Запор или как его принято называть в медицинской практике констипация/обстипация хотя и получил в последние годы широкое распространение — 30–50% взрослого населения не понаслышке знакома эта проблема, известна уже не одно тысячелетие (Звягинцева Т.Д., Гриднева С.В., 2008). Лечение хронического запора включает изменение рациона питания, коррекцию дисбиоза и лечение основного заболевания, назначение (при необходимости) слабительных средств, прокинетиков.
Не все слабительные одинаковы!
В тех случаях, когда рациональное питание не дало ожидаемого эффекта, прибегают к различным слабительным средствам. Однако выбирая такой препарат, необходимо учитывать, что многие из них не рекомендуют принимать длительное время, некоторые могут вызывать привыкание, требующее повышения дозы.
Такие средства, как антрагликозиды и дифенолы (например лист сенны, корень ревеня, алоэ, крушина) вызывают химическое раздражение нервных окончаний стенки кишечника. Это приводит к усилению перистальтики, нарушению всасывания воды и электролитов, вследствие чего достигается увеличение объема кишечного содержимого и уменьшается промежуток времени, которое необходимо для его транзита по кишечнику. Однако очень важно помнить, что раздражающие слабительные могут вызывать дегенеративные изменения рецепторного аппарата кишечника, результатом чего является развитие атонии кишечника (Звягинцева Т.Д., Гриднева С.В., 2008).
Однако очень важно помнить, что раздражающие слабительные могут вызывать дегенеративные изменения рецепторного аппарата кишечника, результатом чего является развитие атонии кишечника (Звягинцева Т.Д., Гриднева С.В., 2008).
Кроме того, есть исследования, указывающие на связь колоректального рака с длительным приемом раздражающих слабительных. Поэтому к приему таковых следует относиться с большой осторожностью и применять их только эпизодически.
Другая группа слабительных средств — вещества, способствующие размягчению каловых масс и их скольжению. К таковым можно отнести жидкий парафин, вазелин, натрия докузат, миндальное и оливковое масла. Они замедляют всасывание воды из кала и размягчают кишечное содержимое. Однако важно помнить, что при длительном (более 1 мес) применении смягчающих слабительных могут возникнуть нарушения, связанные с процессом всасывания жирорастворимых витаминов А, D, Е (Лоранская И.Д., 2007), а через 6–12 мес повышается вероятность развития привыкания и в результате появляется необходимость в повышении дозы (Звягинцева Т. Д., Гриднева С.В., 2008).
Д., Гриднева С.В., 2008).
Передозировка же слабительных средств может сопровождаться развитием диареи и, как следствие, — дегидратацией, электролитными нарушениями.
Поэтому многие из таких препаратов не рекомендуют применять у беременных и кормящих грудью, детей и людей пожилого возраста, а также при наличии ряда заболеваний внутренних органов и нервной системы.
В этом контексте внимание привлекают вещества, обладающие осмотическим свойством, — соли, углеводы и спирты углеводов, механизм действия которых основан на повышении осмотического давления в просвете кишечника, что способствует удержанию в нем воды и дополнительной ее абсорбции из плазмы. В результате каловые массы разжижаются и ускоряется их прохождение по кишечнику. Степень повышения осмотического давления зависит от химической структуры слабительных средств этой группы: высокая — у солевых, низкая — у лактулозы.
Таким образом, лактулоза оказывает мягкое слабительное действие, благодаря чему ее можно употреблять детям, начиная уже с 1 года.
Слабительное средство для маленьких и взрослых
Лактулоза — синтетический дисахарид, состоящий из галактозы и фруктозы и не встречающийся в природных условиях. Опыт ее использования с целью получения слабительного эффекта насчитывает уже более 50 лет. За это время было проведено большое количество исследований с целью раскрытия механизмов ее влияния и эффективности (Григорьев П.Я., Яковенко Э.П., 2000).
В организме человека отсутствуют ферментные системы, способные расщеплять лактулозу, благодаря чему она проходит верхние отделы желудочно-кишечного тракта, не всасываясь. Механизм воздействия лактулозы основан на ее распаде на короткоцепочечные карбоновые кислоты под влиянием бактерий толстой кишки, в результате чего повышается осмотическое давление в толстом кишечнике, что способствует задержке воды в нем, увеличению объема содержимого. Таким образом, каловые массы разжижаются и ускоряется их транзит по кишечнику.
Кроме того, подкисление среды, которое достигается благодаря повышению концентрации короткоцепочечных карбоновых кислот, активизирует перистальтику.
Также лактулоза обладает аммонийсвязывающим свойством (Шульпекова Ю.О., 2003). При этом она является еще и пребиотиком. Как питательный субстрат для бифидо- и лактобактерий лактулоза способствует размножению нормофлоры толстой кишки, вытеснению условно-патогенных бактерий, нормализации состояния кишечного биоценоза (Буторова Л.И., Максимова И.Д., 2004) .
Ввиду особенностей профиля безопасности лактулозу можно использовать для нормализации стула у детей и взрослых; лиц пожилого возраста с наличием патологии различных органов и систем; беременных и кормящих грудью; больных, принимающих препараты, побочным действием которых является запор.
Лактулозу рекомендуют употреблять для облегчения акта дефекации при геморрое, анальных трещинах, после оперативных вмешательств, у пациентов, соблюдающих постельный режим (Григорьев П.Я., Яковенко Э.П., 2000).
Таким образом, лактулоза способствует увеличению количества бифидо- и лактобактерий в толстой кишке (пребиотическое влияние) и является мягким осмотическим слабительным средством. Потому с целью нормализации стула или поддержания биоценоза кишечника можно ввести в ежедневный рацион диетические добавки, в состав которых входит лактулоза, например ПРЕЛАКСАН.
Потому с целью нормализации стула или поддержания биоценоза кишечника можно ввести в ежедневный рацион диетические добавки, в состав которых входит лактулоза, например ПРЕЛАКСАН.
ПРЕЛАКСАН — до 99% чистой лактулозы!
Новинка для украинского рынка — ПРЕЛАКСАН в форме порошка, который содержит большое количество лактулозы (96–99%) и незначительное — остаточных сахаров, что позволяет употреблять его с целью профилактики запора, при запоре, дисбактериозе кишечника, а также для улучшения обмена веществ и укрепления иммунитета даже беременным, пациентам с сахарным диабетом и детям в возрасте старше 1 года.
Кроме порошка в стиках по 10 г, № 10, ПРЕЛАКСАН также выпускается в форме сиропа по 220, 400 и 900 г. Такое разнообразие форм выпуска делает использование этой диетической добавки особенно удобным.
Компания-производитель обеспечивает активную промоционную поддержку ПРЕЛАКСАНА — рекламная кампания проводится на центральных телеканалах! Поэтому не забудьте позаботиться об оптимальном товарном запасе данного продукта!
Производитель: ООО «Фелицата Украина», тел. : +38 (044) 360-35-58, 360-69-10; факс: 360-35-57; www.zapora.net.ua.
: +38 (044) 360-35-58, 360-69-10; факс: 360-35-57; www.zapora.net.ua.
Пресс-служба «Еженедельника АПТЕКА»
Запор у детей — разблокировать еду
Рождение ребенка, страдающего запором, может быть стрессовым. Часто трудно понять, что делать. Запор может вызвать у ребенка боль в животе, вздутие живота, газы, плохой аппетит и раздражительность. В зависимости от того, как долго у вашего ребенка запор, существуют разные способы помочь. Читайте дальше, чтобы узнать больше о том, что делать, если у вашего ребенка запор.
Что такое запор?
Запор — это когда у вашего ребенка нерегулярный стул. Когда у них нет стула, он часто сухой, твердый, с трудом проходит и может быть болезненным. Регулярные испражнения у ребенка могут различаться. Испражнения должны быть мягкими и легко проходить.
Что вызывает запор у детей?
Существует множество различных причин, по которым у детей возникают запоры. Некоторые причины могут включать:
- Недостаток клетчатки или жидкости
- Недостаточная физическая активность
- Изменения в туалетных процедурах (например, во время отпуска)
- Не ходить в туалет, когда у ребенка есть желание
- Недостаточно времени, чтобы сходить в туалет
- Задержка стула из-за боли во время дефекации
- Неправильное использование слабительных
- Некоторые лекарства или добавки
- Более высокий уровень стресса
Наиболее частой причиной запоров у детей является задержка стула из-за болей при дефекации.
Как лечат запор у детей?
Острый запор:
Острый запор — это когда у вашего ребенка не было регулярного стула в течение последних 2 недель.
Лечение : Следуйте Канадскому справочнику по продуктам питания и добавляйте в рацион ребенка больше клетчатки и жидкости. Подумайте о том, чтобы обратиться к диетологу за рекомендациями и контролем.
Также важно установить регулярный режим туалета. Поощряйте ребенка сидеть на унитазе после еды. Выделите достаточно времени на туалет и не торопитесь.
Хронический запор:
Хронический запор — это отсутствие регулярного стула у вашего ребенка более 8 недель. Примерно у трети детей с острым запором развивается хронический запор. Наиболее распространенная причина, по которой у детей возникают хронические запоры, заключается в том, что им больно опорожнять кишечник. Дети будут сдерживать стул, чтобы избежать боли при дефекации.
Лечение : Обратитесь к врачу вашего ребенка. Скорее всего, врач:
Скорее всего, врач:
- Назначит слабительные
- Предложите ребенку садиться в туалет в одно и то же время каждый день, чтобы установить режим дня
- Предлагаю вам записывать в дневник, когда у вашего ребенка происходит дефекация
- Пересмотрите диету вашего ребенка или порекомендуйте вам обратиться к диетологу за персональным советом по питанию
Хронический запор требует лечения. Сами по себе изменения диеты вряд ли решат проблему. В некоторых случаях ваш врач может предложить обратиться к специалисту, если в этом есть необходимость.
Советы по увеличению количества клетчатки в рационе вашего ребенка
Воспользуйтесь приведенными ниже советами, чтобы добавить клетчатку в рацион вашего ребенка:
- Выбирайте цельные овощи и фрукты вместо сока
- Добавьте свежие или замороженные ягоды к хлопьям и йогурту, как в этом веселом и вкусном банановом сплите из йогурта
- Выбирайте цельнозерновой хлеб, содержащий не менее 2 граммов клетчатки на ломтик
- Используйте злаки с высоким содержанием клетчатки, такие как отруби, содержащие не менее 4 граммов клетчатки на порцию
- Добавляйте сухофрукты в йогурт, салаты и домашние кексы, например, в этот яблочный кекс с корицей и овсянкой
- Добавляйте чечевицу или фасоль в супы, запеканки и салаты, например, в этот салат из свежей черной фасоли и кускуса
Дети должны получать дополнительную клетчатку только из пищевых продуктов. Добавки с клетчаткой следует давать только в том случае, если это рекомендовано вашим диетологом или поставщиком медицинских услуг.
Добавки с клетчаткой следует давать только в том случае, если это рекомендовано вашим диетологом или поставщиком медицинских услуг.
Не забывайте постепенно увеличивать количество продуктов, богатых клетчаткой, которые ест ваш ребенок. Предлагайте много жидкости и поощряйте физическую активность каждый день.
Прочтите Сосредоточьтесь на клетчатке , чтобы узнать, как добавить больше клетчатки в рацион вашего ребенка. Прочтите «Факты о жидкости», чтобы узнать, сколько воды и жидкости нужно вашему ребенку.
Следует ли исключить молочные продукты из рациона ребенка?
Вообще ни один продукт не вызывает запор. Исключать молочные продукты из рациона ребенка следует только в том случае, если это рекомендовано врачом. Удаление продуктов из рациона вашего ребенка без замены их альтернативами может привести к тому, что в них будет мало важных питательных веществ, таких как кальций и витамин D. Посоветуйтесь с диетологом.
Следует ли давать ребенку пробиотики от запоров?
Нет. В настоящее время недостаточно исследований, чтобы показать, что пробиотики помогают при запорах. Однако такие продукты, как йогурт, молоко и сыр с пробиотиками, безопасны для большинства людей, включая детей, и подходят для здорового питания.
В настоящее время недостаточно исследований, чтобы показать, что пробиотики помогают при запорах. Однако такие продукты, как йогурт, молоко и сыр с пробиотиками, безопасны для большинства людей, включая детей, и подходят для здорового питания.
Следует ли давать ребенку слабительные?
Важно поговорить со своим врачом или фармацевтом, прежде чем давать ребенку слабительное. Если вашему ребенку рекомендуется принимать слабительные средства, всегда следуйте инструкциям по дозировке и времени, в течение которого ваш ребенок должен их принимать. Убедитесь, что вы также даете ребенку достаточно жидкости.
Должен ли я давать ребенку чернослив или сок из чернослива?
Вы можете предлагать ребенку один или два свежих или консервированных чернослива в день, чтобы посмотреть, помогут ли они. Однако многие другие продукты также содержат клетчатку и могут помочь при остром запоре. Фруктовый сок не рекомендуется детям, так как это сладкий напиток. Употребление слишком большого количества сладких напитков связано с повышенным риском развития кариеса у детей.
Когда мне следует привести ребенка к врачу?
Если вас беспокоит запор у вашего ребенка, важно отвести вашего ребенка к врачу. Ниже приведены некоторые признаки, которые могут означать, что вам следует показать ребенка врачу:
- Отсутствие улучшения запоров у вашего ребенка после следования Канадскому руководству по питанию и добавления в рацион вашего ребенка большего количества клетчатки и жидкости
- Большие табуретки, которые загораживают унитаз
- Боль при попытке дефекации
- Действия, которые выглядят так, как будто ваш ребенок держит стул в
Чем может помочь диетолог?
Диетолог может работать с вами и вашей семьей, чтобы помочь выбрать продукты с высоким содержанием клетчатки, которые по-прежнему будут нравиться вашему ребенку. Они могут дать вам идеи для школьных обедов и закусок, а также научат вас важным вещам, на которые следует обращать внимание на этикетках продуктов питания, например, как отличить цельнозерновые продукты. Диетолог также может помочь убедиться, что ваш ребенок получает достаточно жидкости и других важных питательных веществ.
Диетолог также может помочь убедиться, что ваш ребенок получает достаточно жидкости и других важных питательных веществ.
Многие планы медицинского страхования сотрудников покрывают услуги диетолога. Свяжитесь с диетологом сегодня!
Итог
У детей могут быть запоры по многим причинам. Острый запор часто можно облегчить, следуя Канадскому руководству по питанию и добавляя в рацион ребенка больше клетчатки и жидкости. Хронический запор требует медицинского лечения и может включать использование слабительных средств. Всегда обращайтесь к врачу вашего ребенка, если вас беспокоит запор у вашего ребенка.
Вас также могут заинтересовать:
Фокус на клетчатке
Факты о жидкости
Знакомство с этикетками продуктов питания в Канаде
Канадское руководство по продуктам питания
Эта статья была написана и проверена диетологами из организации Dietitians of Canada.
Последнее обновление — 19 ноября 2021 г.
Вот как с этим бороться
РОЛИ, Северная Каролина — Приученный к горшку малыш, который вдруг перестал сидеть на унитазе.
7-летний ребенок жалуется на боли в животе.
Подросток, который замирает, когда сталкивается с туалетом в школе.
Все эти дети могут иметь дело с запорами, распространенной проблемой, которую нельзя игнорировать.
«Запоры у детей чрезвычайно распространены, — говорит Моника Шукла-Удаватта, доктор медицинских наук, , детский гастроэнтеролог UNC Health. «Иногда детям неудобно обсуждать эту тему, но для них и их родителей важно знать, что их педиатр или педиатр может помочь им внести небольшие коррективы, которые могут оказать огромное влияние на их комфорт».
Что считается запором у детей?
Частота опорожнения кишечника у детей может значительно различаться и оставаться в пределах нормы для данного ребенка, говорит д-р Шукла-Удаватта. Одни дети какают один раз в день и чаще, другие – через день. Младенцы часто какают несколько раз в день.
Младенцы часто какают несколько раз в день.
Запор обычно определяется как менее двух случаев дефекации в неделю, один или более случаев недержания кала (подтекающий стул) или большой, твердый стул, который трудно или болезненно выходит.
Другие симптомы могут включать боль в животе, боль при дефекации, снижение аппетита и постоянное ощущение сытости.
Запор у детей может быть вызван целым рядом проблем, в том числе приемом определенных лекарств, плохим состоянием здоровья или отсутствием надлежащего питания.
Как помочь, если у вашего ребенка запор
1. Не бойтесь звонить врачу.
«Всегда уместно обратиться к педиатру или семейному врачу, если у вашего ребенка редкие или болезненные испражнения», — говорит д-р Шукла-Удаватта. Другие причины для обращения к врачу: Если у вашего ребенка в течение первого года жизни наблюдаются симптомы запора, если вы беспокоитесь о его росте или если вы видите кровь в его стуле. Ваш врач посоветует вам предпринять определенные действия или посетить офис.
Ваш врач посоветует вам предпринять определенные действия или посетить офис.
2. Подружитесь с волокном.
Растворимые продукты, богатые клетчаткой, действуют как естественное слабительное, задерживая воду в стуле и делая его мягким, облегчая его прохождение. Чтобы узнать, сколько клетчатки должен потреблять ваш ребенок, прибавьте 5 к его возрасту, чтобы получить нужное количество граммов в день, говорит доктор Шукла-Удаватта.
Например, трехлетний ребенок должен съедать около 8 граммов клетчатки каждый день. Есть много способов добиться этого: в 1/2 стакана овсяных хлопьев содержится 4 грамма клетчатки, в яблоке с кожурой — 3 или 4 грамма клетчатки, а в среднем запеченном сладком картофеле с кожурой — 4,5 грамма.
В подростковом возрасте дети должны съедать от 20 до 25 граммов клетчатки в день.
Ваш педиатр может также порекомендовать грушевый или черносливовый сок для облегчения запоров у детей младшего возраста. Высокое содержание сахара в этих специфических соках помогает втягивать воду в толстую кишку и смягчает стул.
3. Поговорите с врачом вашего ребенка о безрецептурных вариантах.
Существует несколько безрецептурных препаратов для лечения запоров. Смягчители стула или гидроксид магния (магнезиальное молоко) помогают удерживать воду в стуле. Лекарства, такие как бисакодил (Дульколакс), действуют как стимулирующее слабительное — они помогают быстрее продвигать стул по толстой кишке. Другой вариант – домашняя клизма.
Доктор Шукла-Удаватта подчеркивает важность консультации с врачом перед использованием любых безрецептурных лекарств, включая клизмы, чтобы обеспечить наиболее подходящий возрасту и безопасный режим.
4. Помогите ребенку чувствовать себя комфортно, говоря с вами о запорах.
Родители могут узнать, что их ребенок борется с запорами, двумя способами: наблюдая за детьми младшего возраста и беседуя с детьми старшего возраста.
Детям, страдающим запорами, может помочь посещение туалета три раза в день: перед школой, после школы и после обеда. Это дает детям пространство и время, необходимые им для расслабления и эффективного опорожнения толстой кишки.
Это дает детям пространство и время, необходимые им для расслабления и эффективного опорожнения толстой кишки.
Для подростков и подростков конфиденциальность имеет первостепенное значение; убедитесь, что они могут спокойно пользоваться туалетом, и попросите их сказать вам, если они изо всех сил пытаются пойти. Доктор Шукла-Удаватта рекомендует семьям и родителям непосредственно наблюдать за тем, как ребенок или подросток пользуется туалетом, прося своего ребенка не смывать унитаз после опорожнения кишечника. Умение точно описать внешний вид стула своему врачу важно для эффективного лечения.
Если ваш ребенок не может пользоваться общественным туалетом в школе, подумайте о том, чтобы запросить более личную ванную комнату для использования в течение дня. Это разумное приспособление, о котором можно попросить от имени вашего ребенка, и офис вашего воспитателя может помочь доставить необходимые письма в школу.
5. Продолжайте лечение в течение шести месяцев.
