Содержание
Ротавирус у ребенка
Ротавирус у детей: симптомы, лечение, профилактика.
Ротавирусная инфекция — острое инфекционное заболевание с фекально-оральным путем передачи, характеризующиеся поражением желудочно-кишечного тракта по типу гастроэнтерита с развитием синдрома дегидратации (обезвоживания).
Ротавирус является ведущей причиной гастроэнтеритов у детей в возрасте младше 5 лет. .В России наиболее часто регистрируется в зимне-весенний период.
Причины инфекции:
Возбудитель — ротавирус, относится к семейству
РНК-содержащих вирусов. Заразными для человека считаются 1 — 4, 8 и 9 типы вируса.
Источник инфекции ― человек (больной или вирусовыделитель). Число бессимптомных носителей вируса среди детей может достигать 5–7%. Вирус способен на протяжении нескольких месяцев сохранять жизнеспособность во внешней среде, устойчив при низких температурах, быстро погибает при нагревании.
В целом по РФ удельный вес заболевших детей до 1 года составляет 20,6%, в возрасте 1–2 лет — 44,7%. К 2-летнему возрасту почти каждый ребенок хотя бы 1 раз переносит ротавирусную инфекцию и более 2/3 заболевают повторно. Учитывая высокую контагиозность (заразность) является частой причины вспышек в организованных коллективах (детский сад, школа) и больницах.
Механизм передачи ротавируса ― фекально-оральный: реализуется пищевым, водным и контактно-бытовым путем. Учитывая крайне высокую контагиозность ротавируса и устойчивость возбудителя к средствам бытовой химии, даже очень строгие меры гигиены (в т.ч. мытье рук после каждого контакта с больным) зачастую могут оказаться неэффективными. Инкубационный период составляет всего несколько суток ― в среднем от 1 до 3 дней.
Клиническая картина
Основные симптомы ротавирусного гастроэнтерита — общая интоксикация (лихорадка, вялость, рвота, головная боль) и изменения со стороны ЖКТ: боли в животе, частый жидкий водянистый стул. Ротавирусному гастроэнтериту свойственны два варианта начала болезни: острый (около 90% больных), когда все основные симптомы появляются в 1-е сутки болезни, и подострый, когда к 1-2 симптомам (чаще боли в животе и интоксикация) на 2-3 день болезни присоединяются диарея, рвота, лихорадка.
Ротавирусному гастроэнтериту свойственны два варианта начала болезни: острый (около 90% больных), когда все основные симптомы появляются в 1-е сутки болезни, и подострый, когда к 1-2 симптомам (чаще боли в животе и интоксикация) на 2-3 день болезни присоединяются диарея, рвота, лихорадка.
Общеинфекционный синдром.
Большинство случаев ротавирусной инфекции начинается остро с повышения температуры до фебрильных цифр (38,0 градусов) или даже гипертермии, однако длительность лихорадки, несмотря на её выраженность, редко превышает 2-4 дня. Лихорадка сопровождается симптомами интоксикации: слабостью, вялостью, снижением аппетита вплоть до развития анорексии и адинамии при тяжелых формах болезни. У детей старшего возраста при легких формах заболевание может протекать на фоне субфебрильной температуры с умеренно выраженными симптомами интоксикации или их отсутствием.
Синдром местных изменений (гастрит, гастроэнтерит и/или энтерит). Одним из первых, а нередко и ведущим проявлением ротавирусной инфекции, является рвота. Она может возникать одновременно с диареей или предшествовать ей, носить повторный или многократный характер на протяжении 1-2 дней. Поражение ЖКТ протекает по типу гастроэнтерита или (реже) энтерита. Диарейный синдром при ротавирусной инфекции является одним из наиболее важных и постоянных проявлений, в ряде случаев определяющих клиническую картину заболевания. Стул обильный, водянистый, пенистый, желтого цвета, без видимых патологических примесей, или с небольшим количеством прозрачной слизи, иногда отмечается характерный кислый запах испражнений. Частота стула в среднем не превышает 4–5 раз в сутки, но у детей младшего возраста может достигать 15–20 раз. Продолжительность диареи в среднем колеблется от 3 до 7 дней, но может сохраняться и более продолжительное время (до 10-14 дней, чаще у детей раннего возраста). Для ротавирусной инфекции характерно сочетание диареи с явлениями метеоризма, которые наиболее выражены у детей первого года жизни.
Одним из первых, а нередко и ведущим проявлением ротавирусной инфекции, является рвота. Она может возникать одновременно с диареей или предшествовать ей, носить повторный или многократный характер на протяжении 1-2 дней. Поражение ЖКТ протекает по типу гастроэнтерита или (реже) энтерита. Диарейный синдром при ротавирусной инфекции является одним из наиболее важных и постоянных проявлений, в ряде случаев определяющих клиническую картину заболевания. Стул обильный, водянистый, пенистый, желтого цвета, без видимых патологических примесей, или с небольшим количеством прозрачной слизи, иногда отмечается характерный кислый запах испражнений. Частота стула в среднем не превышает 4–5 раз в сутки, но у детей младшего возраста может достигать 15–20 раз. Продолжительность диареи в среднем колеблется от 3 до 7 дней, но может сохраняться и более продолжительное время (до 10-14 дней, чаще у детей раннего возраста). Для ротавирусной инфекции характерно сочетание диареи с явлениями метеоризма, которые наиболее выражены у детей первого года жизни. Болевой абдоминальный синдром при ротавирусной инфекции появляется в дебюте заболевания. Абдоминальные боли различной степени выраженности могут носить разлитой характер или локализоваться в верхней половине живота, также могут встречаться эпизоды схваткообразных болей.
Болевой абдоминальный синдром при ротавирусной инфекции появляется в дебюте заболевания. Абдоминальные боли различной степени выраженности могут носить разлитой характер или локализоваться в верхней половине живота, также могут встречаться эпизоды схваткообразных болей.
Синдром дегидратации. Тяжесть течения ротавирусного гастроэнтерита определяется объемом патологических потерь жидкости с рвотой и диарей и развитием эксикоза (обезвоживания) I–II, реже II-III степени. Степень эксикоза у больных зависит не только от выраженности патологических потерь жидкости и электролитов, а также от адекватности проводимой регидратационной терапии (адекватного восполнения жидкости). О развитии дегидратации сигнализируют следующие признаки: постоянная жажда, западение глаз и большого родничка, сухость кожи, склер и слизистых оболочек. Кожные покровы приобретают землисто-серый оттенок, губы становятся яркими и сухими, снижает тургор кожи, уменьшается количество мочи. Самым опасным состоянием считается стадия обезвоживания, при которой жажда сменяется полным отказом от питья и происходит выраженное урежение мочеиспусканий вплоть до его полного отсутствия.
Самым опасным состоянием считается стадия обезвоживания, при которой жажда сменяется полным отказом от питья и происходит выраженное урежение мочеиспусканий вплоть до его полного отсутствия.
Синдром катаральных изменений. У 60–70% больных при ротавирусной инфекции имеют место катаральные явления со стороны верхних дыхательных путей, которые могут предшествовать дисфункции кишечника. Он характеризуется умеренной гиперемией и зернистостью задней стенки глотки, мягкого неба и небных дужек, заложенностью носа, покашливанием. Однако наличие катаральных явлений в ряде случаев может быть обусловлено сопутствующей респираторной вирусной инфекцией, особенно в период сезонного подъема заболеваемости.
Внекишечные осложнения:
— дегидратация
— вторичная инфекция
— возможно развитие судорог
— неправильном водном режиме РВГЭ может стать причиной отека мозга, ДВС-синдрома, острой почечной недостаточности и других жизнеугрожающих состояний
Наиболее тревожный признаки! (Необходимо вызвать СМП)
-выраженная слабость и вялость, практически постоянный сон или наоборот непрекращающиеся беспокойство
— непрекращающаяся рвота
— невозможность напоить ребенка
— отсутствие мочеиспускания или очень редкое концентрированной мочой
— у детей до года — западение родничка
— примесь крови в стуле
Прогноз заболеваения:
Прогноз заболевания при адекватной гидратации, как правило, благоприятный, длительность болезни редко превышает 5−7 дней. После перенесенного ротавирусного гастроэнтерита ребенок может заразиться повторно из-за сезонной смены циркулирующих серотипов ротавируса, но перенесенная естественная инфекция может снижать тяжесть течения последующих инфекций.
После перенесенного ротавирусного гастроэнтерита ребенок может заразиться повторно из-за сезонной смены циркулирующих серотипов ротавируса, но перенесенная естественная инфекция может снижать тяжесть течения последующих инфекций.
Диагностика:
ИФА кала и ОКИ -тест (так же включает ПЦР исследование на другие типы вирусов, вызывающих острые кишечные инфекции, сальмонеллез и дизентерию)
Первая помощь:
-Обильное дробное питье. Для этого предпочтительнее использовать специализированные солевые растворы — Регидрон, Регидрон — Био. В первые часы, что бы не провоцировать рвоту, можно давать по 1 ч.л. или ст.л. каждые 5 — 10 минут.
ВАЖНО ПОМНИТЬ! За сутки в зависимости от возраста ребенок должен выпить минимум 1 — 1,5 литра воды. Поэтому особенно в первые стуки ребенка СЛЕДУЕТ продолжать поить и во сне, контролируя что бы ребенок не поперхнулся.
— Маленького ребенка положить на бок, чтобы в случае приступа рвоты он не захлебнулся рвотными массами.
-Жаропонижающие средства — только если температура выше 38,5.
— первые 3 часа после рвоты не кормить, далее небольшими порциями.
Грудное вскармливание обязательно продолжать!
— В остром периоде, для ускоренной нормализации стула и выведения вируса из организма, применяются вяжущие и адсорбирующие вещества (карболен, полифепан, смекта, энтеросгель и пр.)
Диета:
При лечении кишечных инфекций, провоцирующих развитие ферментопатии, особое внимание уделяется диете. Так как в ходе развития патологического процесса нарушается активность ряда пищеварительных ферментов, в частности, лактазы, в острый период заболевания из пищевого рациона ребенка следует исключить цельное молоко и молочные продукты и ограничить прием пищи, богатой углеводами (сладкие фрукты, фруктовые соки, выпечка, бобовые культуры). Также в острый период болезни не разрешается кормить детей мясом, бульонами, мясными продуктами, жирными и жареными блюдами. Пищу больному ребенку дают часто, небольшими порциями. В список разрешенных продуктов входят слизистые каши, овощные пюре и супы, белые сухарики и печеные яблоки.
Также в острый период болезни не разрешается кормить детей мясом, бульонами, мясными продуктами, жирными и жареными блюдами. Пищу больному ребенку дают часто, небольшими порциями. В список разрешенных продуктов входят слизистые каши, овощные пюре и супы, белые сухарики и печеные яблоки.
Грудное вскармливание при наличии кишечной инфекции не прекращают, так как в материнском молоке содержаться антитела, нейтрализующие ротавирус и иммуноглобулины, облегчающие течение заболевания.
Частые ошибки:
— Дача антибиотика. В данном случае виновник вирус и любой антибиотик совершенно бессилен против него. Он не принесет никакой пользы, тлько увеличит вероятность осложнений.
— при обильном поносе использование любых противодиарейных средств по типу лоперамида (без консультации врача). Их прием может усилить интоксикацию, удлинить период выздоровления.
Профилактика:
Против ротавируса существует специфическая профилактика- вакцинация
Вакцинация (Ротатек). Курс состоит из трех доз с интервалом введкения от 4 до 10 недель.. Первое введение вакцины в возрасте от 6 до 12 недель. Последнеее введение до 32 недели жизни. (Совместима с любыми вакцинами из национального календаря кроме БЦЖ)
Курс состоит из трех доз с интервалом введкения от 4 до 10 недель.. Первое введение вакцины в возрасте от 6 до 12 недель. Последнеее введение до 32 недели жизни. (Совместима с любыми вакцинами из национального календаря кроме БЦЖ)
Кроме того:
Производится изоляция пациентов в домашних условиях с легкими формами ротавирусной инфекции т в течение 7 дней, после чего переболевший может быть допущен в организованный коллектив (в том числе детский) на основании справки врача о выздоровлении без дополнительного вирусологического обследования.
• Использование для питья только кипяченой воды;
• Тщательное мытье рук перед едой;
• Предварительное мытье фруктов и овощей при помощи щетки;
• Достаточная термическая обработка пищи.
Чем отличается ротавирус от норовируса, меры профилактики.

2 Октября 2017 года
Эти вирусы отличаются друг от друга, иначе и название у них было бы одинаковым. Убедитесь в этом сами, ознакомившись с данными в таблице.
|
|
Ротавирус
|
Норовирус
|
|
Симптомы
|
|
|
|
Понос
|
+
|
+
|
|
Боли в верхней части живота
|
+
|
+
|
|
Жжение в районе желудка
|
+
|
|
|
Привкус горечи во рту
|
+
|
|
|
Тошнота
|
+
|
+
|
|
Повышенная температура
|
+
|
|
|
Слабость и обильное потоотделение
|
+
|
|
|
Рвота
|
+
|
+
|
|
Головные боли
|
|
+
|
|
Озноб
|
|
+
|
|
Распространение
|
Фекально-оральное, воздушно-капельным путём, при взаимодействии с другими людьми и бытовыми предметами
|
Фекально-оральное, воздушно-капельным путём, при взаимодействии с другими людьми и бытовыми предметами
|
|
Инкубационный период
|
С 10-12 часов до 4 дней (обычно 24-48 часов после заражения)
|
С 4 до 77 часов (в среднем 36 часов)
|
|
Длительность заболевания
|
2-3 дня
|
Понос продолжается до 3-ёх дней, в тяжёлых случаях до 7 дней
|
1. Ротавирус – понос и высокая температура,
Ротавирус – понос и высокая температура,
норовирус — рвота
Симптомы у этих вирусов, как мы уже видели, схожие, но, если и есть отличие, то это симптом номер один.
«В случае заболевания норовирусом таким является рвота, высокой температуры может не быть вообще.
При ротавирусе же почти всегда сначала появляется понос, который сопровождается повышенной температурой тела», вместо поноса может быть и рвота, если ее нет сразу, то она может появиться чуть позже.
2. Ротавирус проявляется ярко,
норовирус – скрыто
«Ротавирус обычно начинается очень остро: понос, температура, рвота.
Норовирус более хитрый.
Все начинается с рвоты, но при этом нет температуры и большинство тут же списывает это не на вирус, а на обыкновенное пищевое отравление.
Вы на какое-то время регулируете свое питание, вроде стало лучше, но есть какая-то слабость.
Проходит несколько дней или даже неделя и снова рвота.
Температура обычно поднимается на 3-4 или даже на 7 день вируса», то есть, если ротавирус проявляет себя во всей красе сразу, то норовирус – волноообразно, по нарастающей, маскируясь под нарушение желудочно-кишечного тракта.
«Поэтому ротавирус можно констатировать быстрее, тогда как норовирус дает до двух-трех обострений, вроде все уже было хорошо, прошло 4 дня и опять 2-3 раза вырвало».
3. Ротавирусом больше болеют малыши,
норовирусом – дети постарше
Это подтверждает статистика Латвийского центра инфектологии.
Ротавирусом больше болеют маленькие дети до двух лет, особенно с 6 до 23 месяцев. Тогда как норовирусом болеют дети более старшего возраста, в том числе подростки.
4. При ротавирусе наступает быстрое обезвоживание,
норовирус сам выделяет вещества, которые отравляют организм
И в том, и в другом случае организм подвержен обезвоживанию, но причины разные.
В случае ротавируса организм через понос и рвоту теряет жидкость и очень важно ее восстановить.
В случае норовируса обезвоживание может наступить не только в результате рвоты, но и от того, если вирус слишком долго оставался неопознанным объектом в организме, скрываясь под разными другими заболеваниями, тем же отравлением.
5. Ротавирус протекает тяжелее, чем норовирус
Не всегда, но, как показывает практика, с ротавирусом дети чаще поступают в больницу, чем с норовирусом.
«Норовирус проходит чуть мягче, он более долгоиграиющий по сравнению с ротавирусом. В случае ротавируса уровень госпитализации выше, чем в случае норовируса»
Общие советы по профилактике:
— часто мойте руки, особенно после посещения туалета, до и после приготовления еды, при смене подгузника, после любого контакта с больным инфекцией;
— тщательно мойте купленные в магазине или на базаре овощи и фрукты;
— регулярно проветривайте помещение, в котором находитесь;
— часто гуляйте на свежем воздухе;
— избегать посещения мест большого скопления людей (не берите ребенка в магазин и т. д.)
д.)
— не берите совсем маленьких детей (месяц, два, три) в зарубежные поездки, иммунитет не окреп и подвержен разным заболеваниям.
Если ребенок заболел:
— не доедайте и не допивайте за ребенком, который болеет кишечной инфекцией, родители об этом часто забывают и заболевают сами;
— в случае заболевания обязательно нужно пить, но не заставляйте ребенка сразу же пить много – предлагайте ему жидкость маленькими порциями (2-3 глотка, через несколько минут снова 2-3 глотка и т.д.). Вдобавок рекомендуется пить Регидрон.
— еду можно принимать не раньше, чем через 4 часа после рвоты;
— исключите все молочные продукты из рациона, в том числе не варите каши на молоке.
Не ведите ребенка в садик, если появились первые признаки заболевания, отправляйтесь к врачу – в противном случае ребенок может заразить других детей в группе и персонал.
Профилактика в период регистрации случаев:
— Меньше посещайте общественные места
— Чаще мойте руки
— Купите дезинфицирующее средство для рук
— Проведите курс лечения противовирусным препаратом «Арбидол», иммуномодуляторами.
Из уст медсестер:
— Иммунитет к рото и норовирусу действует в течении полугода после перенесенного заболевания. По прошествии этого времени человек снова может заразиться.
— Эти болезни переносятся не только при контакте, но и воздушно-капельным путем. Так что особенно в зимние месяцы мы практически беззащитны.
— При поносе и рвоте на 10 килограмм веса человек должен выпивать 1 литр воды, лучше всего соленой.
— Сразу после рвоты не давайте ребенку пить. Подождите пять минут, дайте выпить ложку воды, если через 5-10 минут рвота не повторилась, продолжайте давать воду. Желательно это делать каждые 15-20 минут, чтобы организм пополнялся запасами жидкости.
Желательно это делать каждые 15-20 минут, чтобы организм пополнялся запасами жидкости.
Обязательно обратитесь к врачу, если:
Рвота и понос у ребенка не останавливается (обезвоживание у совсем маленьких может произойти в считанные часы, не увлекайтесь самолечением).
Повышается температура (особенно опасно, если температура «переваливает» за 39 и не сбивается).
У ребенка пересохло во рту, язык белый.
Ребенок малоактивен, выглядит уставшим.
Если во время щипка, кожа прилипает и не занимает первоначальное положение.
На самом деле все вышеперечисленное уже свидетельствует о том, что ребенок находится в крайне серьезном состоянии.
Будьте внимательны, очень важно увидеть грань, когда не стоит вприпрыжку бежать в больницу или, наоборот, когда это просто необходимо.
Симптомы и причины хронической диареи у детей
Каковы симптомы хронической диареи у детей?
Основным симптомом хронической диареи у детей является жидкий водянистый стул три и более раз в сутки в течение не менее 4 недель.
В зависимости от причины у детей с хронической диареей также могут быть один или несколько из следующих симптомов:
- кровавый стул
- озноб
- лихорадка
- потеря контроля над дефекацией
- тошнота или рвота
- боль или спазмы в животе
Хроническая диарея может вызвать мальабсорбцию и привести к обезвоживанию.
Хроническая диарея может вызвать мальабсорбцию и привести к обезвоживанию.
Каковы симптомы мальабсорбции и обезвоживания у детей?
Мальабсорбция
Симптомы мальабсорбции могут включать
- вздутие живота
- изменения аппетита
- газ
- жидкий, жирный, зловонный стул
- потеря веса или плохая прибавка в весе
Обезвоживание
Симптомы обезвоживания могут включать
- жажду
- мочеиспускание реже, чем обычно, или отсутствие мокрых подгузников в течение 3 часов и более
- недостаток энергии
- сухость во рту
- нет слез при плаче
- снижение тургора кожи, а это означает, что когда кожу вашего ребенка сжимают и отпускают, кожа не сразу возвращается к нормальному состоянию
- запавшие глаза, щеки или мягкое пятно на черепе
Что вызывает хроническую диарею у детей?
Общие заболевания и нарушения, вызывающие хроническую диарею у детей, включают
- инфекции желудочно-кишечного тракта
- глютеновая болезнь
- функциональные расстройства желудочно-кишечного тракта (ЖКТ)
- пищевая аллергия и непереносимость
- воспалительное заболевание кишечника
- избыточный бактериальный рост в тонкой кишке
Инфекции желудочно-кишечного тракта
Инфекции, вызванные вредными вирусами, бактериями или паразитами, иногда приводят к хронической диарее. Дети могут заразиться через зараженную воду, напитки или пищу; или через личный контакт. После инфекции у некоторых детей возникают проблемы с перевариванием углеводов, таких как лактоза, или белков в таких продуктах, как молоко, молочные продукты или соя. Эти проблемы могут вызвать длительную диарею — часто до 6 недель — после инфекции. Кроме того, некоторые бактериальные и паразитарные инфекции, вызывающие диарею, не проходят быстро без лечения.
Дети могут заразиться через зараженную воду, напитки или пищу; или через личный контакт. После инфекции у некоторых детей возникают проблемы с перевариванием углеводов, таких как лактоза, или белков в таких продуктах, как молоко, молочные продукты или соя. Эти проблемы могут вызвать длительную диарею — часто до 6 недель — после инфекции. Кроме того, некоторые бактериальные и паразитарные инфекции, вызывающие диарею, не проходят быстро без лечения.
Узнайте больше об инфекциях, вызывающих диарею, таких как болезни пищевого происхождения и вирусный гастроэнтерит.
Целиакия
Целиакия — это расстройство пищеварения, при котором поражается тонкий кишечник. Заболевание провоцируется употреблением в пищу продуктов, содержащих глютен. Глютен — это белок, содержащийся в природе в пшенице, ячмене и ржи. Глютен распространен в таких продуктах, как хлеб, макароны, печенье и пирожные. Целиакия может вызвать хроническую диарею у детей любого возраста.
Функциональные расстройства ЖКТ
При функциональных желудочно-кишечных расстройствах симптомы вызваны изменениями в работе пищеварительного тракта. Дети с функциональным расстройством ЖКТ имеют частые симптомы, но пищеварительный тракт не повреждается. Функциональные желудочно-кишечные расстройства не являются заболеваниями; это группы симптомов, которые возникают вместе.
Дети с функциональным расстройством ЖКТ имеют частые симптомы, но пищеварительный тракт не повреждается. Функциональные желудочно-кишечные расстройства не являются заболеваниями; это группы симптомов, которые возникают вместе.
Двумя функциональными желудочно-кишечными расстройствами, вызывающими хроническую диарею у детей, являются диарея у детей раннего возраста и синдром раздраженного кишечника (СРК).
Диарея у детей раннего возраста
Диарея у детей раннего возраста, также называемая функциональной диареей или хронической неспецифической диареей детского возраста, является частой причиной хронической диареи у детей раннего возраста (в возрасте от 1 до 3 лет) и детей дошкольного возраста (в возрасте от 3 до 5 лет). У детей с диареей у малышей бывает четыре или более водянистых или жидких стула в день, и у них нет других симптомов. Обычно они хорошо растут, набирают вес и здоровы.
Диарея у детей раннего возраста развивается в возрасте от 6 месяцев до 3 лет и обычно проходит сама по себе к началу начальной школы. Исследователи считают, что употребление слишком большого количества подслащенных сахаром напитков, особенно с высоким содержанием кукурузного сиропа с высоким содержанием фруктозы и сорбита, может вызвать диарею у малышей.
Исследователи считают, что употребление слишком большого количества подслащенных сахаром напитков, особенно с высоким содержанием кукурузного сиропа с высоким содержанием фруктозы и сорбита, может вызвать диарею у малышей.
СРК
Наиболее распространенными симптомами СРК являются боль в животе, дискомфорт или спазмы; наряду с диареей, запором или обоими. Боль или дискомфорт при СРК обычно уменьшаются при отхождении стула или газа. СРК не вызывает таких симптомов, как потеря веса, рвота или кровь в стуле.
СРК является частой причиной хронической диареи у детей школьного возраста и подростков. Врачи редко диагностируют СРК у детей младшего возраста, потому что дети младшего возраста не могут сообщить о таких симптомах СРК, как боль или дискомфорт в животе.
Пищевая аллергия и непереносимость
Пищевая аллергия, непереносимость лактозы, непереносимость фруктозы и непереносимость сахарозы являются распространенными причинами хронической диареи.
Пищевая аллергия
Аллергия на молоко, молочные продукты и сою является наиболее распространенной пищевой аллергией, поражающей пищеварительный тракт у детей. Пищевая аллергия обычно появляется на первом году жизни. Многие дети перерастают аллергию на молоко, молочные продукты и сою к 3 годам. Аллергия на другие продукты, такие как злаки, яйца и морепродукты, также может влиять на пищеварительный тракт у детей.
Непереносимость лактозы
Непереносимость лактозы — это распространенное состояние, которое может вызвать диарею после употребления пищи или напитков, содержащих молоко или молочные продукты. Низкий уровень лактазы — фермента, помогающего переваривать лактозу, — или дефицит лактазы и мальабсорбция лактозы вызывают непереносимость лактозы.
Наиболее распространенный тип дефицита лактазы у детей развивается со временем, начиная примерно с 2-летнего возраста, когда детский организм начинает вырабатывать меньше лактазы. Дети с дефицитом лактазы могут не испытывать симптомов непереносимости лактозы, пока не станут подростками или взрослыми.
Дети с дефицитом лактазы могут не испытывать симптомов непереносимости лактозы, пока не станут подростками или взрослыми.
Младенцы — новорожденные до 1 года — редко имеют непереносимость лактозы при рождении. Однако недоношенные дети могут испытывать непереносимость лактозы в течение короткого времени после рождения. Люди иногда ошибочно принимают аллергию на молоко, которая может вызвать диарею у младенцев, за непереносимость лактозы.
Непереносимость фруктозы
Непереносимость фруктозы — это состояние, которое может вызвать диарею после употребления продуктов или напитков, содержащих фруктозу, сахар, содержащийся во фруктах, фруктовых соках и меде. Фруктоза добавляется во многие продукты и безалкогольные напитки в качестве подсластителя, называемого кукурузным сиропом с высоким содержанием фруктозы. Мальабсорбция фруктозы вызывает непереносимость фруктозы. Количество фруктозы, которое может усвоить детский организм, варьируется. Способность ребенка усваивать фруктозу увеличивается с возрастом. Некоторые дети могут переносить больше фруктозы по мере взросления.
Некоторые дети могут переносить больше фруктозы по мере взросления.
Непереносимость сахарозы
Непереносимость сахарозы — это состояние, которое может вызвать диарею после употребления продуктов или напитков, содержащих сахарозу, также известную как столовый сахар или белый сахар. Нарушение всасывания сахарозы вызывает непереносимость сахарозы. Детям с непереносимостью сахарозы не хватает фермента, который помогает переваривать сахарозу. Большинство детей с непереносимостью сахарозы лучше переносят сахарозу по мере взросления.
Воспалительное заболевание кишечника (ВЗК)
Двумя основными типами ВЗК являются болезнь Крона и язвенный колит. Эти расстройства могут поражать детей в любом возрасте. Однако обычно они начинаются в начальной школе или в подростковом возрасте.
Избыточный бактериальный рост в тонком кишечнике (СИБР)
СИБР — это увеличение количества бактерий или изменение типа бактерий в тонкой кишке. SIBO часто связан с заболеваниями, которые повреждают пищеварительную систему, такими как болезнь Крона.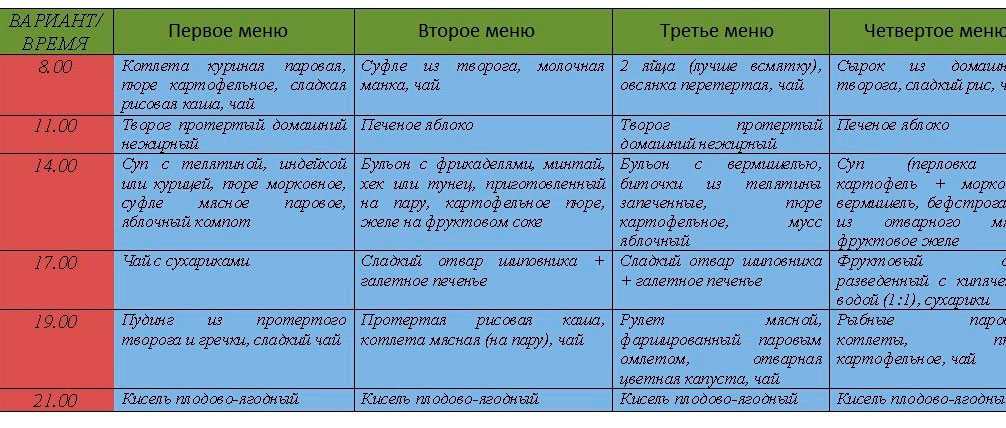
Причины, симптомы и методы лечения детской диареи
Диарея относится к частому прохождению жидкого, водянистого стула из-за инфекции кишечника. В этой статье рассматриваются симптомы, причины и лечение диареи у детей.
Что такое диарея?
Под диареей понимается частый жидкий водянистый стул из-за кишечной инфекции. Инфекция может сопровождаться или не сопровождаться рвотой, лихорадкой и болью в животе.
Диарея обычно длится от двух до четырех дней. Иногда он может сохраняться до 10 дней. Эта инфекция кишечника известна как гастроэнтерит.
Что такое гастроэнтерит?
Причиной этой инфекции обычно являются вирусы. Наиболее распространенным вирусом, вызывающим гастроэнтерит, является ротавирус.
Гастроэнтерит также может быть вызван бактериальными инфекциями, такими как сальмонелла, камфилобактерия или шигелла, но это случается редко.
Опасен ли гастроэнтерит?
Основной проблемой при гастроэнтерите является обезвоживание (высыхание). Это происходит, когда ваш ребенок теряет слишком много жидкости из-за диареи и рвоты.
Это происходит, когда ваш ребенок теряет слишком много жидкости из-за диареи и рвоты.
Увеличение количества потребляемой ребенком жидкости может предотвратить обезвоживание.
Как узнать, обезвожен ли мой ребенок?
Признаки, которые могут свидетельствовать об обезвоживании, включают отсутствие мочеиспускания, потерю веса, утомляемость, сухость языка, глаз и губ и учащенное сердцебиение.
Нужны ли моему ребенку лекарства от диареи?
Большинство детей с гастроэнтеритом не нуждаются в каких-либо лекарствах. Основное лечение заключается в обеспечении того, чтобы ваш ребенок оставался хорошо гидратированным.
Иногда врач может дать вам лекарство от боли в животе или рвоты. Как правило, лекарства, используемые для остановки диареи у взрослых, не используются у детей из-за побочных эффектов.
Можно ли предотвратить диарею у детей?
Трудно предотвратить контакт вашего ребенка с микробами, вызывающими гастроэнтерит, поскольку эти микробы присутствуют повсюду.
• Соблюдение правил гигиены может помочь свести к минимуму риск распространения инфекции.
• Гигиена бутылочек очень важна для новорожденных и младенцев. Молочные бутылочки необходимо стерилизовать либо кипячением, либо с использованием стерилизующих таблеток.
• Других детей следует обучать мытью рук перед едой и хорошим привычкам пользоваться туалетом.
• Вакцинация против ротавирусной инфекции доступна для детей раннего возраста.
Лечение детей с диареей в домашних условиях
Дети в возрасте до 12 месяцев
Дети, находящиеся на грудном вскармливании: Продолжайте кормить грудью и кормить чаще.
Дети, находящиеся на искусственном вскармливании:
• Продолжайте кормить ребенка его молочной смесью.
• Если диарея продолжается более 10 дней, можно подумать о переходе на соевую смесь или молочную смесь без лактозы.
• Не кормите ребенка только водой.
• Если у вашего ребенка непрекращающаяся рвота, отведите его на консультацию к врачу.
Дети старше 12 месяцев
• Откажитесь от твердой пищи и давайте ребенку жидкость.
• Убедитесь, что ваш ребенок продолжает принимать достаточное количество жидкости.
• Если у вашего ребенка нет рвоты, обеспечьте гидратацию, увеличив потребление жидкости. Вы можете использовать раствор для пероральной регидратации, такой как Pedialyte или Hydralite. Эти растворы лучше всего подавать холодными, и их можно даже заморозить до состояния «ледяных палочек». В качестве альтернативы вы можете использовать рисовую или ячменную воду. Фруктовый сок следует разбавлять одной чашкой фруктового сока на четыре чашки воды.
• Когда характер и частота стула улучшится, вы можете постепенно возвращать ребенка к обычному питанию.
• Если у вашего ребенка рвота, вы можете дать ему попробовать небольшое, но частое кормление чистым кормом.
