Содержание
Герпесная ангина у детей и взрослых – симптомы, лечение| ГЕКСОРАЛ®
26.10.2022 г.
267 507
7 минут
Редактор и медицинский эксперт – Арутюнян Мариам Арутюновна.
Содержание:
Причины герпангины
Симптомы герпетической ангины
Герпетическая ангина у детей
Течение герпетической ангины
Лечение герпетической ангины
Герпетическая ангина – острое инфекционное заболевание, которое вызывают энтеровирусы. Герпангина не имеет отношения к вирусу герпеса. Название связано с тем, что высыпания в горле при болезни похожи на герпетические пузырьки3.
Пик заболеваемости в России приходится на август-сентябрь. Сезонность связана с купанием в водоемах в летние месяцы и началом работы детских садов и школ в начале осени2.
Причины герпангины
Герпетическую ангину могут вызывать около 70 серотипов энтеровирусов. Чаще всего это вирусы Коксаки В, Коксаки А17 и энтеровирус 711.
Поскольку единственный переносчик энтеровирусов – человек, заразиться можно при контакте с больным или с вирусоносителем, у которого нет симптомов болезни1. По данным литературы количество вирусоносителей может составлять до 46% людей2.
Вирус выделяется во внешнюю среду с калом и с капельками слюны. Также он содержится в пузырьках, которые появляются в горле у больного. Энтеровирусными инфекциями чаще болеют дети, хотя заболевание встречается и у взрослых5.
Больной или вирусоноситель выделяет вирусы из верхних дыхательных путей в течение 3 недель после заражения, а с калом – до 8 недель. В первые две недели герпетическая ангина наиболее заразна1.
Заразиться можно следующим образом3:
- через грязные руки, предметы и еду, если на них попал вирус;
- выпив зараженную воду из водоема;
- при контакте с больным или вирусоносителем.
Вирус герпетической ангины также передается трансплацентарно – от матери плоду3.
Наверх к содержанию
Симптомы герпетической ангины
Начинается заболевание остро. С момента инфицирования до первых симптомов проходит от 2 до 14 дней3. Температура повышается до 38-39°С. Больной ощущает слабость, головную боль, озноб, реже тошноту, возможна рвота и увеличение подчелюстных лимфатических узлов,1,2,3.
Герпангина проходит несколько стадий2:
- За день до появления высыпаний в горле больной ощущает нерезкую боль. При осмотре можно заметить покраснение небных дужек и задней стенки глотки.
- Затем на слизистой оболочке мягкого неба, небных дужек, миндалин и язычка появляются высыпания – мелкие папулы (узелки) размером до 5 мм в диаметре с красным венчиком.
- Узелки превращаются в пузырьки, которые через 1-2 дня вскрываются.
- На их месте образуются болезненные эрозии с серо-белым налетом.
Наверх к содержанию
Герпетическая ангина у детей
Дети, как правило, заражаются в школе или детских садах2,3.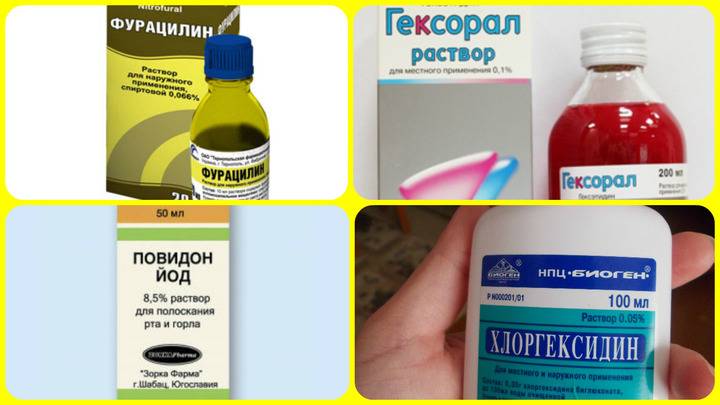 Из-за боли и жара они бывают беспокойны, плаксивы, часто отказываются от еды и питья, потому что пища раздражает эрозии на слизистой и вызывает дискомфорт. Но из-за отказа пить воду или соки у детей часто развивается обезвоживание. При этом язык у ребенка становится сухим, уменьшается эластичность кожи1. На фоне высокой температуры могут возникнуть судороги1.
Из-за боли и жара они бывают беспокойны, плаксивы, часто отказываются от еды и питья, потому что пища раздражает эрозии на слизистой и вызывает дискомфорт. Но из-за отказа пить воду или соки у детей часто развивается обезвоживание. При этом язык у ребенка становится сухим, уменьшается эластичность кожи1. На фоне высокой температуры могут возникнуть судороги1.
Пузырьковые высыпания у детей могут появляться не только на слизистой горла, но и на кистях и стопах, и даже на ягодицах и предплечьях. Это проявление энтеровирусной инфекции получило название вирусная пузырчатка полости рта и конечностей или синдром рот-кисть-стопа. Заболевание заразно в 100% случаев, протекает чаще легко, может поражать ногти3.
Наверх к содержанию
Течение герпетической ангины
Диагноз герпетической ангины могут поставить оториноларинголог, терапевт или педиатр, осмотрев пациента и уточнив его жалобы. Чтобы отследить изменения, характерные для вирусной инфекции, врач может назначить общий анализ крови, а для подтверждения энтеровирусной ангины специалист – анализ мазка из глотки и исследование крови на специфические антитела. Также можно обнаружить возбудитель в кале или воспалительной жидкости, которая выделяется из пузырьков1,4.
Также можно обнаружить возбудитель в кале или воспалительной жидкости, которая выделяется из пузырьков1,4.
Проявления герпетической ангины могут самостоятельно пройти меньше, чем за 10 дней. Но в любом случае при первых симптомах болезни нужно обязательно обратиться к врачу. Заниматься самолечением нельзя2,3.
В некоторых случаях герпетическая ангина может вызвать осложнения со стороны нервной системы. При этом появляются1:
- выраженный спазм затылочных мышц, из-за которого ребенок не может согнуть голову;
- слабость мышц конечностей;
- нарушение сознания.
Тяжелое осложнение герпетической ангины – поражение мягких оболочек мозга, головного и спинного мозга1,3.
Самый высокий риск развития осложнений у новорожденных, поэтому они нуждаются в тщательном лечении и уходе3. Важно поддерживать водный баланс и давать ребенку достаточно жидкости1.
Наверх к содержанию
Лечение герпетической ангины
Больным с осложнениями необходима госпитализация в инфекционный стационар и лечение под контролем узких специалистов – невролога и кардиолога. Если врач рекомендовал лечение на дому, необходимо внимательно следить за состоянием больного2.
Если врач рекомендовал лечение на дому, необходимо внимательно следить за состоянием больного2.
Заболевший должен быть изолирован и находиться в чистом, хорошо проветриваемом помещении, чтобы не заразить других членов семьи. Карантин нужно соблюдать до стихания симптомов1.
При герпангине следует1,3,4:
- Как можно чаще мыть руки, в том числе после кормления и смены подгузника больному ребенку.
- Дезинфицировать поверхности и предметы, с которыми контактировал больной.
- Пить достаточное количество жидкости, чтобы избежать обезвоживания. При этом обращайте внимание на температуру напитка: горячие, теплые напитки раздражают слизистую и вызывают дополнительный дискомфорт. Можно пить прохладные напитки.
- Употреблять пищу в жидком или кашицеобразном виде. Острое, соленое, кислое, в том числе свежие фрукты даже в виде пюре, не подходит для больного герпетической ангиной.
- Полоскать рот солевым раствором после каждого приема пищи, чтобы поддерживать гигиену полости рта и не провоцировать инфицирования эрозий бактериями.

- Использовать мягкую зубную щетку, чтобы меньше травмировать слизистую.
В настоящее время не существует проверенного противовирусного препарата, чтобы лечить герпетическую ангину, воздействуя на ее возбудителя. Иногда врач может назначить средства, поддерживающие местный иммунитет слизистой глотки1. Антибиотики при герпангине не назначаются6.
Цель лечения при герпангине – облегчение симптомов болезни4.
Если температура тела превышает 38,5°С, могут быть использованы физические методы, например, холодные компрессы и пакеты со льдом. Врач также может порекомендовать противовоспалительные и жаропонижающие препараты1. Местное лечение включает средства с противовоспалительным, обезболивающим, обволакивающим и антисептическим действием1.
ГЕКСОРАЛ® РАСТВОР
для полоскания горла
ГЕКСОРАЛ® АЭРОЗОЛЬ
от боли в горле
Таблетки для рассасывания
ГЕКСОРАЛ® ТАБС
Для симптоматического лечения герпетической ангины врач может назначить препараты ГЕКСОРАЛ®7,8,9,10,11. Для орошения слизистой глотки удобно использовать спрей ГЕКСОРАЛ®. Активное вещество спрея — гексэтидин. Он действует против основных бактерий, обитающих в полости рта и на слизистой оболочке глотки8. Также препарат активен в отношении некоторых вирусов и грибков рода Candida8. Благодаря местноанестезирующему действию гексэтидина спрей ГЕКСОРАЛ ® способствует уменьшению боли8. Для полосканий подходит раствор ГЕКСОРАЛ®7. Допускается применение спрея и раствора ГЕКСОРАЛ ® у детей с 3 лет7,8.
Для орошения слизистой глотки удобно использовать спрей ГЕКСОРАЛ®. Активное вещество спрея — гексэтидин. Он действует против основных бактерий, обитающих в полости рта и на слизистой оболочке глотки8. Также препарат активен в отношении некоторых вирусов и грибков рода Candida8. Благодаря местноанестезирующему действию гексэтидина спрей ГЕКСОРАЛ ® способствует уменьшению боли8. Для полосканий подходит раствор ГЕКСОРАЛ®7. Допускается применение спрея и раствора ГЕКСОРАЛ ® у детей с 3 лет7,8.
Если герпетическая ангина вызывает сильную боль и дискомфорт, подросткам старше 12 лет и взрослым могут помочь таблетки для рассасывания ГЕКСОРАЛ ® ТАБС ЭКСТРА, в которых есть анестетик лидокаин10. Детям старше 4 лет могут подойти таблетки для рассасывания ГЕКСОРАЛ ® ТАБС. Анестетик бензокаин в их составе помогает уменьшить боль в глотке и ротовой полости9.
Все препараты при герпетической ангине следует использовать только после консультации с врачом. При выраженных эрозиях раствор и спрей ГЕКСОРАЛ ® противопоказаны7,8, а таблетки для рассасывания может назначить только специалист после осмотра глотки9,10.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Наверх к содержанию
Гнойная ангина: симптомы, причины, диагностика, лечение
Содержание статьи
- Общие сведения
- Причины гнойной ангины
- Виды заболевания
- Причины гнойной ангины
- Диагностика патологии
- Лечение гнойной ангины
- Профилактика
- Вопросы и ответы
- Источники
Гнойная ангина — острое инфекционное заболевание, поражающее нёбные миндалины и окружающие лимфоидные ткани с гнойным экссудатом. Характеризуется острым течением, лихорадкой, общей интоксикацией организма, резкой болью при глотании, воспалением подчелюстных лимфоузлов и желтовато-белым гнойным налётом.
Характеризуется острым течением, лихорадкой, общей интоксикацией организма, резкой болью при глотании, воспалением подчелюстных лимфоузлов и желтовато-белым гнойным налётом.
Общие сведения
Гнойная ангина (гнойный тонзиллит) — это частный случай ангины. Заболевание возникает в любом возрасте вследствие попадания в полость рта бактерий (стрептококков или стафилококков), а также вирусов или грибков. Пути передачи – контактный и воздушно-капельный, например, при чихании или кашле в общественном месте и контакте с поверхностями, на которые попали зараженные частицы, например, при использовании общей посуды с больным человеком. Отсутствие своевременной медицинской помощи может привести к необратимым осложнениям.
Причины гнойной ангины
Обычно болезнь передается воздушно-капельным путем от больного человека к здоровому. Особенно высок риск заражения во время инкубационного периода, который длится до пяти дней.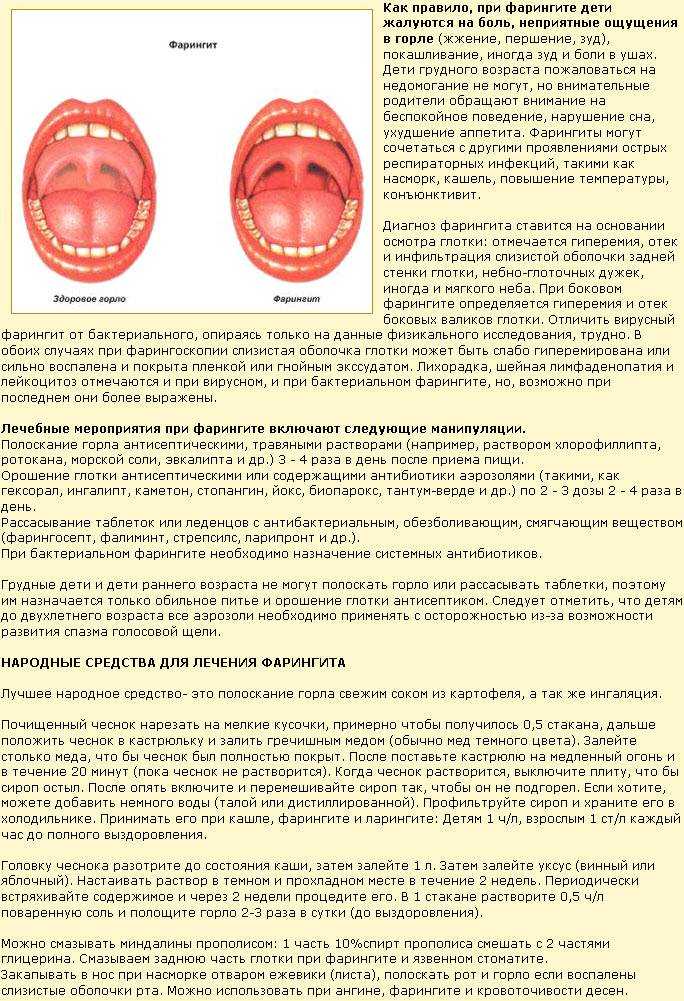 Основным возбудителем гнойной ангины являются стрептококки группы А, но также гнойная ангина вызывается стафилококковой инфекцией, пневмококком, гемофильной палочкой и аденовирусом. Если организм здоров, то иммунитет предотвратит развитие заболевания, но усугубить состояние способны следующие факторы:
Основным возбудителем гнойной ангины являются стрептококки группы А, но также гнойная ангина вызывается стафилококковой инфекцией, пневмококком, гемофильной палочкой и аденовирусом. Если организм здоров, то иммунитет предотвратит развитие заболевания, но усугубить состояние способны следующие факторы:
-
травмы миндалин и носоглотки; -
слабый иммунитет; -
хронические заболевания верхних дыхательных путей; -
инфекционные заболевания полости рта; -
переохлаждение; -
авитаминоз, особенно в осенне-весенний период.
Часто гнойная ангина становится осложнением респираторно-вирусных инфекций.
Виды заболевания
По месту поражённого участка выделяется два вида заболевания:
-
Лакунарная ангина, поражающая лакуны миндалин. Инфекция локализируется в верхней части горла и не проникает глубже. Гнойный налёт легко отделяется при помощи шпателя.
Инфекция локализируется в верхней части горла и не проникает глубже. Гнойный налёт легко отделяется при помощи шпателя.
-
Фолликулярная ангина, поражающая окружающие миндалины лимфоидные ткани. Гной невозможно отделить вручную. Это тяжелое состояние, при котором требуется срочная медицинская помощь и госпитализация.
Причины гнойной ангины
Как правило, ангина начинается остро, а также может развиться на фоне другого заболевания. К основным общим симптомам гнойной ангины относятся следующие симптомы:
-
лихорадка: повышение температуры тела до 39-40°C, озноб, ощущение слабости, потеря аппетита, боль в суставах и мышцах конечностей; -
ощущение першения, сухости, жжения в горле и области зева; -
ощущение сдавливания в горле, сужения в горле, затрудняющее дыхательный процесс; -
охриплость или потеря голоса; -
боль при глотании; -
гиперемия и отёк миндалин.
Главный симптом гнойной ангины — желтовато-белый гнойный налёт, который образуется на миндалинах, которые являются очагом инфекции. При лакунарной ангине гнойный налёт формируется в виде плёнок и отдельно локализованных мелких очагов и легко удаляется, после его удаления поверхность миндалины не кровоточит. При фолликулярной ангине миндалины сильно отекают и покрываются многочисленными желтовато-белыми бляшками гноя. Нагноившийся фолликул может вскрыться самопроизвольно. При распространении гноя за пределы фолликула, воспаление не поражает ткани вокруг миндалин и заживает бесследно.
Диагностика патологии
Диагностикой и лечением гнойной ангины занимается отоларинголог — врач, специализирующийся на заболеваниях горла, носа и ушей. Также диагностировать ангину может терапевт и инфекционист. Диагностика представляет собой сбор жалоб, осмотр и результаты лабораторных исследований. Чтобы поставить диагноз «гнойная ангина» и определить её разновидность, назначаются следующие виды диагностики:
-
забор мазка с миндалин на бакпосев на определение возбудителя; -
фарингоскопия — осмотр зева при помощи инструментов; -
общий анализ крови для определения уровня СОЭ; -
общий анализ мочи; -
консультация кардиолога и ЭКГ.
Лечение гнойной ангины
Обычно лечение проводится амбулаторно, однако тяжёлые формы гнойной ангины требуют госпитализации. Лечение назначается отоларингологом с учётом особенностей пациента, степени поражения и типа возбудителя инфекции.
Общие рекомендации при лечении гнойной ангины следующие:
-
обильное питьё и щадящая диета; -
постельный режим и покой; -
курс антибактериальной терапии, к которым чувствителен возбудитель; -
применение иммуномодуляторов и витаминов; -
местное применение антисептиков в виде спрея; -
регулярное полоскание травяными отварами и растворами антисептиков.
Чтобы избежать распространения инфекции и снизить риски заражения других людей, рекомендуется избегать социальных контактов, не использовать общие предметы быта с членами семьи, избегать объятий, рукопожатий и поцелуев.
В редких случаях, когда медикаментозное лечение не даёт результатов, требуется хирургическое лечение. Оно представляет собой удаление миндалин под местной анестезией — тонзиллэктомию. Эта операция в большинстве случаев проходит с минимальным количеством осложнений, реабилитация составляет 3-4 недели.
Профилактика
При соблюдении профилактических мер риск развития заболевания снижается. Эффективная профилактика представляет собой:
-
исключение вредных привычек; -
исключение переохлаждения организма; -
ограничение контактов людьми, имеющих признаки респираторных заболеваний; -
поддержание нормальной влажности воздуха в помещении – не ниже 45%; -
сбалансированное и регулярное питание; -
сон, продолжительностью не менее 6 часов; -
соблюдение гигиены, поддержание чистоты в доме и на рабочем месте.
Избежать заражения помогает общее укрепление иммунитета, основанное на ведении здорового образа жизни.
Вопросы и ответы
— Какой врач лечит рассматриваемую патологию?
— Постановка диагноза и разработка тактики медикаментозного лечения осуществляется отоларингологом. Для уточнения диагноза и проведения дополнительных исследований может потребоваться консультация других специалистов, например, кардиолога, инфекциониста, иммунолога.
— Применяются ли хирургические методы при заболевания?
— В большинстве случаев медикаментозная терапия и соблюдение рекомендаций даёт положительные результаты лечения гнойной ангины. Решение о проведении хирургических вмешательств принимается только в исключительном случае, когда невозможно вылечить заболевание при помощи медикаментов или заболевание часто рецидивирует.
— Можно ли лечить патологию самостоятельно?
— Гнойную ангину можно спутать с другими видами тонзиллитов. Обычно, отоларинголог после жалоб и осмотра определяет ангину. Но только лабораторные исследования дают информацию о типе возбудителя заболевания, без которого невозможно назначить адекватное лечение.
Обычно, отоларинголог после жалоб и осмотра определяет ангину. Но только лабораторные исследования дают информацию о типе возбудителя заболевания, без которого невозможно назначить адекватное лечение.
Источники
При подготовке статьи использованы следующие материалы:
-
Кудрявцева Ю. С., Кунельская Н. Л., Туровский А. Б. Ангины: диагностика и лечение // Лечебное дело — №3, 2010. — С. 4-9. -
Пальчун В. Т. Оториноларингология. — Москва «ГЭОТАР-Медиа». — 2014. -
Плужников М. С., Лавренова Г. В., и др. Хронический тонзиллит. — СПб. 2010. -
Преображенский Н. А., Кодолова И. М. Ангина горловая // Большая медицинская энциклопедия: в 30 т. / гл. ред. Б.В. Петровский. — 3 изд. — Москва: Советская энциклопедия, 1974. -
Солдатов И. Б. Руководство по оториноларингологии. — М.: Медицина. — 1997.
Б. Руководство по оториноларингологии. — М.: Медицина. — 1997.
Стенокардия: ответы на общие вопросы — журнал Heart Matters
Кардиологическая медсестра Джун Дэвисон задает вопросы о стенокардии, распространенном симптоме ишемической болезни сердца, доктору Саре Кларк, интервенционному кардиологу из больницы Папворт в Кембридже.
Что такое стенокардия и что ее вызывает?
Стенокардия – это симптом, вызванный ишемической болезнью сердца (ИБС). Это боль, тяжесть или дискомфорт в груди, которые также могут ощущаться в руках, шее, челюсти, спине или животе.
Так что же такое ишемическая болезнь сердца?
ИБС является наиболее распространенным типом сердечно-сосудистых заболеваний и, помимо стенокардии, может также вызывать сердечные приступы. Болезнь поражает коронарные артерии (на фото), которые располагаются на поверхности сердца и снабжают сердечную мышцу кровью и кислородом, в которых она нуждается. Это позволяет сердцу перекачивать кровь по всему телу, чтобы снабжать жизненно важные органы кислородом и питательными веществами. ИБС вызывается накоплением жирового материала внутри стенок коронарных артерий; этот процесс называется атеросклерозом и может привести к сужению артерии, ограничивая приток крови к сердцу. Если артерия становится слишком суженной, через нее проходит недостаточное количество крови, что может вызвать симптомы стенокардии.
ИБС вызывается накоплением жирового материала внутри стенок коронарных артерий; этот процесс называется атеросклерозом и может привести к сужению артерии, ограничивая приток крови к сердцу. Если артерия становится слишком суженной, через нее проходит недостаточное количество крови, что может вызвать симптомы стенокардии.
- Читайте нашу статью об атеросклерозе
Как я узнаю, что у меня стенокардия?
Симптомы могут быть различными, но пациенты обычно описывают тупую боль, тяжесть или стеснение в груди, которые также могут ощущаться в шее, челюсти или руках, а иногда и в области спины и живота. Обычно это вызвано физическими упражнениями, эмоциональным расстройством, или вы можете испытать приступ после еды или в холодную погоду. Симптомы иногда могут быть ошибочно приняты за расстройство желудка.
Что делать, если вам кажется, что у вас стенокардия впервые?
Остановитесь и отдохните, пока не пройдет дискомфорт от стенокардии. Запишитесь на прием к своему терапевту прямо сейчас. Если боль не ослабевает, немедленно позвоните по номеру 999, потому что, возможно, у вас сердечный приступ.
Если боль не ослабевает, немедленно позвоните по номеру 999, потому что, возможно, у вас сердечный приступ.
Как отличить боль при стенокардии от сердечного приступа?
Это может быть сложно, потому что симптомы похожи. Любые симптомы, похожие на стенокардию, которые не проходят в покое (или при приеме тринитрата глицерина — GTN — если вам его прописали), могут быть началом сердечного приступа. Сердечные приступы могут привести к летальному исходу, поэтому, если боль или дискомфорт в груди сохраняются, позвоните по номеру 9.99 сразу.
Как поставить диагноз стенокардии?
Ваш врач может определить наличие у вас стенокардии по описанным вами симптомам. Многих людей с симптомами стенокардии, скорее всего, направят к кардиологу. Анализы, которые вам предстоит пройти, будут зависеть от степени подозрения на основное заболевание сердца. Если подозрения высоки, скорее всего, вас направят на ангиографию. Этот тест может определить, есть ли какие-либо сужения в коронарных артериях.
Это также поможет подобрать для вас наилучшее лечение. Маленькая трубка помещается в артерию на руке или в верхней части ноги, и через эту трубку вводится другая тонкая полая трубка, называемая катетером, которая подводится к сердцу и помещается в коронарные артерии. Контраст (краситель) вводится в коронарные артерии, что видно на рентгеновском экране; мы делаем несколько снимков под разными углами и видим любые сужения артерий.
Если у кого-то диагностирована стенокардия, увеличивает ли это риск сердечного приступа?
«Если у вас есть симптомы стенокардии, это не обязательно означает, что у вас будет сердечный приступ»
Большинство людей, у которых диагностирована стенокардия, имеют сопутствующую ИБС, что повышает риск сердечного приступа. Но только потому, что у вас есть симптомы стенокардии, это не обязательно означает, что у вас будет сердечный приступ. Однако, если ваши симптомы становятся более частыми или тяжелыми, появляются после меньшей активности, медленнее исчезают в состоянии покоя или появляются в состоянии покоя, вы можете подвергаться риску неминуемого сердечного приступа, поэтому жизненно важно обратиться к врачу или связаться с ним. как можно быстрее. Если вы испытываете симптомы во время отдыха и они сохраняются, вы должны позвонить по номеру 9.99.
как можно быстрее. Если вы испытываете симптомы во время отдыха и они сохраняются, вы должны позвонить по номеру 9.99.
Поддержка в получении необходимой вам помощи
Мы знаем, что многие из вас в настоящее время сталкиваются с задержками в лечении или имеют вопросы и опасения по поводу получения медицинской помощи. Мы создали этот набор информации, чтобы помочь вам с этими проблемами.
- Где можно получить медицинскую помощь, если прием задерживается или отменяется
- Задержка визита и операции
- Когда вам все еще нужна медицинская помощь?
- Максимальное использование телефонных и видеовстреч
Какие лекарства и методы лечения доступны при стенокардии?
Целью лечения является облегчение и предотвращение симптомов, замедление прогрессирования ИБС и снижение риска сердечного приступа. Здесь жизненно важны изменения в образе жизни — отказ от курения, поддержание активности и обеспечение контроля веса, уровня холестерина, артериального давления и диабета.
Обычным средством лечения стенокардии является GTN, который можно назначать в виде спрея или таблетки под язык. Это может быть принято, когда вы получаете эпизод стенокардии. GTN помогает артериям расслабиться и позволяет большему количеству крови пройти к сердечной мышце, облегчая симптомы. Более длительно действующая форма GTN (нитраты) также может приниматься ежедневно для предотвращения приступов стенокардии.
Также вероятно, что вам придется ежедневно принимать комбинацию других лекарств; бета-адреноблокаторы и блокаторы кальциевых каналов снижают работу сердца, способствуя облегчению симптомов стенокардии. Аспирин и статины помогают снизить риск сердечного приступа, также назначаются ингибиторы АПФ, поскольку они могут оказывать защитное действие.
Подробнее о статинах
Какие другие методы лечения доступны?
Другие методы лечения включают коронарную ангиопластику и стентирование или аортокоронарное шунтирование (АКШ).
Коронарная ангиопластика и стентирование — это процедура, которая открывает суженную артерию. Начало процедуры похоже на ангиограмму: через катетер, находящийся в артерии, через сужение проводится тонкая проволока. Баллон скользит по проволоке и надувается, прижимая жировой материал к стенке артерии. Второй баллон с обжатым на нем стентом (обычно металлическим) затем надувают, чтобы расположить стент, который покрывает суженный сегмент. Стент действует как каркас, удерживая артерию открытой и улучшая приток крови к сердцу.
Начало процедуры похоже на ангиограмму: через катетер, находящийся в артерии, через сужение проводится тонкая проволока. Баллон скользит по проволоке и надувается, прижимая жировой материал к стенке артерии. Второй баллон с обжатым на нем стентом (обычно металлическим) затем надувают, чтобы расположить стент, который покрывает суженный сегмент. Стент действует как каркас, удерживая артерию открытой и улучшая приток крови к сердцу.
Изменение образа жизни жизненно важно для помощи
За прошедшие годы в технологии стентов был достигнут значительный прогресс. Иногда артерия повторно сужается, но различные лекарственные покрытия на металлических стентах снижают риск этого и, следовательно, снижают риск повторных симптомов.
Биорассасывающиеся стенты — это новое поколение стентов, которые не оставляют после себя металлического каркаса. Стент со временем рассасывается, позволяя артерии реконструироваться и нормально функционировать. В настоящее время их обычно не имплантируют, но в конечном итоге считается, что они могут заменить традиционные стенты. Все, что не оставляет после себя никакого постороннего материала, — это хорошо.
В настоящее время их обычно не имплантируют, но в конечном итоге считается, что они могут заменить традиционные стенты. Все, что не оставляет после себя никакого постороннего материала, — это хорошо.
Ежегодно в Великобритании проводится около 80 000 ангиопластик — в три раза больше, чем десять лет назад.
А как насчет шунтирования?
CABG является еще одним вариантом лечения, и решение о том, требуется ли стент или операция, будет приниматься кардиологической бригадой после обсуждения с пациентом. АКШ включает взятие артерий из-за грудины или предплечья или вен из ног. Затем эти трансплантаты используются для «обхода» суженного участка коронарной артерии, чтобы кровь миновала сужение. Это серьезная операция, но если она вам рекомендована, результаты могут быть очень хорошими.
В долгосрочной перспективе у людей, как правило, меньше рецидивирующих симптомов после хирургического вмешательства, поэтому они с меньшей вероятностью вернутся для дальнейшего лечения по сравнению с людьми, перенесшими ангиопластику и стентирование.
Однако риск инсульта выше при АКШ. Каждый случай рассматривается индивидуально в отношении того, какое лечение было бы рекомендованным и предпочтительным для пациентов.
Насколько эффективны эти методы лечения?
После ангиопластики и АКШ у многих людей симптомы могут отсутствовать в течение длительного времени. У людей, перенесших стентирование, вероятность рецидива симптомов выше, чем у пациентов, перенесших операцию шунтирования. Но пациенты играют большую роль в определении того, что происходит. Если они не принимают лекарства или ведут нездоровый образ жизни, их симптомы, скорее всего, вернутся раньше.
Может ли человек жить нормальной жизнью со стенокардией?
Многие люди могут вести нормальную жизнь, если будут принимать лекарства и устранять факторы риска.
Всегда есть исключения, но если кто-то прошел курс лечения для уменьшения симптомов, у него может быть очень хорошее качество жизни, и он сможет продолжать свою обычную повседневную деятельность.
Что люди могут сделать, чтобы снизить риск развития ИБС и стенокардии?
Многие люди могут вести нормальную жизнь, если будут принимать лекарства и устранять факторы риска.
Если вам больше 40 лет, вы имеете право пройти медицинский осмотр у своего врача общей практики, который оценит ваш риск. Затем вместе со своим врачом или медсестрой вы можете рассмотреть, что вы можете сделать, чтобы снизить риск.
Если вы курите, бросить курить — это самое важное, что вы можете сделать. Поддержание здорового веса, здоровое сбалансированное питание с низким содержанием насыщенных жиров и поддержание активности могут помочь вам защитить себя. Если у вас есть семейная история сердечных заболеваний, еще важнее рассмотреть факторы риска, с которыми вы можете что-то сделать. Хотя мужчины чаще заболевают ИБС в более раннем возрасте, чем женщины, женщины реже сообщают о симптомах и иногда не подозревают, что у них случается заболевание сердца, поэтому очень важно, чтобы женщины также обращали внимание на свои факторы риска.
- Посмотрите нашу короткую анимацию про стенокардию.
- Узнайте больше о как снизить факторы риска
Боль в груди у младенцев и детей
Боль в груди — проблема не только взрослых. Это может произойти и у ребенка. Многие из причин несерьезны, но они могут потребовать внимания врача. Следуйте этой таблице для получения дополнительной информации о боли в груди у младенцев и детей.
Назад к симптомам
Шаг 2
Ответы на вопросы
У вашего ребенка лихорадка, кашель с выделением слизи и одышка?
У вашего ребенка сильный кашель, свистящее дыхание и одышка?
У вашего ребенка сухой кашель и острая боль в груди при глубоком вдохе?
У вашего ребенка внезапная острая боль в одной половине грудной клетки с внезапной одышкой?
У вашего ребенка высокая температура, сильная боль в горле, затрудненное дыхание и/или глотание? Они также могут сидеть вперед, опираясь на одну руку («штатив») 9.
 0003
0003Есть ли у вашего ребенка боль и болезненность в передней части грудной клетки, вдоль границы грудины и ребер, и они усиливаются, когда ваш ребенок кашляет или делает глубокий вдох?
Вернуться к вопросам
Этап 3
Возможные причины
Диагноз
Эти симптомы могут быть вызваны БРОНХИТОМ. Высокая температура наряду с кашлем и одышкой также может быть признаком ПНЕВМОНИИ.
Самопомощь
Если у вашего ребенка БРОНХИТ, убедитесь, что он много отдыхает и пьет много жидкости.
ПНЕВМОНИЯ — серьезная инфекция. Если у вашего ребенка жар и кашель с выделением слизи, немедленно обратитесь к врачу. Вы можете попросить своего ребенка принимать детский ацетаминофен и/или ибупрофен от лихорадки. Не давайте детям 5 лет и при кашле или простуде лекарства.
Начать сначала
Диагноз
Это могут быть симптомы БРОНХИОЛИТА.
АСТМА также может вызывать свистящее дыхание, кашель и затрудненное дыхание.

Самопомощь
БРОНХИОЛИТ — серьезная инфекция. Обострения астмы также могут быть серьезной проблемой. Немедленно обратитесь к врачу, чтобы выяснить, что вызывает ваши симптомы. Не давайте детям 5 лет и при кашле или простуде лекарства.
Начать сначала
Диагноз
Эти симптомы могут быть вызваны ПЛЕВРИЗОМ, воспалением оболочки вокруг легкого.
Самопомощь
Обратитесь к врачу. Он или она может определить, что вызывает плеврит. Часто противовоспалительные препараты помогают облегчить симптомы. Не давайте ребенку аспирин. Не давайте детям 5 лет и при кашле или простуде лекарства.
Начать сначала
Диагноз
В редких случаях из легких вытекает воздух, заполняющий грудную полость. Это затрудняет дыхание. Это состояние называется ПНЕВМОТОРАКС.
Самопомощь
Немедленно обратитесь к врачу или обратитесь в ближайшее отделение неотложной помощи или вызовите скорую помощь.

