Содержание
чем кормить ребенка, меню и рецепты
При пищевом отравлении общее самочувствие ребенка заметно ухудшается, он начинает плакать, капризничать, жаловаться на боль в животе. Через некоторое время дают о себе знать классические признаки интоксикации: тошнота, рвота, расстройства стула. Может подняться температура, болеть голова. Тяжесть состояния зависит от того, какой возбудитель попал в организм ребенка с испорченной пищей. <<В кишечных инфекциях, сопровождающихся хронической диареей, ведущим механизмом является расстройство пищеварения, что приводит к нарушению процессов расщепления и всасывания в кишечнике основных пищевых веществ, воды, витаминов, макро- и микроэлементов, — говорит Дина Сергеевна Русинова, кандидат медицинских наук, врач-инфекционист, врач-гастроэнтеролог Детской клиники МЕДСИ на Пироговской, доцент кафедры факультетской педиатрии РНИМУ им. В.И. Пирогова. — Развивающаяся диарея (жидкий и частый стул) сопровождается потерей веса, развитием анемии и даже остеопороза>>.
При отравлении, прежде всего, следует промыть ребенку желудок кипяченой водой комнатной температуры. После чего дать один из сорбентов.
На фото: Дина Сергеевна Русинова, кандидат медицинских наук, врач-инфекционист, врач-гастроэнтеролог Детской клиники МЕДСИ на Пироговской, доцент кафедры факультетской педиатрии РНИМУ им. В.И. Пирогова.
Что можно есть при пищевом отравлении ребенку
В первую очередь ребенку после отравления вне зависимости от возраста требуется не еда, а обильное питье — интоксикация всегда сопровождается значительной потерей жидкости из-за рвоты и поноса. <<В первые часы заболевания неважно, какой возбудитель вызвал расстройство пищеварения, главное — не допустить обезвоживания и обеспечить поступление достаточного количества жидкости взамен утраченной, — говорит Дина Сергеевна. — С рвотой и жидким стулом теряется не только жидкость, но и калий, натрий, хлор, нарушается кислотно-щелочное состояние. Родителям порой требуется терпение и настойчивость для выпаивания больного ребенка. Это необходимо делать малыми порциями и часто. В течение первого часа можно давать по 1-2 ч. л. каждые две минуты детям дошкольного возраста и по 2-3 глотка детям старшего возраста. Даже если ребенок пьет воду с жадностью, не стоит давать ее большими объемами, так как это может спровоцировать рвоту. Со второго часа можно увеличивать объем воды до 2-х ст. л. каждые 10-15 минут. Объем жидкости за сутки зависит от возраста ребенка и тяжести состояния. Конечно необходим осмотр педиатра для определения тактики выхаживания ребенка и медикаментозной терапии. Детям с жидким стулом и рвотой обычно рекомендованы щадящие диеты № 4, 4б, 4в, отличающиеся по степени механического, химического и термического щажения слизистой оболочки желудочно-кишечного тракта, основной целью которых является создание условий для функционального покоя, нормализации моторной и всасывательной функции, уменьшения воспаления>>.
Родителям порой требуется терпение и настойчивость для выпаивания больного ребенка. Это необходимо делать малыми порциями и часто. В течение первого часа можно давать по 1-2 ч. л. каждые две минуты детям дошкольного возраста и по 2-3 глотка детям старшего возраста. Даже если ребенок пьет воду с жадностью, не стоит давать ее большими объемами, так как это может спровоцировать рвоту. Со второго часа можно увеличивать объем воды до 2-х ст. л. каждые 10-15 минут. Объем жидкости за сутки зависит от возраста ребенка и тяжести состояния. Конечно необходим осмотр педиатра для определения тактики выхаживания ребенка и медикаментозной терапии. Детям с жидким стулом и рвотой обычно рекомендованы щадящие диеты № 4, 4б, 4в, отличающиеся по степени механического, химического и термического щажения слизистой оболочки желудочно-кишечного тракта, основной целью которых является создание условий для функционального покоя, нормализации моторной и всасывательной функции, уменьшения воспаления>>.
Диета после отравления
Когда ребенка мучают приступы рвоты, потребности в пище у него, как правило, нет — аппетит в это время резко пропадает. Настаивать, пытаться кормить малыша насильно не нужно: тошнота и рвота только усилятся. В острый период заболевания, как уже было сказано, гораздо важнее, организовать правильный питьевой режим. Однако и сажать малаша на голодную диету нельзя. <<Важным моментом в организации питания детей с нарушениями желудочно-кишечного тракта в результате пищевого отравления, либо кишечной инфекции является отказ от водно-чайной паузы, так как доказано, что даже при тяжелых формах диареи пищеварительная функция большей части кишечника сохраняется, — говорит наш эксперт. — А голодная диета способствует замедлению процессов восстановления, содействует нарушению питания и значительно ослабляет защитные силы организма. Это рекомендации Всемирной организации здравоохранения и Союза педиатров России. Объем и состав питания зависят от возраста детей, тяжести диарейного синдрома, сопутствующих заболеваний. Рациональное кормление важно для быстрого восстановления функции кишечника и предотвращения потери веса ребенка>>.
Настаивать, пытаться кормить малыша насильно не нужно: тошнота и рвота только усилятся. В острый период заболевания, как уже было сказано, гораздо важнее, организовать правильный питьевой режим. Однако и сажать малаша на голодную диету нельзя. <<Важным моментом в организации питания детей с нарушениями желудочно-кишечного тракта в результате пищевого отравления, либо кишечной инфекции является отказ от водно-чайной паузы, так как доказано, что даже при тяжелых формах диареи пищеварительная функция большей части кишечника сохраняется, — говорит наш эксперт. — А голодная диета способствует замедлению процессов восстановления, содействует нарушению питания и значительно ослабляет защитные силы организма. Это рекомендации Всемирной организации здравоохранения и Союза педиатров России. Объем и состав питания зависят от возраста детей, тяжести диарейного синдрома, сопутствующих заболеваний. Рациональное кормление важно для быстрого восстановления функции кишечника и предотвращения потери веса ребенка>>.
Составляя диету при отравлении у ребенка, педиатры советуют придерживаться следующих правил.
- Кормить ребенка нужно часто — до семи раз в день. Порции при этом должны быть небольшими. Такой режим позволит организму быстрее восстановиться.
- В рационе малыша должно быть достаточное количество животного белка, прежде всего, молочного, который обладает липотропным действием. Это нужно, чтобы поддержать печень, которая при отравлении испытывает повышенную нагрузку, обезвреживая токсичные элементы.
- Богатая углеводами пища должна присутствовать в рационе ребенка в минимальном количестве, особенно в острый период заболевания — углеводы усиливают бродильные процессы в кишечнике и замедляют процесс выздоровления.
Составляя рацион питания для ребенка, следует учитывать проявленияя заболевания: какой отдел желудочно-кишечного тракта пострадал от токсичного возбудителя, насколько сильно там выражено воспаление и нарушены функции. Например, если ребенка беспокоят только боли в области желудка и рвота, рацион составляют по принципу диеты при остром гастрите. Если заболевание захватило нижние отделы желудочно-кишечного тракта и у ребенка открылся понос, то при составлении меню нужно учитывать и специфику пищеварения в тонкой кишке. <<При диарее наблюдается нарушение всасывания углеводов в результате ферментной недостаточности и бродильным процессом (метеоризм), который проявляется беспокойством ребенка, вздутием живота, брызжущим пенистым стулом, — говорит Дина Сергеевна. — В этих случаях необходимо ограничить (в тяжелых случаях полностью исключить) молочные продукты и назначить низколактозные и безлактозные продукты. В дальнейшем вводят каши на воде, печеные яблоки, кефир, творог. Детям старшего возраста в острый период отравления или кишечной инфекции не рекомендуются продукты питания, усиливающие перистальтику кишечника, бродильные процессы, а также продукты, содержащие грубую клетчатку: ржаной хлеб, сухари, бобовые, цельное молоко, огурцы, квашеная капуста, редька, репа, редис, жирные сорта мяса и птицы, цитрусовые, груши, сливы, виноград>>.
Если заболевание захватило нижние отделы желудочно-кишечного тракта и у ребенка открылся понос, то при составлении меню нужно учитывать и специфику пищеварения в тонкой кишке. <<При диарее наблюдается нарушение всасывания углеводов в результате ферментной недостаточности и бродильным процессом (метеоризм), который проявляется беспокойством ребенка, вздутием живота, брызжущим пенистым стулом, — говорит Дина Сергеевна. — В этих случаях необходимо ограничить (в тяжелых случаях полностью исключить) молочные продукты и назначить низколактозные и безлактозные продукты. В дальнейшем вводят каши на воде, печеные яблоки, кефир, творог. Детям старшего возраста в острый период отравления или кишечной инфекции не рекомендуются продукты питания, усиливающие перистальтику кишечника, бродильные процессы, а также продукты, содержащие грубую клетчатку: ржаной хлеб, сухари, бобовые, цельное молоко, огурцы, квашеная капуста, редька, репа, редис, жирные сорта мяса и птицы, цитрусовые, груши, сливы, виноград>>.
Ограничения в диете продолжаются до стойкой нормализации частоты и характера стула, затем в течение 1-2 недель можно постепенно возвращать исключенные продукты.
Памятка для родителей: питание после кишечной инфекции
Педиатры и инфекционисты детской больницы №9 им. Г.Н. Сперанского в течение двух недель после перенесенной кишечной инфекции рекомендуют придерживаться определенного рациона питания.
Каши на воде. Разрешены хорошо разваренные – рисовая, кукурузная, гречневая. При частом и жидком стуле у ребенка лучше сварить рисовую. При улучшении стула (по консистенции напоминает густую кашу) можно постепенно вводить гречневую, начиная с замены 1/3-1/2 объема кормления, один раз в день. Если стул не ухудшился, на следующий день одно кормление можно полностью заменить на гречку. Детям со склонностью к запорам лучше в рацион включать кукурузную или гречневую каши, овсяную предпочтительнее вводить постепенно, начиная с замены 1/2 -1/3 объема кормления.
Постное мясо. Рекомендована говядина, телятина, индейка, кролик, куриные грудки. Мясо готовится в виде пюре, котлет, на пару. Для детей первого года жизни предпочтительно мясо в баночках. В рацион питания вводим мясо постепенно, начиная с пол чайной ложки один раз в день для детей до одного года и 1-2 чайных ложек для детей 2-3 лет. Если ребенок хорошо перенес введение мяса в питание (нет рвоты, стул на стал чаще и жиже), каждый следующий день объем мяса может быть увеличен в два раза от предыдущего с постепенным достижение возрастной нормы.
Молочнокислые продукты. Для детей первого года жизни вводим в рацион постепенно, начиная с пол чайной ложки. Творог для детского питания (без наполнителей – фруктов и ягод). Если ребенок хорошо усваивает творог для детского питания, то через неделю можно давать творог с яблоком, грушей и бананом. Творожки с ягодами и экзотическими фруктами вводятся в последнюю очередь – через 3-4 недели. Для детей старшего возраста в питание подходит творог с минимальным процентом жирности 0-5% без наполнителей.
Фрукты: бананы в виде пюре, начиная с 1-2 чайных ложек в сутки. Яблоки в течение первой недели после инфекции предпочтительно употреблять в виде яблочного пюре промышленного или домашнего приготовления – можно испечь яблоко в духовке или микроволновой печи, протереть через сито), также начиная с одной чайной ложки. Покупные баночки изучайте внимательно, чтобы в них не было сливок. Через 5-7 дней при хорошей переносимости яблочного пюре, можете предложить ребенку кусочек свежего яблока без кожуры. Через две недели давайте ребенку сливу, абрикосы, киви и в последнюю очередь – через 3-4 недели – ананас, манго.
Овощи. Кабачок, цветная капуста, брокколи, тыква, картофель разрешены отварные и в пюреобразном виде. Желательно, чтобы картофель в питании ребенка в этот период составлял не более 1/3-1/2 объема всех овощей.
Яйца. Лучше готовить в виде паровых омлетов на воде и вводить через 1-2 недели после перенесенной кишечной инфекции. И не более 1-2 раз в неделю в течение 2-3 недель.
И не более 1-2 раз в неделю в течение 2-3 недель.
Хлебобулочные изделия: подсушенный белый хлеб, сушки и сухари без изюма, мака, сахара. А также – простые крекеры и сухое печенье.
Диета при рвоте/диарее (дети)
Рвота и диарея часто встречаются у детей. Ребенок может быстро потерять слишком много жидкости и стать обезвоженным. Это потеря слишком большого количества воды и минералов из организма. Это может быть серьезно и даже опасно для жизни. Когда это происходит, жидкости организма должны быть заменены. Это делается путем частого введения небольшого количества жидкости.
Если у вашего ребенка проявляются признаки обезвоживания, врач может порекомендовать вам использовать раствор для пероральной регидратации . Раствор для пероральной регидратации может заменить потерянные минералы, называемые электролитами. Раствор для пероральной регидратации можно использовать в дополнение к грудному вскармливанию или кормлению из бутылочки. Раствор для пероральной регидратации также может уменьшить рвоту и диарею. Вы можете купить раствор для пероральной регидратации в продуктовых магазинах и аптеках без рецепта.
Раствор для пероральной регидратации также может уменьшить рвоту и диарею. Вы можете купить раствор для пероральной регидратации в продуктовых магазинах и аптеках без рецепта.
В случае сильного обезвоживания или рвоты ребенку может потребоваться госпитализация для внутривенного введения жидкостей.
Давать жидкости и пищу
При использовании раствора для пероральной регидратации:
- Следуйте инструкциям своего врача, давая раствор ребенку.
- Используйте только готовый, приобретенный раствор для пероральной регидратации, предназначенный для этой цели. Не придумывайте собственное решение. Это очень важно, потому что домашние растворы и спортивные напитки могут не содержать количества или ингредиентов, необходимых для остановки обезвоживания.
- Если рвота или диарея проходят через 2–3 часа, можно прекратить прием раствора для пероральной регидратации. Затем вы можете перезапустить другие прозрачные жидкости.
Для твердой пищи:
- Соблюдайте диету, рекомендованную врачом.

- При желании и переносимости ваш ребенок может есть обычную пищу.
- Если ваш ребенок еще младенец и вы кормите грудью, продолжайте это делать, если только ваш поставщик медицинских услуг не прикажет вам прекратить. Если вы кормите ребенка смесью, вы можете попробовать специальный раствор для пероральной регидратации небольшими порциями в течение нескольких часов. Когда рвота улучшится, вы можете перезапустить смесь.
- Если ребенок не может есть обычную пищу, он может пить прозрачные жидкости, например воду, или сосать кубики льда. Не давайте жидкости с высоким содержанием сахара, такие как сок или газированные напитки.
- Если прозрачные жидкости переносятся, медленно увеличивайте количество. Чередуйте эти жидкости с раствором для пероральной регидратации, как советует ваш врач.
- Ваш ребенок может перейти на обычную диету через 12–24 часа после прекращения диареи или рвоты. Продолжайте давать много прозрачных жидкостей.

- Вы можете вернуться к обычному питанию вашего ребенка со временем, когда он или она почувствует себя лучше. Не заставляйте ребенка есть, особенно если у него болит живот или спазмы. Не кормите ребенка большими порциями за один раз, даже если он голоден. Это может ухудшить самочувствие вашего ребенка. Со временем вы можете давать ребенку больше еды, если он или она может это терпеть. Продукты, которые вы можете давать, включают хлопья, картофельное пюре, яблочное пюре, пюре из бананов, крекеры, сухие тосты, рис, овсянку, хлеб, лапшу, крендели с солью, супы с рисом или лапшой и вареные овощи. По мере улучшения состояния вашего ребенка вы можете попробовать постное мясо и йогурт.
- Если симптомы вернутся, вернитесь к простой диете или прозрачной жидкости.
Последующее наблюдение
Последующее наблюдение за лечащим врачом вашего ребенка или в соответствии с рекомендациями. Если был взят образец стула или проведен посев, позвоните поставщику медицинских услуг для получения результатов в соответствии с инструкциями.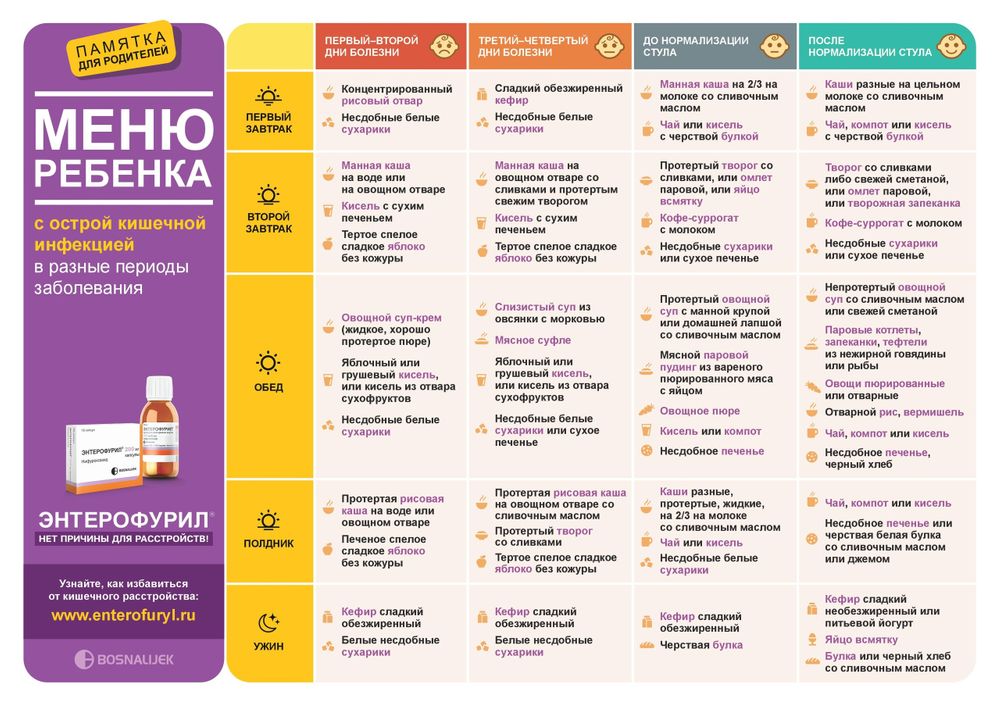
Позвоните по номеру 911
Позвоните по номеру 911, если у вашего ребенка есть какие-либо из следующих симптомов:
- Затрудненное дыхание
- Путаница
- Сильная сонливость или затруднения при ходьбе
- Потеря сознания
- Учащенное сердцебиение
- Жесткая шейка
- Изъятие
Когда обращаться за медицинской консультацией
Немедленно позвоните лечащему врачу вашего ребенка, если возникнет что-либо из перечисленного:
- Боль в животе, которая усиливается
- Постоянная боль внизу живота справа
- Повторяющаяся рвота после первых 2 часов приема жидкости
- Эпизодическая рвота продолжительностью более 24 часов
- Более 8 случаев диареи в течение 8 часов
- Продолжающаяся тяжелая диарея более 24 часов
- Кровь в рвотных массах или стуле
- Ограниченное пероральное потребление
- Темная моча или отсутствие мочи в течение 4–6 часов у младенцев и детей младшего возраста или 6 в течение 8 часов у детей старшего возраста, отсутствие слез при плаче, запавшие глаза или сухость во рту
- Суетливость или плач, которые невозможно успокоить
- Необычная сонливость
- Новая сыпь
- Диарея длится более 1 недели при приеме антибиотиков
- У ребенка в возрасте 2 лет и старше лихорадка длится более 3 дней
- У ребенка любого возраста повторяющиеся лихорадки выше 104°F (40°C)
Последний раз StayWell рецензировал этот образовательный контент 01. 02.2018
02.2018
© 2000-2021 The StayWell Company, LLC. Todos los derechos reservados. Esta información не претендует на поддержку профессиональных медиков. Sólo su médico puede Diagnosticar Y Tratar ип Problema де Salud.
Рвота (0-12 месяцев)
Это симптом вашего ребенка?
- Рвота (рвота) содержимым желудка
- Другие названия рвоты: рвота, рвота и рвота
Причины рвоты
- Вирусный гастрит. Инфекция желудка, вызванная желудочным вирусом, является наиболее распространенной причиной. Также называется желудочным гриппом. Частой причиной является ротавирус. Заболевание начинается с рвоты. Водянистый жидкий стул может появиться в течение 12-24 часов.
- Пищевая аллергия. Рвота может быть единственным симптомом пищевой реакции. Рвота возникает быстро после приема пищи. Нечасто у младенцев, но основной пищей являются яйца и арахисовое масло.
- Кашель. Сильный кашель также может вызвать рвоту у ребенка.
 Это чаще встречается у детей с рефлюксом.
Это чаще встречается у детей с рефлюксом. - Серьезные причины. Рвота сама по себе должна прекратиться примерно в течение 24 часов. Если это длится более 24 часов, вы должны думать о более серьезных причинах. Примером может служить инфекция почек. Серьезной причиной у маленьких детей является стеноз привратника. Подробнее об этом см. ниже.
Стеноз привратника (серьезная причина)
- Наиболее частая причина истинной рвоты у детей раннего возраста.
- Начало рвоты в возрасте от 2 недель до 2 месяцев
- Рвота сильная. Он становится снарядом и стреляет.
- Сразу после рвоты ребенок голоден и хочет есть. («голодная рвота»)
- Причина: Привратник — это канал между желудком и кишечником. У этих малышей она становится узкой и тесной.
- Риск: Потеря веса или обезвоживание
- Лечение: Лечится хирургическим путем.
Шкала вомитинга
- Мяг: 1 — 2 раза/день
- Умеренный: 3 — 7 раз/день
- СЕЙН: Vomits, почти все или 8 или дни СЕЙН: .
 Тяжесть еще больше зависит от того, как долго продолжается рвота. В начале болезни ребенка часто срыгивает все подряд. Это может длиться 3 или 4 часа. Затем состояние детей часто стабилизируется, и у них начинается легкая рвота.
Тяжесть еще больше зависит от того, как долго продолжается рвота. В начале болезни ребенка часто срыгивает все подряд. Это может длиться 3 или 4 часа. Затем состояние детей часто стабилизируется, и у них начинается легкая рвота. - Основным риском рвоты является обезвоживание. Обезвоживание означает, что организм потерял слишком много жидкости.
- Чем младше ребенок, тем выше риск обезвоживания.
Обезвоживание: как сообщить
- Основной риск рвоты — обезвоживание. Обезвоживание означает, что организм потерял слишком много воды.
- Рвота с водянистой диареей является наиболее частой причиной обезвоживания.
- Обезвоживание – повод срочно обратиться к врачу.
- У вашего ребенка может быть обезвоживание, если он не пьет много жидкости и:
- Моча темно-желтая, не выделялась более 8 часов.
- Во рту и на языке очень сухо.
- Никаких слез, если ваш ребенок плачет.
- Тест медленного наполнения кровью: более 2 секунд.
 Сначала нажмите на миниатюру и сделайте ее бледной. Тогда отпусти. Подсчитайте секунды, которые потребуются, чтобы ноготь снова стал розовым. Попросите своего врача научить вас, как делать этот тест.
Сначала нажмите на миниатюру и сделайте ее бледной. Тогда отпусти. Подсчитайте секунды, которые потребуются, чтобы ноготь снова стал розовым. Попросите своего врача научить вас, как делать этот тест.
Когда звонить по поводу рвоты (0-12 месяцев)
Звоните 911 сейчас
- Не могу проснуться
- Не двигается
- Вы считаете, что у вашего ребенка угрожающая жизни экстренная ситуация
Позвоните врачу или обратитесь за медицинской помощью сейчас
- Подозрение на обезвоживание. Нет мочи более 8 часов, темная моча, очень сухо во рту и без слез.
- Боль в животе без рвоты. Исключение: боль в животе или плач непосредственно перед рвотой довольно распространены.
- Возраст младше 12 недель с рвотой 2 и более раз. Исключение: обычное срыгивание.
- Рвота 3 или более раз, а также диарея
- Сильная рвота (рвота всего) более 8 часов при приеме педиалита (или грудного молока)
- Травма головы в течение последних 24 часов
- Слабая иммунная система.
 Примерами являются серповидно-клеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов.
Примерами являются серповидно-клеточная анемия, ВИЧ, рак, трансплантация органов, прием пероральных стероидов. - Рвота лекарством, отпускаемым по рецепту
- Лихорадка выше 104° F (40° C)
- Лихорадка у ребенка в возрасте до 12 недель. Предупреждение: НЕ давайте ребенку лекарства от лихорадки до того, как его осмотрят.
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что ваш ребенок нуждается в осмотре, и проблема срочная
Связаться с врачом в течение 24 часов
- Все другие младенцы (в возрасте до 1 года) с рвотой. См. Рекомендации по уходу во время ожидания, чтобы обсудить это с врачом.
Пункты неотложной помощи детям в Сиэтле
Если болезнь или травма угрожают жизни вашего ребенка, позвоните по номеру 911.
Бельвю
Эверетт
Федеральный путь
Сиэтл
Рекомендации по уходу при рвоте
- Что следует знать о рвоте:
- Рвота чаще всего вызывается вирусной инфекцией желудка.

- Рвота – это способ организма защитить нижнюю часть кишечника.
- Хорошая новость заключается в том, что болезни желудка длятся недолго.
- Основным риском рвоты является обезвоживание. Обезвоживание означает, что организм потерял слишком много жидкости.
- Вот несколько советов по уходу, которые должны помочь.
- Рвота чаще всего вызывается вирусной инфекцией желудка.
- Дети, находящиеся на искусственном вскармливании, могут давать раствор для пероральной регидратации (ОРС) в течение 8 часов:
- При однократной рвоте давайте половину обычной дозы смеси каждые 1–2 часа.
- Если рвота смесью более одного раза, предложите ОРС в течение 8 часов. Если у вас нет ОРС, используйте молочную смесь, пока не получите ее.
- ORS — это специальная жидкость, которая помогает вашему ребенку избежать обезвоживания. Вы можете использовать Pedialyte или торговую марку ORS. Его можно купить в продуктовых магазинах или аптеках.
- Ложка или шприц для кормления небольшими порциями.
 Давайте 1-2 чайные ложки (5-10 мл) каждые 5 минут.
Давайте 1-2 чайные ложки (5-10 мл) каждые 5 минут. - Через 4 часа без рвоты удвойте количество.
- Вернуться к формуле . Через 8 часов без рвоты вернитесь к обычной смеси.
- Младенцы на грудном вскармливании — уменьшите количество на одно кормление:
- Если рвота однократная, кормите грудью половину обычного времени каждые 1-2 часа.
- Если рвота более одного раза, кормите грудью в течение 5 минут каждые 30–60 минут. Через 4 часа без рвоты вернитесь к обычному кормлению грудью.
- Если рвота продолжается, переключитесь на сцеженное грудное молоко. (ОРС редко требуется детям, находящимся на грудном вскармливании. Его можно использовать, если рвота усиливается).
- Ложкой или шприцем подавать небольшое количество сцеженного молока. Давайте 1-2 чайные ложки (5-10 мл) каждые 5 минут.
- Через 4 часа без рвоты вернуться к обычному кормлению грудью. Начните с небольших кормлений по 5 минут каждые 30 минут.
 По мере того, как ваш ребенок удерживает меньшие количества, постепенно давайте больше.
По мере того, как ваш ребенок удерживает меньшие количества, постепенно давайте больше.
- Сцеженное грудное молоко Младенцы, находящиеся на искусственном вскармливании – уменьшите количество на одно кормление:
- При однократной рвоте и грудном вскармливании из бутылочки давайте половину обычного количества каждые 1–2 часа.
- Если рвота более одного раза в течение последних 2 часов, давайте по 1 унции (30 мл) каждые 30–60 минут.
- Если рвота продолжается, давайте 1–2 чайные ложки (5–10 мл) каждые 5 минут. Только если вы не переносите грудное молоко, переключитесь на ОРС (например, Pedialyte) каждые 5 минут в течение нескольких часов.
- Через 4 часа без рвоты вернитесь к обычному кормлению. Начните с 1 унции (30 мл) каждые 30 минут и постепенно увеличивайте по мере переносимости.
- Остановить все твердые продукты:
- Избегайте твердой пищи и детского питания у детей, у которых рвота.

- После 8 часов без рвоты постепенно добавляйте их обратно.
- При переходе на твердую пищу начните с крахмалистых продуктов, которые легко усваиваются. Примерами являются хлопья, крекеры и хлеб.
- Избегайте твердой пищи и детского питания у детей, у которых рвота.
- Не давать лекарства:
- Прекратите прием любых лекарств, отпускаемых без рецепта, на 8 часов. Причина: некоторые из них могут усилить рвоту.
- Лихорадка. Легкую лихорадку не нужно лечить никакими лекарствами. При высокой температуре можно использовать суппозиторий с ацетаминофеном (например, FeverAll). Это форма препарата, которую вы вводите в прямую кишку (внизу). Попросите фармацевта помочь найти этот продукт. Не используйте ибупрофен. Это может расстроить желудок.
- Позвоните своему врачу, если : Вашего ребенка вырвало лекарство, прописанное врачом.
- Попробуйте заснуть:
- Помогите ребенку заснуть на несколько часов.
- Причина: во сне желудок часто опорожняется и исчезает потребность в рвоте.

- Вашему ребенку не нужно ничего пить, если у него расстройство желудка и нет диареи.
- Возврат в детский сад:
- Ваш ребенок может вернуться в детский сад после того, как пройдет рвота и лихорадка.
- Чего ожидать:
- В течение первых 3 или 4 часов вашего ребенка может срыгнуть все подряд. Потом желудок успокаивается.
- Рвота при вирусных заболеваниях часто прекращается через 12–24 часа.
- Легкая рвота и тошнота могут продолжаться до 3 дней.
- Позвоните своему врачу, если:
- Рвота прозрачными жидкостями более 8 часов
- Рвота длится более 24 часов
- Кровь или желчь (зеленый цвет) в рвотных массах
- Боль в животе присутствует, когда нет рвоты
- Подозрение на обезвоживание (отсутствие мочи в течение более 8 часов, темная моча, очень сухой рот и отсутствие слез)
- Вы считаете, что ваш ребенок нуждается в осмотре
- Ребенку становится хуже
И помните, обращайтесь к врачу, если у вашего ребенка разовьется какой-либо из симптомов «Позвоните своему врачу».

