Содержание
13-16 недели беременности
Тринадцатая неделя для малыша
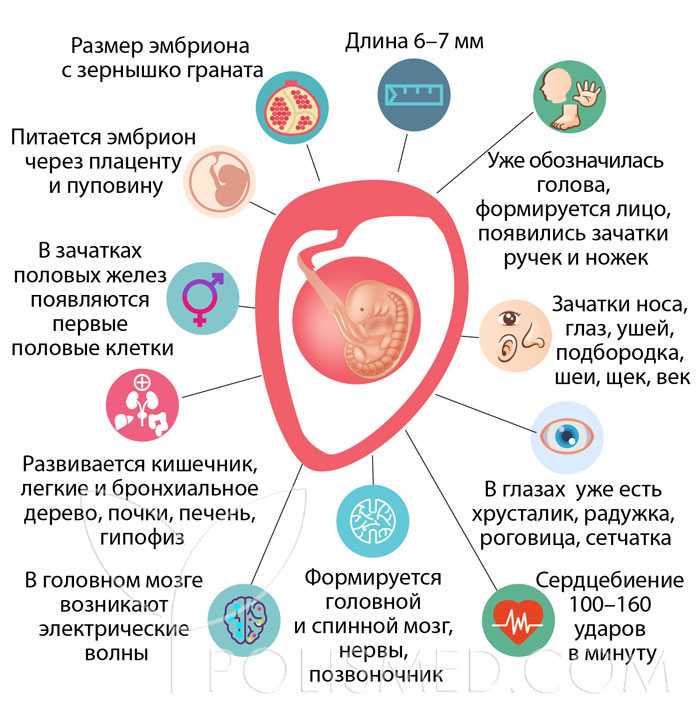
Начало недели характеризуется длиной плода 6-7 см, а к ее завершению он достигает уже 10 см, масса будущего ребенка в данный момент составляет 20-30 грамм.
Данная неделя дает старт второму триместру беременности. Плод интенсивно растет, у него удлиняются ноги и руки. Также происходит изменение пропорций тела, голова уже не смотрится настолько большой, как это было ранее. Будущий малыш уже умеет дотянуться до рта пальчиком и сосет его, что часто во время диагностики ультразвуком видят специалисты. Таким образом находит свое проявление сосательный рефлекс, который так важен для малыша в первое время после появления на свет.
Происходит интенсивный рост мышц, особенно он заметен в области ножек. Будущий малыш становится более активным, его движения теперь более плавные. В это время женщина не способна ощущать ребенка, поскольку он, находясь в матке, свободно плавает и фактически не соприкасается с ее стенками. У плода на данном этапе заканчивается формирование зачатков всех молочных зубов. Зачатки располагаются в слизистой обеих челюстей.
У плода на данном этапе заканчивается формирование зачатков всех молочных зубов. Зачатки располагаются в слизистой обеих челюстей.
ЖКТ также пребывает в стадии активного роста и развития. Укладываясь в петли, кишечник полностью заполняет брюшную полость. На внутренней поверхности кишечника, его слизистой оболочки, происходит формирование ворсинок, которые должны покрыть всю внутреннюю площадь. Данные ворсинки после рождения помогут малышу всасывать все полезные вещества из пищи, находящейся в полости кишечника. Волнообразные движения, которые совершает кишечник плода, помогают ему проталкивать околоплодные воды, которые будущий малыш постоянно заглатывает. В этих водах не содержатся полезные вещества, они лишь помогают кишечнику тренироваться и формировать необходимую мышечную систему.
Тринадцатая неделя для будущей мамы
Женщина на тринадцатой неделе начинает чувствовать себя намного лучше, у нее, наконец, получается ощущать только положительные эмоции, связанные с ожиданием появления малыша. Недомогание, токсикоз и желание спать остаются в прошлом. Также претерпевает изменения и эмоциональный фон. Женщина становится спокойнее и умиротвореннее, частые смены настроения и раздражительность также остаются в прошлом. Это обусловлено окончанием критических сроков беременности и более стабильным гормональным фоном.
Недомогание, токсикоз и желание спать остаются в прошлом. Также претерпевает изменения и эмоциональный фон. Женщина становится спокойнее и умиротвореннее, частые смены настроения и раздражительность также остаются в прошлом. Это обусловлено окончанием критических сроков беременности и более стабильным гормональным фоном.
Данный срок у большинства будущих мам связан с изменением формы живота. Окружающим такие изменения еще не заметны, но сама женщина отчетливо видит возникшую округлость, чувствует дискомфорт при ношении обычных вещей. Пора уделить внимание подбору специальной одежды, которая способна создать для женщины и будущего малыша комфортные условия.
Четырнадцатая неделя для малыша
На данном этапе масса плода составляет 40-45 грамм, его длина – 13 см.
Отчетливое формирование личика приводит к изменению внешнего вида плода. Переносица становится более выраженной, очерчиваются брови, округляются щеки. Ребенок двигается, он ощупывает себя за животик и щечки, держится за пуповину. К коже плода плотно прилегает зародышевый пушок, который покрывает все тельце. У данного пушка защитная функция – он сохраняет специальную смазку, которая позволит малышу в процессе рождения легко пройти родовые пути. Со временем практически прозрачный родовой пушок заменят волоски большей толщины.
К коже плода плотно прилегает зародышевый пушок, который покрывает все тельце. У данного пушка защитная функция – он сохраняет специальную смазку, которая позволит малышу в процессе рождения легко пройти родовые пути. Со временем практически прозрачный родовой пушок заменят волоски большей толщины.
Важные процессы происходят в органах дыхания плода именно на четырнадцатой неделе. Также развиваются мышечные ткани не только двигательной системы, но и системы дыхания. Плод своими движениями начинает имитировать дыхание. Такие тренировки имеют огромное значение для будущего малыша, поскольку он должен сразу после появления на свет сделать свой первый вдох. Его органы дыхания под действием сигналов от мозга должны раскрыться и начать полноценно функционировать. На данном сроке происходит частичное открытие голосовой щели, поэтому околоплодные воды проникают внутрь органов дыхания на вдохе. Далее происходит интенсивный выдох, и они выталкиваются из организма будущего ребенка. Промывка околоплодными водами легочных тканей способствует их правильному созреванию.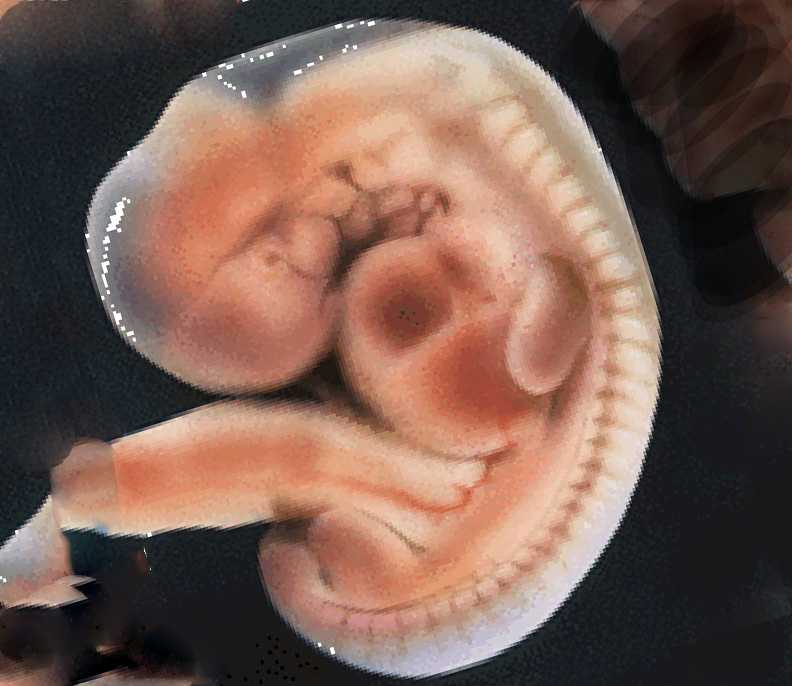
Происходят изменения в строении половых органов. У мальчиков начинается интенсивное формирование простаты, у девочек – перемещение в область малого таза яичников, которые до этого располагались в брюшной полости. Происходит дифференцирование наружных половых органов, но при исследовании ультразвуком на данном этапе не всегда получается установить пол будущего ребенка.
Развиваются и органы эндокринной системы. Важным событием является начало работы поджелудочной железы. Также начинает вырабатываться инсулин – важный гормон, который регулирует в организме уровень глюкозы. На данной неделе начинает функционировать гипофиз, регулирующий работу всех желез организма, отвечающий за их слаженность, взаимодействие, а также процесс роста плода и ребенка в будущем. Располагается гипофиз в наиболее защищенной части – в окружении костей черепа, в толще головного мозга.
Четырнадцатая неделя для будущей мамы
У женщины интенсивно увеличивается матка, становится возможным самостоятельно пальпировать через переднюю брюшную стенку ее самую верхнюю часть – дно, которое будет находиться на 10-15 см выше лобка. Женщине пора приобрести специальные средства для ухода, которые помогут питать кожу и сделают ее способной спокойно перенести предстоящие изменения.
Женщине пора приобрести специальные средства для ухода, которые помогут питать кожу и сделают ее способной спокойно перенести предстоящие изменения.
Стрии – растяжки на коже, которые возникают у многих женщин, являются следствием микротрещин, т. е. разрывов соединительных волокон. Эластичность и упругость кожи существенно снижаются, поэтому даже небольшая прибавка в весе может послужить причиной возникновения микротрещин. Происходит перераспределение подкожного жира, могут возникать отеки, поэтому специальный уход просто необходим. Кремы, лосьоны и другие средства для беременных характеризуются питательными безопасными составами, они помогут коже восстановить эластичность и упругость, предотвратят появление растяжек. Даже если стрии и возникнут вследствие чрезмерного набора массы, их количество будет минимальным.
Пятнадцатая неделя для малыша
При завершении пятнадцатой недели вес плода уже составляет около 50-70 грамм, его длина – 14-15 см. Растут конечности, они могут опережать размеры головы вследствие интенсивного развития костей ножек и ручек. Будущий малыш начинает активно сгибать пальчики и локти, на ладонях и пальчиках появляется уникальный кожный рисунок, начинается процесс формирования ногтей.
Будущий малыш начинает активно сгибать пальчики и локти, на ладонях и пальчиках появляется уникальный кожный рисунок, начинается процесс формирования ногтей.
На данном этапе совершенствуется сердечно-сосудистая система. Количество ударов сердца в минуту в два раза превосходит мамино и составляет 140-160. 20 литров крови в сутки прокачивает крошечное сердечко, способствуя интенсивному развитию организма. У плода активно растут вены и артерии, происходит общее совершенствование кровеносной системы. Формируются собственные системы вен и артерий у каждого внутреннего органа – почек, легких, сердца, мозга и пр. Плод обретает непривычный красный цвет вместо розового, поскольку у него совсем тонкая кожа, и кровеносная система, развиваясь, влияет на ее цвет.
Нервная система на данном сроке претерпевает важные этапы формирования. Возрастает масса головного мозга, увеличиваются его борозды и извилины. Нервными волокнами оплетаются все мышцы, внутренние органы и кости. Налаживается прочная и устойчивая связь между центральной нервной системой и периферической. Импульсы начинают поступать в обоих направлениях: от головного мозга к органам и обратно. Зарождается важная для человеческого организма система «обратного ответа».
Импульсы начинают поступать в обоих направлениях: от головного мозга к органам и обратно. Зарождается важная для человеческого организма система «обратного ответа».
Если до пятнадцатой недели красные клетки крови (эритроциты) вырабатывались желчным мешочком и печенью, то после данного этапа эту функцию начинает выполнять расположенный внутри костей красный костный мозг.
У будущего малыша уже можно определить группу крови и резус-фактор. Закладка группы и резуса происходит в момент зачатия малыша, однако данная информация реализуется лишь на пятнадцатой неделе. Происходит формирование специальных белков-антигенов, которые возникают на поверхности эритроцитов.
Пятнадцатая неделя для будущей мамы
У женщины происходит достаточно плавный рост живота, он увеличивается постепенно и не доставляет дискомфорта в повседневной жизни. Дно матки уже прощупывается через переднюю брюшную полость на высоте 15-20 см от лобка.
В организме происходит интенсивная выработка пигмента меланина, который откладывается в коже. Данный процесс обусловлен гормональным фоном и вызывает появление пигментных пятен на поверхности кожи, которые могут образовываться в совершенно различных местах. Часто на животе возникает темная полоса, которая имеет коричневый оттенок и идет от пупка к лобку. Редко причиной повышенного синтеза меланина является нехватка в организме витаминов.
Данный процесс обусловлен гормональным фоном и вызывает появление пигментных пятен на поверхности кожи, которые могут образовываться в совершенно различных местах. Часто на животе возникает темная полоса, которая имеет коричневый оттенок и идет от пупка к лобку. Редко причиной повышенного синтеза меланина является нехватка в организме витаминов.
Пигментные пятна должны появляться без каких-либо ощущений. Если же их возникновение сопровождается отечностью, покраснениями либо дискомфортом, следует показаться врачу. Такие реакции могут быть следствием аллергии либо дерматоза беременных – распространенного кожного заболевания. Пигментные пятна могут иметь различный оттенок – от светло-бежевого, до темно-коричневого. Практически всегда такие проявления после появления малыша исчезают самостоятельно. Использование отбеливающих кремов при беременности возможно лишь после консультации с врачом, т. к. они могут быть небезопасными для плода.
Шестнадцатая неделя для малыша
Происходит формирование мимических мышц у плода, он начинает их разрабатывать, что выражается в нахмуривании бровей, открывании и закрывании ротика. Плод получает возможность впервые открыть глазки, которые до этого момента были плотно прикрыты веками, он начинает учиться моргать. На месте ресниц и бровей можно видеть тоненькие пушковые волосики. Если ушные раковины до этого этапа располагались не на своем месте, ближе к шее, то сейчас они уже размещены как у взрослого человека. Хотя прослеживается ярко выраженная реакция плода на громкие звуки, на данном этапе его среднее ухо еще не способно слышать. Реакция же обусловлена таким способом восприятия, как костная проводимость. Получается, что плод посредством плотных частей тела (костей) слышит.
Плод получает возможность впервые открыть глазки, которые до этого момента были плотно прикрыты веками, он начинает учиться моргать. На месте ресниц и бровей можно видеть тоненькие пушковые волосики. Если ушные раковины до этого этапа располагались не на своем месте, ближе к шее, то сейчас они уже размещены как у взрослого человека. Хотя прослеживается ярко выраженная реакция плода на громкие звуки, на данном этапе его среднее ухо еще не способно слышать. Реакция же обусловлена таким способом восприятия, как костная проводимость. Получается, что плод посредством плотных частей тела (костей) слышит.
У будущего малыша уже завершился процесс формирования всех суставов и костей. Процесс окостенения, т. е. уплотнения костной ткани, будет продолжаться не только в течение всего оставшегося срока, но и после рождения, практически до периода полового созревания.
При проведении ультразвукового обследования уже возможно достоверно определить пол ребенка, поскольку его наружные половые органы полностью сформировались. Именно на этом сроке или немного позже (в зависимости от времени назначенной диагностики) мама получает возможность узнать, кто у нее родится.
Именно на этом сроке или немного позже (в зависимости от времени назначенной диагностики) мама получает возможность узнать, кто у нее родится.
У плода интенсивно работают почки. Теперь они начинают выполнять частично выделительную функцию, немного снижая нагрузку, которая лежит на плаценте. Мочевой канал сформирован, плод ежедневно заглатывает 300-500 мм околоплодных вод, они проходят по его кишечнику и выводятся почками. Мочеиспускание производится небольшими порциями каждый час, моча поступает в околоплодные воды.
Шестнадцатая неделя для будущей мамы
На данном этапе женщина ощущает значительное улучшение самочувствия. Начинается постепенная прибавка в весе, происходит нормализация аппетита. Нормой на данный момент считается набор 2,5-3 кг.
В данный момент происходит и активный рост будущего малыша, и значительное накопление околоплодных вод. Оба данных фактора оказывают влияние на рост живота, его увеличивающиеся объемы еще не доставляют ощущения дискомфорта. Однако уже пора вносить изменения в свои привычки, например, менять положение тела во время сна. Сон на спине так же не показан, как и сон на животе. При сне на спине матка может давить на крупные вены, что обусловит нарушение оттока крови, спровоцирует возникновение отечности, судорог и варикозного расширения вен. Наиболее комфортной позицией для сна является положение на боку, при котором и будущий ребенок, и мама будут ощущать себя максимально комфортно.
Однако уже пора вносить изменения в свои привычки, например, менять положение тела во время сна. Сон на спине так же не показан, как и сон на животе. При сне на спине матка может давить на крупные вены, что обусловит нарушение оттока крови, спровоцирует возникновение отечности, судорог и варикозного расширения вен. Наиболее комфортной позицией для сна является положение на боку, при котором и будущий ребенок, и мама будут ощущать себя максимально комфортно.
Узнавай все о седьмой неделе беременности на сайте Nutricia club
Прошло уже почти два месяца с того момента, как вы стали будущей мамой. Уверены, что у вас есть много вопросов о течении и особенностях 7 недели беременности. Мы собрали самые распространенные вопросы и подготовили на них ответы. Давайте подробно разберемся, какие изменения нам приготовила седьмая неделя беременности и что изменится в ближайшее время.
Структура статьи
Ощущения характерные для 7 недели беременности
Отсутствие менструации
Гипофиз, который управляет различными веществами в вашем теле, снизил образование гормонов, регулирующих менструальную функцию. А за счет беременности новые яйцеклетки не готовятся к оплодотворению. Но одного лишь отсутствия менструации будет недостаточно, чтобы убедиться в своей беременности. Это лишь одно из проявлений, которое может быть вызвано различными причинами.
А за счет беременности новые яйцеклетки не готовятся к оплодотворению. Но одного лишь отсутствия менструации будет недостаточно, чтобы убедиться в своей беременности. Это лишь одно из проявлений, которое может быть вызвано различными причинами.
Утренняя тошнота
Достаточно типичным проявлением первого триместра беременности является ощущение тошноты, возникающее чаще всего утром. Важно, чтобы это не стало причиной нарушения рационального питания и не портило вам настроение! Свежий воздух и переключение внимания на что-то приятное помогут преодолеть эпизоды утренней тошноты. Как только она пройдет – отправляйтесь с малышом на завтрак.
Слабость и головокружение
На данном этапе ваш организм тратит много энергии на обеспечение роста и развития малыша. Вполне нормальными являются эпизоды легкого головокружения и желание спать. Больше отдыхайте и набирайтесь сил – дела подождут. Если вы чувствуете головокружение постоянно – обязательно проконсультируйтесь с врачом-гинекологом.
Перепады настроения и эмоциональность
В течение 7 недели беременности происходит гормональная перестройка организма. Эти изменения влияют почти на все системы органов, а также на ваше настроение. Ничего страшного, если вам хочется плакать или, наоборот, смеяться либо одновременно и то и другое. Не бойтесь своих эмоций и давайте им свободу.
Увеличение веса тела
Пожалуй, это то, чего боятся почти все женщины. Иногда случается так, что формы увеличиваются и могут появиться растяжки. Но если придерживаться всех рекомендаций (которые будут приведены в статье), этого можно избежать. А после родов вес вернется в ваши обычные пределы.
Эндокринная система
На седьмой неделе беременности происходит перестройка обменных процессов, а также эндокринной системы. В этот период может слегка увеличиться щитовидная железа, что является нормальным физиологическим процессом. Но регулярно проходите осмотр у врача-гинеколога и эндокринолога, ваша безопасность сейчас – главное в семье.
Ручки и ножки
Хрящевая ткань дала начало костно-мышечной системе. Ножки сейчас похожи на короткие плавники, а руки уже разделились на плечо и предплечье. На концах рук и ног появились кистевые перепонки, именно из них скоро сформируются пальцы малыша. Он сможет сжать свой кулачок и слегка постучать вам – поздороваться с мамой!
Это орган, который развивается всю жизнь, с эмбрионального периода и после рождения. В этот период сформировались его базовые структуры. Развитие мозга продолжается в течение долгого времени, даже после рождения. Но базовые его структуры уже сформированы. В течение 7 недели беременности он разделится на переднюю, среднюю и заднюю части. Передняя будет отвечать за мышление вашего будущего гения и выполнение логических задач, формировать и хранить воспоминания. Средняя – за передачу нервных сигналов в организме. А задняя будет контролировать дыхание и пульс.
Дыхательная система
В этот период активно развиваются легкие. В них появляются зачатки бронхов и продолжает формироваться трахея.
В них появляются зачатки бронхов и продолжает формироваться трахея.
Половая система
Именно на этапе беременности 7 недель начинают формироваться и развиваться яичники у девочек или яички у мальчиков. Еще немного, и вы сможете устроить Gender Reveal Party – вечеринку по поводу определения пола будущего ребенка!
Характерные для 7 недели признаки:
Может ухудшиться состояние кожи и волос
Появление пигментации или увеличение пор свидетельствует о недостаточности для матери питательных веществ, витаминов и минералов.
Увеличение матки в размерах
Этот процесс происходит для того, чтобы растущий малыш чувствовал себя комфортно. На седьмой неделе беременности матка по размерам сравнима с апельсином. Из-за увеличения она может давить на окружающие органы. Именно поэтому вы чувствуете тягу к частому мочеиспусканию.
Увеличивается в размерах грудь и темнеют ареолы
На молочных железах может появиться венозная сеточка. Для этого периода характерны болезненность и неприятные покалывания в грудях. Скажите об этом мужу – он поймет.
Для этого периода характерны болезненность и неприятные покалывания в грудях. Скажите об этом мужу – он поймет.
Изменения гормонального фона
Большинство изменений, происходящих в вашем организме, вызваны эстрогеном и прогестероном. Они влияют на матку, способствуют ее росту и улучшают кровоснабжение. Именно прогестерон не дает матке чрезмерно сокращаться, потому что внутри нее находится плод.
Общая слабость и постоянное желание поспать
Это типичные проявления беременности, между которыми часто наблюдаются перепады настроения и эмоций.
Тошнота и расстройства пищеварения
Тошнота, которая чаще возникает утром или под влиянием резких запахов. Также у некоторых женщин наблюдаются расстройства пищеварения и может тянуть низ живота. Если эти симптомы ярко выражены, следует обязательно обратиться к вашему врачу-гинекологу.
Своевременные и регулярные обследования в свою очередь способствуют своевременному выявлению и лечению осложнений, которые могут случиться на 7 неделе беременности.
Категорически нужно отказаться от употребления спиртных напитков и курения, поскольку это может привести к развитию внутриутробных патологий и прерыванию беременности.
Источники
Продолжить
Популярные
публикации
Понимание потери второго триместра | Акушерство и гинекология
Потеря беременности во втором триместре может быть результатом очень преждевременных родов (например, самопроизвольного выкидыша во втором триместре) или гибели плода (так называемая гибель плода). Около 2-3% беременностей будут потеряны во втором триместре, что намного ниже, чем в первом триместре. Когда беременность достигает примерно 20 недель, менее 0,5% случаев заканчиваются гибелью плода.
Потеря на этом сроке беременности чаще всего является тяжелым и печальным опытом. Многие друзья и родственники уже знают, что вы беременны. Что вы делаете? Что ты говоришь? Для большинства женщин и их партнеров процесс скорби ничем не отличается от потери человека, который был в вашей жизни в течение некоторого времени.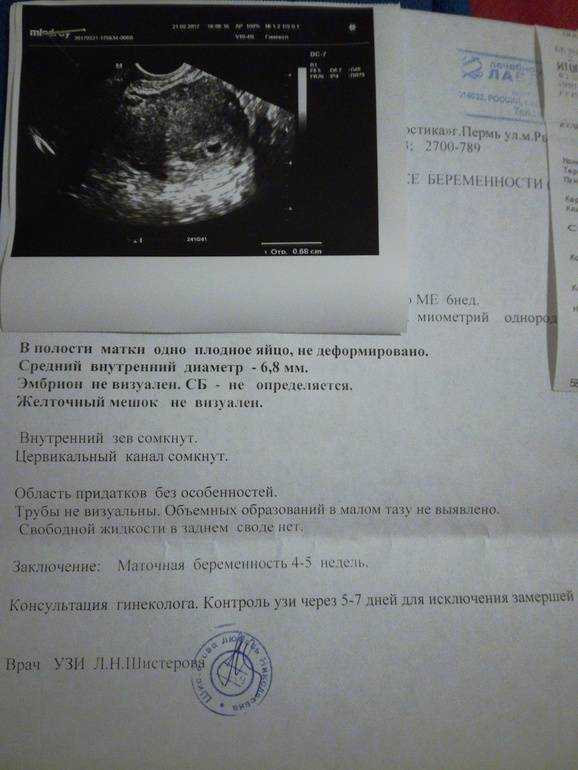 У вас часто есть надежды и мечты о своем ребенке еще до его рождения, и потеря беременности во втором или третьем триместре, безусловно, является потерей для семьи.
У вас часто есть надежды и мечты о своем ребенке еще до его рождения, и потеря беременности во втором или третьем триместре, безусловно, является потерей для семьи.
Зачем обращаться к специалисту UC Davis Health?
Наши специалисты могут быстро оценить вас в офисе. Любые лабораторные анализы или ультразвуковые исследования, которые необходимо сделать, могут быть выполнены легко и удобно. Мы проводим собственное ультразвуковое исследование в офисе и можем немедленно поделиться с вами результатами. Лечение выкидыша во втором триместре сильно отличается от лечения раннего выкидыша, и наши специалисты могут предоставить вам и вашей семье все варианты. Мы понимаем, что потери в это время требуют как эмоциональной, так и медицинской поддержки. Мы рады рассмотреть все варианты лечения, но также знаем, что вам может потребоваться некоторое время. Вам также важно знать, что гибель плода во втором триместре не является неотложной медицинской помощью, поэтому лечение не показано немедленно.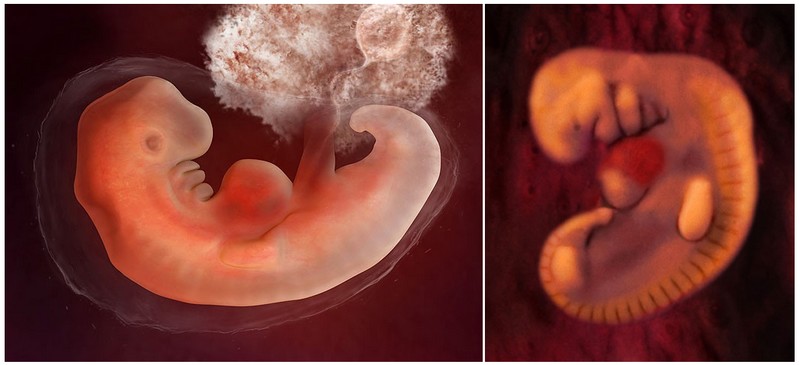
Если у вас очень сильное вагинальное кровотечение или вы чувствуете себя очень плохо, вам следует обратиться в отделение неотложной помощи к нашим врачам.
Симптомы потери во втором триместре беременности
- Кровотечение. Чаще всего кровотечение является признаком проблемы с плацентой и не указывает на гибель плода. Но кровотечение может быть признаком того, что шейка матки открывается без родов (так называемая недостаточность шейки матки). При цервикальной недостаточности шейка матки начинает рано открываться без сокращений; по мере того, как шейка матки открывается больше, следуют схватки.
- Спазмы: потеря беременности во втором триместре может быть связана с ранними родами.
- Потеря движения плода: это может указывать на гибель плода. Большинство женщин могут почувствовать шевеление ребенка к 20-й неделе. Если ребенок шевелится, а вы больше не чувствуете того же движения, важно немедленно обратиться к врачу, чтобы убедиться, что с ребенком все в порядке.
 Уменьшение движений плода чаще является признаком того, что есть проблема с беременностью, и лишь в редких случаях это означает, что плод умер.
Уменьшение движений плода чаще является признаком того, что есть проблема с беременностью, и лишь в редких случаях это означает, что плод умер.
Большинство женщин со сроком беременности менее 20 недель не замечают каких-либо симптомов гибели плода.
Тест, используемый для проверки гибели плода во втором триместре, представляет собой ультразвуковое исследование, чтобы увидеть, шевелится ли ребенок и растет ли он. Гибель плода диагностируется, когда ультразвуковое исследование не показывает сердечной деятельности плода.
Что вызывает потери во втором триместре?
Причины потери беременности во втором триместре сильно отличаются от причин потери беременности на ранних сроках. Существуют медицинские условия, повышающие риск недостаточности шейки матки или преждевременных родов до наступления жизнеспособности, в том числе:
- Предшествующая операция на шейке матки
- Употребление запрещенных наркотиков, особенно кокаина
- Аномалии плода (генетические или структурные проблемы)
- Инфекция матки (чаще встречается в развивающихся странах и реже в США)
- Физические проблемы с маткой, включая фибромы или аномалии формы матки
Существуют также некоторые медицинские состояния, связанные с гибелью плода во втором триместре, в том числе:
- Аномалии плода (генетические или структурные проблемы)
- Плохо контролируемые материнские заболевания, такие как заболевания щитовидной железы, диабет или гипертония
- Волчанка (системная красная волчанка)
- Аутоиммунные или генетические состояния, повышающие риск образования тромбов в ногах или легких у женщин (например, антифосфолипидный синдром)
- Очень ранняя преэклампсия или эклампсия беременных
- Травма
Специалисты UC Davis Health обсудят с вами, какие анализы показаны, чтобы узнать больше о том, почему произошла потеря во втором триместре. Несмотря на доступные тесты, примерно в половине случаев не удается установить причину невынашивания беременности во втором триместре. Мы можем работать с вами, чтобы выяснить, что может быть полезно при следующей беременности, или узнать больше о медицинских проблемах, которые важны для вашего будущего.
Несмотря на доступные тесты, примерно в половине случаев не удается установить причину невынашивания беременности во втором триместре. Мы можем работать с вами, чтобы выяснить, что может быть полезно при следующей беременности, или узнать больше о медицинских проблемах, которые важны для вашего будущего.
Лечение невынашивания плода во втором триместре
Как правило, женщине небезопасно ждать, пока беременность не родит сама по себе с невынашиванием плода во втором триместре. Существует высокая вероятность значительного кровотечения, когда беременность во втором триместре рождается самостоятельно в домашних условиях. В случае внутриутробной гибели мертвый плод, находящийся в матке в течение 4 недель, может вызвать изменения в системе свертывания крови организма. Эти изменения могут поставить женщину в гораздо более высокую вероятность значительного кровотечения, если она ждет в течение длительного времени после гибели плода, чтобы родить.
Наши врачи готовы предоставить все доступные варианты лечения. Тестирование для выяснения причины невынашивания беременности может быть выполнено независимо от того, какой метод прерывания беременности выбрала женщина.
Тестирование для выяснения причины невынашивания беременности может быть выполнено независимо от того, какой метод прерывания беременности выбрала женщина.
Мы понимаем, что потеря во втором триместре — это эмоциональное и напряженное время, и мы хотим обеспечить удовлетворение эмоциональных потребностей вас и вашей семьи. Мы понимаем, что сейчас вам нужна поддержка, и мы чутко относимся к вашим пожеланиям поминовения и религиозным предпочтениям. Мы обсудим эти вопросы с вами перед любым лечением.
Если поставлен диагноз гибели плода во втором или третьем триместре, варианты включают:
- Хирургическая эвакуация: Эта процедура, называемая дилатацией и эвакуацией, может выполняться во втором триместре, обычно до 24 недели. Хирургическая эвакуация является наиболее распространенным методом лечения, который выбирают женщины и включает в себя удаление беременности через шейку матки в операционной, пока вы спите. Шейка матки должна быть открыта примерно на 1-2 дюйма в диаметре.
 Врачи могут использовать различные способы открытия шейки матки в зависимости от срока беременности и ваших индивидуальных обстоятельств. Цель состоит в том, чтобы обеспечить максимально безопасную помощь каждому пациенту. После хирургической эвакуации нормальная деятельность обычно может быть возобновлена на следующий день. Вскрытие или подготовка шейки матки к хирургическому удалению беременных может включать:
Врачи могут использовать различные способы открытия шейки матки в зависимости от срока беременности и ваших индивидуальных обстоятельств. Цель состоит в том, чтобы обеспечить максимально безопасную помощь каждому пациенту. После хирургической эвакуации нормальная деятельность обычно может быть возобновлена на следующий день. Вскрытие или подготовка шейки матки к хирургическому удалению беременных может включать:- Лекарства (таблетки), которые вводят во влагалище за несколько часов до одного дня до процедуры.
- Лекарство (таблетки), которое вы держите между щекой и деснами в течение 30 минут, прежде чем проглотить. Вы должны использовать это лекарство за несколько часов до процедуры.
- Введение в шейку матки тонких палочек, называемых осмотическими расширителями, для поглощения воды из шейки матки, в результате чего палочки-расширители медленно набухают в течение 4–24 часов. Установка осмотических расширителей аналогична мазку Папаниколау.
Индукция родов: В этом методе лечения используются лекарства, вызывающие роды в матке. Для женщин со сроком беременности более 24 недель это обычно единственный вариант. Если вы выберете этот вариант, вы будете находиться в отделении родовспоможения в Медицинском центре Калифорнийского университета в Дэвисе и будете получать все те же обезболивающие, что и женщина, которая рожает естественным путем (например, внутривенные обезболивающие или эпидуральная анестезия). Лечение обычно начинается с проглатывания таблетки, чтобы сделать матку более чувствительной к лекарствам, вызывающим роды. Примерно через 24 часа вас поместят в отделение родовспоможения, где каждые несколько часов во влагалище будут вводить лекарства (таблетки), вызывающие роды. Иногда женщинам требуется лекарство через капельницу, чтобы также помочь начать роды. Для начала родов матки и завершения родов может потребоваться 1-2 дня. До 5% женщин во втором триместре не рожают и нуждаются в хирургической эвакуации.
Для женщин со сроком беременности более 24 недель это обычно единственный вариант. Если вы выберете этот вариант, вы будете находиться в отделении родовспоможения в Медицинском центре Калифорнийского университета в Дэвисе и будете получать все те же обезболивающие, что и женщина, которая рожает естественным путем (например, внутривенные обезболивающие или эпидуральная анестезия). Лечение обычно начинается с проглатывания таблетки, чтобы сделать матку более чувствительной к лекарствам, вызывающим роды. Примерно через 24 часа вас поместят в отделение родовспоможения, где каждые несколько часов во влагалище будут вводить лекарства (таблетки), вызывающие роды. Иногда женщинам требуется лекарство через капельницу, чтобы также помочь начать роды. Для начала родов матки и завершения родов может потребоваться 1-2 дня. До 5% женщин во втором триместре не рожают и нуждаются в хирургической эвакуации.
Ваш врач сможет более подробно рассказать о плюсах и минусах каждого вида лечения.
После лечения выкидыша во втором триместре
Кровотечение может продолжаться в течение нескольких недель после индукции родов, но, как правило, становится намного легче после хирургической эвакуации. Любое кровотечение может изменить цвет с ярко-красного на розовый или коричневый. Также распространены спазмы внизу живота в течение нескольких дней после лечения. Вам следует немедленно обратиться к врачу, если кровотечение со временем становится тяжелее, а не легче, если развивается лихорадка или если появляются выделения из влагалища или странный или неприятный запах из влагалища. Избегайте половых контактов, спринцевания или использования тампонов в течение одной недели. Обычные занятия можно возобновить сразу, в зависимости от самочувствия. Важно отметить, что если вы хотите отсрочить беременность, очень важно начать использовать эффективный метод контрацепции.
Любое кровотечение может изменить цвет с ярко-красного на розовый или коричневый. Также распространены спазмы внизу живота в течение нескольких дней после лечения. Вам следует немедленно обратиться к врачу, если кровотечение со временем становится тяжелее, а не легче, если развивается лихорадка или если появляются выделения из влагалища или странный или неприятный запах из влагалища. Избегайте половых контактов, спринцевания или использования тампонов в течение одной недели. Обычные занятия можно возобновить сразу, в зависимости от самочувствия. Важно отметить, что если вы хотите отсрочить беременность, очень важно начать использовать эффективный метод контрацепции.
Часто задаваемые вопросы о невынашивании плода во втором триместре
В: Что такое недостаточность шейки матки?
A: Этот диагноз ставится, когда у женщины наблюдается раскрытие шейки матки во втором триместре без каких-либо сокращений или признаков инфекции матки. Некоторые исследования показывают, что некоторые виды хирургических вмешательств, проводимых у женщин с выраженными предраковыми изменениями шейки матки, могут увеличить риск цервикальной недостаточности. Эти операции включают конизацию шейки матки (также известную как «конусная биопсия») или если пациент прошел несколько процедур LEEP. При этих операциях часть шейки матки удаляется, чтобы избавиться от предраковых изменений. Наличие этих процедур увеличивает риск потери плода во втором триместре примерно на 1%. У женщин, перенесших такие процедуры, вероятность недостаточности шейки матки составляет около 1,5%.
Эти операции включают конизацию шейки матки (также известную как «конусная биопсия») или если пациент прошел несколько процедур LEEP. При этих операциях часть шейки матки удаляется, чтобы избавиться от предраковых изменений. Наличие этих процедур увеличивает риск потери плода во втором триместре примерно на 1%. У женщин, перенесших такие процедуры, вероятность недостаточности шейки матки составляет около 1,5%.
В: Какие методы лечения доступны, если один из анализов покажет, что у меня есть проблема со здоровьем, увеличивающая вероятность невынашивания беременности во втором триместре?
A: Наши специалисты будут работать с вами, чтобы улучшить состояние вашего здоровья, прежде чем вы снова попытаетесь забеременеть. Для некоторых женщин это может означать лечение заболеваний щитовидной железы, улучшение контроля над диабетом или замену лекарств, используемых при хронических заболеваниях. При некоторых состояниях могут потребоваться препараты, разжижающие кровь, такие как аспирин или инъекционные препараты, которые следует начинать на ранних сроках следующей беременности (после того, как при раннем ультразвуковом исследовании будет выявлена нормальная беременность).
В: Во время моей последней беременности мне не делали никаких генетических анализов, и во втором триместре у меня была смерть, связанная с генетической аномалией. Какие генетические тесты доступны для моей следующей беременности, чтобы помочь выяснить, является ли беременность нормальной, чтобы я мог узнать раньше, является ли беременность нормальной с генетической точки зрения?
О: Перед следующей беременностью важно, если это возможно, встретиться с консультантом-генетиком, который также может ознакомиться с информацией о доступных тестах. Консультант также может рассказать вам больше о вашей истории болезни и истории вашей семьи, чтобы убедиться, что вы не пропустили ни одной генетической или семейной проблемы со здоровьем. Существует несколько различных тестов, каждый из которых можно проводить на ранних сроках беременности, в зависимости от того, что подходит именно вам. Скрининг некоторых из наиболее распространенных хромосомных аномалий только из вашей крови (называемый НИПТ или неинвазивным пренатальным тестированием). Скрининг первого триместра может проводиться между 11 и 14 неделями, который включает анализ крови и ультразвуковое исследование. В некоторых ситуациях могут быть показаны биопсия ворсин хориона (биопсия плаценты) или расширенный пренатальный скрининг. Наши специалисты и генетические консультанты могут работать с вами и вашей семьей, чтобы помочь вам понять все эти тесты и выяснить, какой подход подходит именно вам.
Скрининг первого триместра может проводиться между 11 и 14 неделями, который включает анализ крови и ультразвуковое исследование. В некоторых ситуациях могут быть показаны биопсия ворсин хориона (биопсия плаценты) или расширенный пренатальный скрининг. Наши специалисты и генетические консультанты могут работать с вами и вашей семьей, чтобы помочь вам понять все эти тесты и выяснить, какой подход подходит именно вам.
В: После потери во втором триместре, как долго я должен ждать, прежде чем я снова попытаюсь забеременеть?
A: На самом деле нет достоверной информации, чтобы показать абсолютно правильный ответ на этот вопрос. Во-первых, может потребоваться месяц или два, чтобы пройти какое-либо тестирование, чтобы выяснить, почему у вас были потери во втором триместре. Мы знаем, что вашей матке и вашему телу требуется некоторое время, чтобы вернуться к нормальной жизни. Специалисты Калифорнийского университета в Дэвисе обычно рекомендуют подождать не менее 3 месяцев после потери плода во втором триместре, прежде чем снова пытаться забеременеть.
COVID-19 во время беременности | CDC
Важное обновление: Медицинские учреждения
Центры по контролю и профилактике заболеваний (CDC) обновили избранные способы эффективной работы систем здравоохранения в ответ на вакцинацию против COVID-19.
Учить больше
COVID-19 во время беременности
Обновлено 1 июля 2022 г.
Распечатать
CDC пересматривает эту страницу, чтобы привести ее в соответствие с обновленными рекомендациями.
Чему мы научились
Хотя общие риски невелики:
- Беременные или недавно беременные люди с большей вероятностью тяжело заболеют COVID-19 по сравнению с небеременными людьми.
- Тяжелое заболевание включает заболевание, при котором может потребоваться госпитализация в отделение интенсивной терапии (ОИТ), вентиляция легких, экстракорпоральная мембранная оксигенация (ЭКМО, усовершенствованная методика жизнеобеспечения, используемая для пациентов с опасными для жизни проблемами сердца и/или легких) и может даже привести к смерти.

- Тяжелое заболевание включает заболевание, при котором может потребоваться госпитализация в отделение интенсивной терапии (ОИТ), вентиляция легких, экстракорпоральная мембранная оксигенация (ЭКМО, усовершенствованная методика жизнеобеспечения, используемая для пациентов с опасными для жизни проблемами сердца и/или легких) и может даже привести к смерти.
- Люди, заразившиеся COVID-19 во время беременности, также подвержены повышенному риску осложнений, которые могут повлиять на беременность и развитие ребенка. Например, COVID-19 во время беременности увеличивает риск преждевременных родов (раньше 37 недель) и/или мертворождения.
- Появление варианта Delta в июне 2021 года было связано с еще большим риском тяжелых исходов для беременных, включая увеличение числа госпитализаций в ОИТ, увеличение количества необходимых медицинских вмешательств, таких как инвазивная вентиляция легких и ЭКМО, а также увеличение числа смертей, чем сообщалось ранее в период до Дельты (1 января 2020 г. — 26 июня 2021 г.).
С января 2020 года департаменты здравоохранения сообщают CDC о случаях COVID-19, в том числе о случаях, диагностированных у беременных. CDC опубликовал доступные данные на своем веб-сайте до 26 июля 2022 г. – 26 июня 2021 г.) с теми, кто находился в дельта-периоде (27 июня 2021 г. – 25 декабря 2021 г. ):
):
- Риск госпитализации в ОИТ был на 41% выше в дельта-период.
- Риск инвазивной вентиляции или ЭКМО был на 83% выше в дельта-периоде.
- Риск смерти в период Дельты был в 3,3 раза выше, чем в период до Дельты.
При анализе также сравнивались случаи у беременных со случаями у небеременных женщин в возрасте 15–44 лет, зарегистрированными с 1 января 2020 г. по 25 декабря 2021 г. По сравнению с небеременными женщинами у беременных женщин был:
- 5-кратный риск госпитализации в отделение интенсивной терапии; и
- на 76% повышен риск инвазивной вентиляции или ЭКМО.
В период Дельты риск смерти беременных женщин в 1,3 раза превышал риск смерти небеременных женщин.
Что мы делаем, чтобы узнать больше
CDC продолжает поддерживать многочисленные усилия, направленные на углубление нашего понимания воздействия COVID-19 на беременных и младенцев. Данные, собранные в рамках этих усилий, могут помочь направить действия общественного здравоохранения и послужить основой для клинического руководства по уходу за затронутыми беременными женщинами и их младенцами.
Надзор за беременностью и новорожденным
Департаменты здравоохранения представили дополнительные данные о случаях COVID-19 среди беременных женщин и детей в возрасте до 6 месяцев в CDC через Сеть по наблюдению за новыми угрозами для матерей и детей (SET-NET).
См. самые последние данные о COVID-19 во время беременности
См. статьи CDC и основные выводы из отчетов с использованием данных SET-NET0007
Отдел репродуктивного здоровья CDC сотрудничает с Советом эпидемиологов штатов и территорий, чтобы предоставить поддержку и ресурсы государственным, племенным, местным и территориальным агентствам общественного здравоохранения для добавления дополнений к вопросникам COVID-19 в существующие системы наблюдения за здоровьем матерей и младенцев. Дополнения к анкете собирают данные об опыте, связанном с COVID-19, включая вакцинацию, беременных и родильниц, а также младенцев.
Влияние инфекции SARS-CoV-2 во время беременности на акушерские и неонатальные исходы – Медицинская школа Икан на горе Синай
Медицинская школа Икана на горе Синай проводит исследование для оценки процента беременных женщин, инфицированных SARS-CoV-2, вирусом, вызывающим COVID-19. Используя данные из электронных медицинских карт, исследование также изучает связь между недавним заражением SARS-CoV-2 и неблагоприятными исходами беременности. Исследователи определят, в какой степени инфекция SARS-CoV-2 влияет на беременных женщин в малообеспеченных сообществах Нью-Йорка, и изучат роль материнского стресса во время пандемии.
Используя данные из электронных медицинских карт, исследование также изучает связь между недавним заражением SARS-CoV-2 и неблагоприятными исходами беременности. Исследователи определят, в какой степени инфекция SARS-CoV-2 влияет на беременных женщин в малообеспеченных сообществах Нью-Йорка, и изучат роль материнского стресса во время пандемии.
Перинатальный COVID-19 в США: надзор и эпидемиология — Детская больница Филадельфии (CHOP) и Медицинский колледж Университета Флориды — Джексонвилл
Этот национальный реестр Детской больницы Филадельфии и Университета Флориды, Колледж Медицина — Джексонвилл собирает информацию в режиме реального времени о беременных женщинах с COVID-19 и их новорожденных. Собранная информация будет способствовать лучшему пониманию потенциальных путей передачи, факторов риска и скорости передачи инфекции SARS-CoV-2 во время беременности и воздействия на новорожденных.
Исследование COVID-19 при беременности и передаче в домашних условиях — Вашингтонский университет
Вашингтонский университет проводит исследование в округе Саут-Кинг, штат Вашингтон, для изучения неблагоприятных последствий для здоровья и других факторов, связанных с симптоматической и бессимптомной инфекцией SARS-CoV-2 среди 1000 беременных женщин прошли скрининг на наличие специфических антител IgG к SARS-CoV-2. В исследовании также оценивается потенциальная бытовая передача и продолжительность антител с течением времени (6 месяцев) среди беременных женщин и их бытовых контактов.
В исследовании также оценивается потенциальная бытовая передача и продолжительность антител с течением времени (6 месяцев) среди беременных женщин и их бытовых контактов.
Сеть эпидемиологии SARS-CoV-2 в период беременности и младенчества (ESPI)
Электронное когортное исследование ESPI собирает информацию из медицинских карт женщин, получивших дородовой уход в трех участвующих центрах и достигших конца своей беременности в период с марта 2020 г. и февраль 2021 г. Это исследование направлено на изучение особенностей инфекции SARS-CoV-2 во время беременности и в течение 6 месяцев после окончания беременности, в том числе среди младенцев в возрасте до 6 месяцев. Он также направлен на выявление факторов риска тяжелого течения COVID-19.заболевания, описывать использование экспериментальных и нестандартных терапевтических средств и оценивать влияние COVID-19 на исходы беременности и новорожденных.
В исследование ESPI Community Cohort включаются беременные женщины со сроком беременности менее 28 недель и отслеживают их до конца беременности с еженедельным наблюдением за инфекцией SARS-CoV-2 и симптомами COVID-19.
