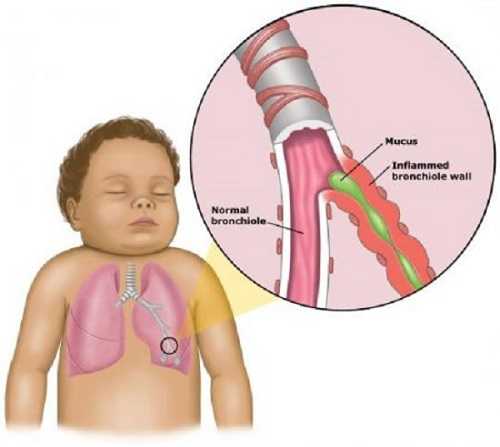
Детский бронхит не является поводом для паники. В большинстве случаев болезнь не требует специального лечения, ограничиваясь симптоматическими мерами. Но именно бронхит является причиной возникновения пневмонии у ребенка – основной причиной детской смертности. Такое сочетание легкости течения и тяжести последствий обуславливается тем, что острый бронхит у детей – серьезное заболевание. Поэтому, несмотря на распространенность и простоту лечения, к проблеме надо подходить серьезно.
Услышав диагноз, вы настроились на покупку горы препаратов для ребенка, приготовились записывать множество рекомендаций. Но врач обозначил лишь несколько правил и почти ничего не выписал. Не нужно возмущаться, при этой болезни действия сильно зависят от характера течения и симптомов. Чаще лечение острого бронхита у детей не требует антибиотиков и ограничивается симптоматическим лечением.
Острый бронхит развивается быстро, температура высокая, сначала кашель сухой, потом сменяется на влажный. Острая форма при адекватном лечении проходит через 7-10 дней, иногда затягиваясь до 2-3 недель. Главное отличие хронической формы – длительность течения. Для постановки диагноза бронхит должен длиться 2-3 месяца. При хронической форме кашель сухой, температура невысокая, держится в районе 37-37,5оС.
Сильно отличается и степень изменения в бронхах. При остром течении затрагивается лишь наружная слизистая оболочка. При хронической форме изменениями подвергается вся толщина бронхов. Из-за изменений стенки бронхов утолщаются, в некоторых случаях теряют способность к передаче кислорода. Такое течение нередко приводит к появлению бронхиальной астмы.
Отличаются также причины болезни. Острая форма вызывается вирусами или бактериями, иногда обоими сразу. Ещё острый бронхит возникает как аллергическая реакция. Хроническое течение болезнь приобретает из-за неправильного курса лечения или запоздалого вмешательства. Но в большинстве случаев хронический бронхит появляется из-за курения.
Поэтому у детей чаще наблюдается острый бронхит, а хроническая форма – у взрослых.
Бактериальная форма от вирусного бронхита отличается более тяжелым течением. Температура при ней – 38,5-40оС, при этом она с трудом сбивается, после временного понижения поднимается вновь. При вирусной форме температура редко превышает 38,5-39оС, сбивается легче. Обычно она падает после 2-3 дней и до конца выздоровления держится в районе 37,5-38оС.

Вирусный бронхит переносится легче. Ребенок часто сохраняет энергичность и аппетит. Отхаркиваемый экссудат прозрачный или с желтым оттенком. При бактериальной форме ребенок становится апатичным, отказывается от еды. Мокрота из бронхов становится гнойной, может приобрести неприятный запах и зеленоватый оттенок.
При вирусной этиологии назначается чисто симптоматическое лечение. При нём прописываются отхаркивающие препараты, обильное питье, проветривание помещений и жаропонижающие средства. При бактериальной этиологии к симптоматическим средствам добавляют антибиотики. В тяжелых случаях необходима госпитализация.
При повышенном выделении слизи, может образоваться закупорка бронха – обструкция. Такая форма характерна при остром течении болезни. У детей просвет бронхов и легочные ходы меньше, поэтому обструктивный бронхит чаще появляется у них, особенно в грудничковом возрасте. Способствует этому и воспаление стенок легких с их расширением. Поэтому острый бронхит у грудничка обязательно нуждается в лечении противовоспалительными и отхаркивающими средствами.
От причины зависит лечение и список назначаемых препаратов:
Диагноз «бронхит» ставится лишь в первых двух случаях. В других ситуациях воспаление легких является лишь одним из симптомов.
Симптомы острого бронхита у детей: высокая температура, кашель и мокрота. Все признаки могут указывать на вирусную или бактериальную природу бронхита. Симптомы бактериальной инфекции: температура 38,5-40оС, мокрота гнойная, густая, общее состояние тяжелое. При вирусной инфекции температура – 37,5-39оС, мокрота более жидкая, прозрачная, болезнь переносится легче.
На начальном этапе температура поднимается высоко, затем спадает и ещё некоторое время держится в районе 37-37,5оС. Мокроты в начале болезни нет, кашель сухой. Поэтому назначаются противокашлевые препараты, чтобы бронхи не получали травм при сухом кашле. Позже он становится влажным и появляется мокрота. Тогда назначаются отхаркивающие средства, чтобы слизь отходила быстрее.
Эта болезнь по большей части переносится легко, поэтому лечение может заключаться в соблюдении общих правил при бронхите и симптоматической терапии. Сильно облегчат течение народные средства, вспомогательные препараты (БАДы). Антибиотики необходимы лишь при высокой температуре, их может назначить только врач.
1. Грамотное отношение к температуре. Помните, что повышение температуры – средство борьбы организма с инфекцией. Большинство возбудителей уже при 37оС чувствуют себя неважно, а при повышении температуры ещё на градус подают в отставку. Поэтому если температура у ребенка не превышает 38оС, давать жаропонижающие нежелательно. Субфебрильная температура (до38оС) опасна для вирусов, но человеку серьезного вреда не доставляет.
2. Постельный режим. Не надо его путать с привязыванием ребенка к кровати. Дело в том, что для хорошего отхаркивания мокроты она должна перетекать в легких, раздражая их. Это возможно при изменении положения тела, движении. Активные игры малыш не осилит, но его надо чем-то занять. Поиграйте в малоподвижные, настольные игры, но следите за тем, чтобы ребенок находился в тепле.
3. Достаточное теплое питье. Особенно полезно пить отвар шиповника, мать-и-мачехи, а также чай с лимоном. Такие напитки убирают неприятные ощущения в горле, согревают гортань, носоглотку и трахею. К тому же при сыром кашле теряется много влаги, поэтому её нужно своевременно восполнять.
4. Проветривайте комнату. Если на улице холодно, то на время проветривания можно покиньте помещение, вернётесь обратно через 10-15 минут. Старайтесь проветривать все комнаты в квартире 2-3 раза в день. Такие действия особенно важны при сильном кашле, отдышке. Большее количество кислорода компенсирует недостаток воздуха в легких.
5. Пусть кроха отхаркивает мокроту. Надо, чтобы он не проглатывал слизь. Это может вызвать расстройство кишечника. Если малыш большой, то объясните на словах, что нужно делать. При грудничковом возрасте заставляйте его менять положение тела, чтобы слизь в бронхах перетекала. Это раздражает легкие и вызывает приступ кашля.
6. Оденьте ребенка в теплый свитер и шарф. Это делается, чтобы легкие и горло были в тепле. Но при этом не нужно сильно затягивать шарф, иначе ребенку станет труднее дышать. Также выбирайте неколючие вещи, а то дети их будут снимать при первой удачной возможности.
Сестринский уход прекрасно помогает справиться с трудностью воспитания детей. У некоторых родителей дети в зимнее время болеют 3-4 раза в сезон. Конечно, со временем становится трудно отпрашиваться с работы. Помощь няни прекрасно разрешает проблему. Только проконтролируйте, что няня имела квалификацию воспитателя и медсестры. Особенно важно нанимать няню в надежном агентстве.
Чем лечить малыша фармпрепаратами, лучше по возможности менять их на различные народные средства. Первым таким средством вспоминаются горчичники. Но нужно понимать, что грудным детям их лучше ставить на тонкую пеленку или использовать вместо горчичника перцовый пластырь. Также лучше не использовать их на области сердца.
С советских лет многие знают натирание ног на ночь. Используется скипидарный раствор, реже мазь. Натирают подошвы ног, сверху закрывают шерстяными носками и оставляют так на всю ночь. Ещё очень полезно подкрепить свой организм витаминами A, C, E. Витамина A много в моркови, кисло-молочных продуктах, шпинате и печени. Для восполнения витамина C и E можно использовать шиповник и облепиху. Но особенно много витамина C в апельсиновом соке.

Чаще при бронхите не показан прием антибиотиков. Но при бактериальной природе, высокой температуре, тяжелом состоянии больного они могут прописываться врачом. Используют распространенные препараты: пенициллин и амоксициллин. Есть и множество других антибиотиков, выбор должен делать врач.
Антибиотики негативно влияют на иммунитет любого человека, а особенно ребенка. Поэтому они назначаются курсом на 7-10 дней и не более. В большинстве случаев этого оказывается достаточно. В противном случае действующее вещество заменяется, и курс увеличивается до 15 дней. Также при бактериальном бронхите маленьким детям до трех лет рекомендована госпитализация.
В начале заболевания преобладает сухой кашель, он вреден для здоровья, повреждает целостность бронхов. Поэтому на начальном этапе назначаются противокашлевые препараты, такие как Каделак. Когда начинает выделяться мокрота, назначаются уже отхаркивающие препараты. Самым вкусным для ребенка будет Бромгексин. Также при высокой температуре показан прием жаропонижающих – Парацетамола, Ибупрофена.
Нельзя давать ребенку Анальгин и Аспирин, эти вещества негативно влияют на кроветворную систему.
xn----9sbnaaodvpfex3a4b9a.xn--p1ai
Бронхит – это воспалительное заболевания трахеи и бронхов ребенка, которое возникает вследствие действия на организм провоцирующих факторов (переохлаждение, вирусная инфекция или бактериальная инфекция, снижение иммунитета) и приводит к общему недомоганию, интоксикации, появлению кашля, мокроты и одышки.Признаки бронхита у детей начинают появляться в первые 2 – 3 дня заболевания. Характерным для поражения трахеи и бронхов является появление сухого или влажного кашля, хрипов в легких, жесткого или ослабленного дыхания при аускультации (выслушивания грудной клетки при помощи фонендоскопа) и ночной одышки. Именно эти признаки и отличают бронхит от любых других воспалительных процессов, которые захватывают верхние и нижние дыхательные пути.
Распознать и понять отличие вирусного бронхита от бактериального по симптомам заболевания довольно легко.
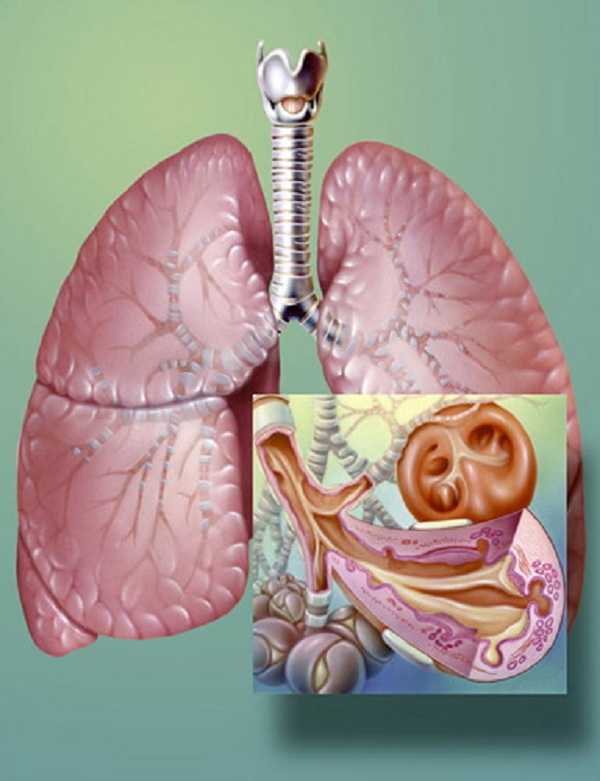
Изменения в воспаленных бронхах.
Вирусный бронхит проявляется высокой температурой тела – выше 39,00С, бывает тошнота, рвота кишечным содержимым, судороги и сухой кашель. В легких выслушиваются хрипы и ослабленное дыхание. Затем кашель становится малопродуктивным с появлением небольшого количества слизистой, прозрачной или беловатой мокроты. Лечение таких бронхитов начинается с назначения противовирусных препаратов.
Наряду с, противовирусным действием препараты данной лекарственной группы оказывают иммуномодулирующий и иммуностимулирующий эффект, за счет повышенной выработки иммунокомпетентных клеток (Т-лимфоцитов, плазмоцитов, тканевых базофилов, В-лимфоцитов, макрофагов, антител) и стимуляции их выхода из депо (лимфатических узлов) в кровяное русло.
Детям до года назначается Лаферобион (рекомбинантный человеческий интерферон) по 150 000 МЕ 1 – 2 раза в сутки в виде ректальных свечей.
Детям с года до 6 лет – Лаферобион в дозе 500 000 МЕ 3 раза в сутки.
Детям старше 6 лет любые противовирусные препараты (Интерферон, Гроприносин, Амиксин) в соответствующей весу и возрасту дозировке.
Лечение противовирусными препаратами осуществляется на протяжении 5 – 7 дней.

Бактериальный бронхит проявляется появлением умеренных симптомов интоксикации, температура тела обычно не поднимается выше 38,00С, кашель в первые дни заболевания влажный с отхождением большого количества гнойной, желтой или зеленоватой с неприятным запахом мокроты. Лечение таких проявлений заболевания начинается с назначения антибактериальных препаратов широкого спектра действия.
Наиболее безопасными препаратами для детей являются макролиды – Азитромицин (Сумамед, Азитрокс), которые обладают антибактериальным, бактерицидным и бактериостатическим действием широкого спектра, а также активны при поражении трахеи и бронхов внутриклеточными паразитами. Детям до 6 лет препарат назначается в суспензии, доза которой зависит от возраста ребенка, детям старше 6 лет – в таблетках или капсулах по 250 мг 1 раз в сутки. Лечение длится 3 дня.
Первые симптомы бронхита – это общая слабость, нарушение сна, отсутствие аппетита, тошнота, рвота кишечным содержимым, вялость, апатия, повышенная утомляемость, потеря массы тела. Все вышеуказанные симптомы можно отнести к одному проявлению – интоксикации организма.
Интоксикация – это отравление организма продуктами жизнедеятельности вирусов или бактерий, которые паразитируют в бронхах больных детей. Токсические для организма вещества, вырабатываемые микроорганизмами попадают в кровь, ослабляют иммунитет ребенка, негативно воздействуют на сердечно-сосудистую систему и на головной мозг, вызывая данные жалобы.
Лечение таких симптомов сводится к назначению большого количества жидкости, это могут быть чаи с лимоном и медом, шиповник, компот из малины, клюквы или калины. Питье должно быть хорошо теплым, но не горячим, чтобы дополнительно не раздражать горло ребенка. В случае возникновения отеков на лице или в области голеностопного сустава нижних конечностей уровень употребления жидкости необходимо снизить до минимума.
Если у ребенка развилась неукротимая рвота или постоянные рвотные позывы, необходимо принять Метоклопрамид (Церукал) – лекарственный препарат, который обладает противорвотным действием за счет усиления перистальтики желудочно-кишечного тракта и стимуляции работы сфинктеров между пищеводом и желудком, а также между желудком и двенадцатиперстной кишкой. Назначается детям после года по 1,0 мл внутримышечно 1 – 2 раза в день, с 6 – 7 лет можно принимать препарат в таблетках, по 1 таблетке – 3 раза в день. Такая рвота обычно начинается с первых часов заболевания и через сутки проходит полностью.
Если рвота или рвотные позывы не прекращаются более 24 часов, следует обратиться за скорой медицинской помощью, так как, скорее всего, помимо бронхита у ребенка присутствует какая-либо другая патология.
Также можно облегчить развывшиеся симптомы бронхита приемам препарата Стимол (Цитруллина малат), который назначается детям до 5 лет по 200 мг 1 раз в сутки, с 6 до 15 лет по 200 мг 2 раза в сутки, старше 16 лет по 200 мг 3 раза в сутки. Лекарственное средство обладает антитоксическим эффектом, нормализует обменные процессы в организме ребенка и является антиоксидантом. Препарат выпускается в жидкой форме, расфасованной в пакетики по 10 мл.

Вторыми проявлениями после возникновения бронхита являются повышение температуры тела, ломота, повышенная потливость, озноб и лихорадка. Такие симптомы связаны с действием токсических продуктов микроорганизмов на головной мозг, а непосредственно – на центр терморегуляции в гипоталамусе. У новорожденных и детей младшего возраста терморегуляция организма находится на этапе развития, и даже малейшие колебания в организме могут привести к резкому, длительному повышению температуры. Поэтому необходим очень строгий контроль температурного режима и своевременный прием жаропонижающих и противовоспалительных препаратов.
При возникновении температуры у детей лечение начинают с назначения Парацетамола, который обладает жаропонижающим и слабым болеутоляющим эффектом. Детям до 2 – 3 лет можно использовать Цефекон – свечи с парацетамолом по 1 – 3 в сутки или капли с парацетамолом до 1 года. Детям старше 3 лет препарат назначается в сиропе или жевательных таблетках 3 – 4 раза в сутки.
Если температура поднимается до высоких цифр и плохо поддается лечению парацетамолом, назначают Ибупрофен – нестероидный противовоспалительный препарат, который избирательно ингибирует циклооксигеназу-2, воздействуя на сам процесс воспалительной реакции. Также лекарственное средство обладает выраженным болеутоляющим и противоотечным действием.
 Дозы препарата и кратность приема назначаются, учитывая возраст ребенка:
Дозы препарата и кратность приема назначаются, учитывая возраст ребенка:
Такое лечение проводят в течение 5 – 10 дней.
Далее, развиваются симптомы, какие непосредственно отражают поражение бронхолегочной системы, к ним относят: кашель, мокроту и одышку.
Кашель – основной симптом бронхита. Кашель может быть сухим, малопродуктивным или продуктивным (влажным). Это определяется по отхождению мокроты из бронхов. Кашель – это защитный рефлекс бронхолегочной системы, благодаря которому идет очищение трахеобронхиального дерева от избыточного количества слизи, патологических микроорганизмов и продуктов их жизнедеятельности, аллергенов, пыли.
 Детский кашель может быть настолько сильным и изнуряющим, что требует дополнительного назначения противокашлевых лекарственных средств на основе Кодеина. Детский препарат с кодеином – Кодтерпин, в который дополнительно входит трава термопсиса. Лекарственное средство назначается по 1 таблетке 2 раза в день детям с 6 лет. Лечение продолжают в течение 7 – 10 дней.
Детский кашель может быть настолько сильным и изнуряющим, что требует дополнительного назначения противокашлевых лекарственных средств на основе Кодеина. Детский препарат с кодеином – Кодтерпин, в который дополнительно входит трава термопсиса. Лекарственное средство назначается по 1 таблетке 2 раза в день детям с 6 лет. Лечение продолжают в течение 7 – 10 дней.
Также для детей характерный ночной кашель, который появляется только ночью после выздоровления ребенка, его еще называют – рефлекторным. Лечение такого эффекта можно начинать с применения средств нетрадиционной медицины, а именно – жженого сахара. Столовую ложку сахара растопить над огнем и вылить в предварительно разогретую кипяченую воду, такое средство подходит для детей с года. Кашель проходит через 5 – 7 минут после приема данного средства.
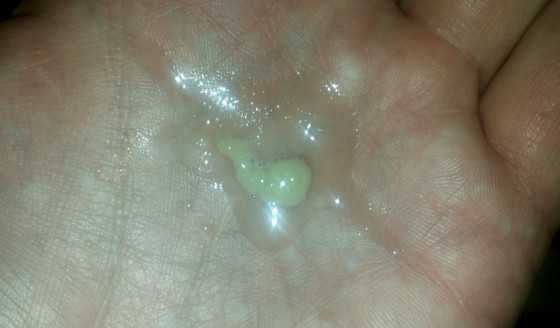
Возможный характер мокроты при бронхите.
Мокрота – секрет, который вырабатывается в просвете бронхов среднего и мелкого калибра, содержащий продукты жизнедеятельности микроорганизмов, погибшие клетки эпителия бронхов и бактерий. По характеру мокроты можно определить вид возбудителя заболевания:
Мокрота без лечения может вообще не отходить и скапливаться в просвете бронхов, что резко влияет на воздушную проходимость и может приводить к возникновению одышки, как при минимальной физической нагрузке, так и в покое.
Лечение такого симптома предполагает употребление отхаркивающих и муколитических препаратов, которые нормализуют мукоцилиарный клиренс (движения ресничек на поверхности мерцательного эпителия в бронхах), блокируют выработку чрезмерного количества слизи бокаловидными клетками и снижают вязкость бронхиального секрета.
Для такого эффекта назначается Амброксол – это универсальный препарат, который имеет несколько форм выпуска подходящих как новорожденным детям, так и детям старшего школьного возраста. Лекарственное средство у новорожденных детей и детей до 1 года можно использовать в виде капель, которые добавляются в грудное молоко, воду, сок или чай. Детям от 2 до 6 лет подойдет назначение препарата в сиропе. Для детей старше 7 лет лекарственное средство назначается в таблетках. Также начиная с 1 года Амброксол можно давать детям посредством небулайзера – ультразвукового ингалятора.

Одышка – симптом, который чаще характерен для детей новорожденного и младшего школьного возраста из-за анатомических особенностей строения трахеи и бронхов. Определить степень одышки можно, учитывая физическую активность ребенка:
Самым тяжелым осложнением бронхита является ночной приступ одышки или удушья ребенка.
Лечение данного симптома предусматривает прием бронхорасширяющих препаратов короткого действия, которые хоть и на непродолжительное время, но быстро и эффективно расширяют бронхи, возобновляя воздушный поток. Расширение бронхов обусловлено устранением спазма в гладкомышечных клетках бронхолегочной системы.
Одним из лучших препаратов, применяемых в детской практике, является Сальбутамол (Вентолин), который назначается с года по 1 вдоху при начинающемся удушье. Лекарственное средство используется только по требованию, но не чаще 6 раз в сутки. Лечение составляет 7 – 10 дней.
Советуем почитать: Массаж грудной клетки у детей при бронхите
jmedic.ru
Острый бронхит у новорожденных является одним из наиболее распространённых заболеваний бронхиального дерева. Данная патология развивается, в основном, вследствие особого анатомического строения дыхательной системы новорожденных. В числе основных причин, вызывающих заболевание, можно выделить:
Вирусный острый бронхит у младенцев грудного возраста протекает намного легче, чем инфекционный. Заболевание может иметь признаки обструкции. В этом случае бронхит будет называться обструктивным.
Зачастую у новорожденных также развивается бронхиолит, патология, которая характеризуется возникновением воспалительного процесса в бронхиолах. В данном случае просвет в бронхах закупоривается, и патология протекает достаточно тяжело.
Признаки острого бронхита у грудничка, особенно на начальной стадии, напоминают симптомы вирусной инфекции. К ним относятся:
Далее у новорожденного развивается кашель, при котором может выделяться слизистая мокрота. Такие признаки свойственны, в основном, вирусному острому бронхиту. Как уже говорилось выше, патология бактериальной природы протекает более тяжело. Для неё свойственны следующие признаки:
Если к острому бронхиту у грудничка присоединяется обструкция, кашель становится более сильным, особенно в ночное время. Дыхание малыша становится тяжёлым, в нём появляются хрипы, которые можно услышать на расстоянии.
При появлении первых признаков острого бронхита мама обязательно должна показать новорожденного педиатру.
Острый бронхит у новорожденного диагностируется различными способами. В первую очередь, педиатр проводит осмотр малыша и прослушивает его. На развитие заболевания обычно указывают хрипы, учащённое дыхание. После проведения общего анализа крови обнаруживается увеличение СОЭ и лейкоцитов в крови. Если заболевание носит аллергический характер, в крови малыша обнаруживают увеличенное количество эозинофилов.
При необходимости может проводиться рентген грудной клетки. Делают его, в основном, для исключения пневмонии у младенца. Также грудничку делают анализ мокроты для выявления возбудителя патологии. После диагностики новорожденному назначается адекватная схема лечения.
Острый бронхит, особенно для детей грудного возраста, весьма опасное заболевание. Оно может привести к различным неприятным последствиям, особенно в том случае, если лечение патологии не начато своевременно.
Острый бронхит может перерасти в хроническую форму или вызвать другие виды бронхитов, которые характеризуются более тяжёлым течением. Например, гнойный, астматический или трахейный бронхит. Более того, заболевание, без правильного лечения, может стать причиной воспаления лёгких.
Таким образом, со здоровьем детей грудного возраста ни в коем случае нельзя шутить. При обнаружении любых признаков острого бронхита задача родителей – своевременно обратиться за медицинской помощью и в дальнейшем следовать всем рекомендациям врача.
Родители, обнаружившие у грудничка признаки острого бронхита, должны сразу же показать ребёнка врачу. Медлить ни в коем случае нельзя, так как заболевание весьма опасно для младенца. Нельзя также заниматься самолечением: некоторые препараты могут нанести новорожденному непоправимый вред.
Острый бронхит у грудничков, как правило, лечится в стационарных условиях. Хотя, при нетяжёлом протекании заболевания малышу может быть назначено и амбулаторное лечение. Но проводиться оно должно также под контролем врача: в первые дни развития патологии младенец нуждается в регулярных медицинских осмотрах.
Как правило, при вирусной этиологии заболевания назначаются противовирусные препараты. Если острый бронхит носит аллергический характер, ребёнку прописывают антигистаминные средства. Антибиотики назначают только тогда, когда патология вызвана различными бактериями. При этом учитывается возраст новорожденного и возбудитель, вызвавший заболевание.
Весьма полезен массаж грудной клетки. Он помогает выводить мокроту из бронхов. Обычно его начинают делать тогда, когда основные симптомы патологии уже идут на спад.
Помимо этого, врач может назначить грудничку бронхолитические, муколитические и жаропонижающие препараты, чтобы снизить симптоматику острого бронхита.
Некоторые профилактические мероприятия вполне могут помочь предотвратить развитие острого бронхита у грудничка. Родители должны соблюдать их неукоснительно, чтобы сохранить здоровье новорожденного в полном порядке. К таким мероприятиям относятся:
Соблюдение всех вышеперечисленных мероприятий поможет сохранить здоровье грудничка и уберечь его от различных простудных заболеваний.
Оцените материал:
спасибо, ваш голос принят
Статьи на тему
Показать всёПользователи пишут на эту тему:
Показать всёТакже смотрят
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании острый бронхит у новорожденных детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг острый бронхит у новорожденных детей, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как острый бронхит у новорожденных детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга острый бронхит у новорожденных детей, и почему так важно избежать последствий. Всё о том, как предупредить острый бронхит у новорожденных детей и не допустить осложнений. Будьте здоровы!
detstrana.ru